Журнал «Травма» Том 11, №1, 2010
Вернуться к номеру
Лікування застарілих ушкоджень сухожилків розгиначів пальців кисті на рівні дистального міжфалангового суглоба
Авторы: С. С. Страфун, С. О. Хименко - ДУ “Інститут травматології та ортопедії АМН України”, Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
У нашій клінічній групі, що складається з 32 пацієнтів із застарілими ушкодженнями розгиначів апарату пальців кисті на рівні ДМФ суглоба, через шість місяців після хірургічного лікування, проведеного за запропонованою методикою, у різний термін після травми були отримані 30 відмінних і гарних результатів. Два задовільних результата були пов''язані зі значними післятравматичними змінами а також давниною травми.
В нашей клинической группе, состоящей из 32 пациентов с застарелыми повреждениями разгибательного аппарата пальцев кисти на уровне ДМФ сустава, через 6 месяцев после хирургического лечения, проведенного по предложенной методике, в разные сроки после травмы были получены 30 отличных и хороших результатов. Два удовлетворительных результата были связаны со значительными послетравматическими изменениями, а также давностью травмы.
Our clinical group consist of 32 patients wich have long-standing extensor tendon injures on the distal interphalangeal joint. In our patients group after 6 month of surgical treatment in different terms after injures we was receive 30 excellent and good results. Two poor results was associated with very long term between injures and treatment begins.
«палець молоток», лікування ушкоджень термінальної порції сухожиль розгиначів
“палец молоток”, лечение повреждений терминальной порции сухожилий разгибателей
“mallet finger”, extensor tendon injuries
Актуальність проблеми обумовлена високою частотою ушкоджень, яка перевищує 3% від загальної кількості травмувань кисті, великою кількістю застарілих випадків (57%), помилками в діагностиці (28%) та лікуванні (36,1%) [5].
При ушкодженні сухожилків розгиначів пальців на рівні дистального міжфалангового (ДМФ) суглоба (“палець молоток”, mallet finger, baseball finger або drop finger) провідним видом лікування є консервативне [2]. Але при застарілих або відкритих ушкодженнях необхідне хірургічне лікування. Рекомендації до застосування якого і дотепер є суперечливими. Адже одні автори повідомляють про ефективне консервативне лікування через 1, 2 та навіть 3 місяці після первинної травми [1,9], хоча за деякими повідомленнями ефективність консервативного лікування загалом не перевищує 50% [10]. Інші автори вважають за необхідне проводити хірургічне лікування в усіх випадках при цьому ушкодженні [3,6,7], у той час як ефективність консервативного лікування, що почали в перші дні після травми, сягає 83% [8].
Мета дослідження – визначити критерій застосування хірургічного виду лікування залежно від терміну та виду ушкоджень, визначити ефективність методики хірургічного відновлення сухожилка розгинача при його пластиці та впровадити її у практику, розробити схеми реабілітації після хірургічного відновлення сухожилків розгиначів пальців кисті на рівні ДМФ суглоба.
Матеріал та методи
За 2 роки нами було проліковано хірургічним методом 32 пацієнта з ушкодженням розгинального апарату пальців кисті на рівні І та ІІ зон за Verdan’s. Згідно з класифікацією Verdan’s І зона анатомічно відповідає рівню ДМФ суглоба, ІІ зона – середньої фаланги пальця кисті.
До клінічної групи потрапили пацієнти:
- із закритими ушкодженнями через три тижні і більше після травми;
- на етапі консервативного лікування, що було розпочате пізніше 3 тижнів після травми;
- які мали відрив сухожилка з кістковим фрагментом, більшим 1/3 суглобової поверхні;
- з наслідками відкритого ушкодження після проведеного ПХО (не діагностовані);
- з відсутньою функцією активного розгинання в ДМФ суглобі після проведення хірургічного відновлення ушкодженого сухожилка.
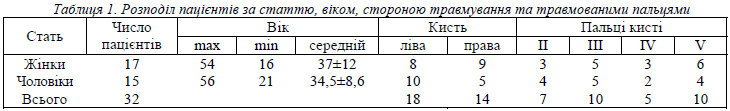
Серед загальної кількості пацієнтів було 17 жінок та 15 чоловіків віком від 16 до 56 років (табл. 1). Середній вік для жінок становив 37±12 років, чоловіків – 34,5±8,6 років. За даними звернень пацієнтів, ліва кисть була травмована у 18 випадках, права – у 14.
У групі жінок частота ушкоджень правої та лівої кисті була майже однаковою (9 до 8), у чоловіків було травмовано праву кисть у 5 випадках, ліву – у 10. Загалом під час нашого дослідження всі травми, пов’язані з професійною діяльністю, зачипали не домінуючу кінцівку. При цьому тільки 37,5% ушкоджень припало на домінуючу кінцівку, решта 62,5% були на протилежному бокці.
Розподіл за частотою травмованих пальців був наступним:
1) III та V пальці (по 10 випадків кожний);
2) II палець (7 випадків);
3) IV палець (5 випадків).
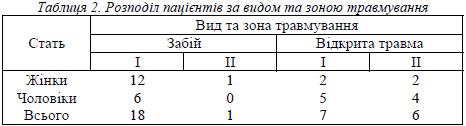
Серед видів первинного травмування переважала забійна травма (59,4% випадків), решта пацієнтів (40,6%) мали в анамнезі відкрите ушкодження. Розподіл за зонами ушкодження був наступним:
- на рівні І зони – 25 випадків (12 жінок та 13 чоловіків); при цьому 18 серед них були пов’язані з закритою травмою, 7 – з відкритою;
- на рівні ІІ зони – 7 випадків (3 жінки та 4 чоловіка); переважала відкрита травма тильної поверхні пальця – 6 випадків, закрите ушкодження зареєстровано нами лише в 1 випадку (табл. 2).
Після первинного травмування наші пацієнти звернулися за допомогою через 1–46 тижнів (в середньому 26,6±13,8 тижня). При цьому серед 32 пацієнтів, що надійшли на лікування:
- мали застарілі ушкодження та ніде не лікувалися – 12;
- звернулися після неефективного курсу консервативного лікування – 7 пацієнтів;
- після проведеного ПХО з приводу ушкодження тильної поверхні шкіри – 2;
- після незадовільного результату хірургічного відновлення розгинального апарату пальця кисті – 11 пацієнтів;
- мали контрактури різного ступеня тяжкості – 19.
Деформація “пальця молотка” залежно від можливості пасивної корекції має 4 ступеня.
Перший ступінь є найбільш легким і може бути скорегований без додаткових лікувальних заходів (контрактура відсутня), четвертий є стійким та потребує тривалого лікування (жорстка контрактура, що не піддається корекції та лікуванню за програмою курсу ЛФК).
Розподіл пацієнтів за тяжкістю контрактур був наступним:
- І ступінь – 15 чоловік мали близький до повного обсяг пасивних рухів в ДМФ суглобі;
- ІІ ступінь – 11;
- ІІІ ступінь – 4;
- ІV ступінь – 2 чоловіка.
Для усіх пацієнтів з контрактурами першим етапом лікування було проведення курсу ЛФК. Під час підготовки до хірургічного лікування пацієнтам виконували шинування в прямій долонній пальцевій шині, активну розробку пасивних рухів у ДМФ суглобі та фізіопроцедури. Період консервативного лікування тривав від 1 тижня (при незначному обмеженні пасивних рухів) до 1,5 місяця (при більш жорстких контрактурах).
Після отримання достатнього обсягу пасивних рухів переходили до етапу хірургічного лікування. Для пацієнтів, які мали повний обсяг пасивних рухів у ДМФ суглобі, лікування починали одразу з хірургічного етапу. Нами було виконано:
- 27 пластик термінальної частини розгинального апарату пальців кисті однією з латеральних ніжок;
- 4 пластики сухожилком довгого долонного м’яза;
- в 1 випадку – шов сухожилка.
Фіксацію до точки анатомічного кріплення сухожилка термінальної порції розгинального апарату проводили з урахуванням відомостей про її розташування (0,8–1,5 мм, в середньому 1,2 мм від нігтьової пластинки). Фіксували за допомогою анкера або трансосального шва. При виконанні трансосального шва його фіксація виконувалась з тильної або долонної поверхні пальця.
Для усіх випадків хірургічного лікування був використаний лінійний тильно-медіальний або тильно-латеральний доступ. У випадках фіксації трансосального шва з волярної поверхні виконувався додатковий доступ розміром до 1 см.
При виділенні латеральних ніжок виконували їх мобілізацію, ступінь якої контролювали тракційними рухами за дистальну частину сухожилка. Після висічення регенерату оцінювали розмір дефекту. Наступним кроком прошивали дистальну частину сухожилка, після чого переходили до формування трансплантата. Для цього одну з латеральних ніжок термінальної порції розгинача максимально проксимально відсікали, далі розвертали на 180° та прошивали сухожильним швом.
У разі використання як трансплантата сухожилка довгого долонного м’яза проводили його забір, після підготовки проксимального кінця (залежно від рівня фіксації розшаровували на дві порції) прошивали, фіксуючи до дистальної частини наявних сухожиль. Ця методика була використана у 2 випадках. Перед фіксацією сухожилля дистальний міжфаланговий суглоб фіксували шпицею в положенні максимального розгинання. Трансосальну фіксацію сухожилля виконували через сформований кістковий канал, проводячи в нього кінці ниток. При тильній фіксації шва кінці ниток вертали на тильну поверхню пальця. Шов фіксували при максимальному натягу сухожилля. Іммобілізацію ДМФ суглоба шпицею в положенні максимального розгинання продовжували в післяопераційному періоді. Шпицю видаляли в кінці 3-4-го тижня, продовжуючи шинування у волярній іммобілізаційній шині в нульовому положенні дистальної фаланги або з незначним її перерозгинанням.
В першого пацієнта під час лікування поетапно було виконано пластику невільним шкірно-підшкірним клаптем з осьовим кровообігом, що був взятий із сусіднього пальця, та пластику сухожилля.
В першому випадку нами виконувалася фіксація кісткового фрагмента мініпластиною.
Ще у двох випадках першим етапом, перед виконанням пластики сухожилка, нами була виконана мобілізація ДМФ суглоба. Виконуючи мобілізацію, проводили розріз по нейтральній лінії, при цьому звільнену дорзальну капсулу, яка була потовщена та рубцево змінена, висікали разом із порціями колатеральних зв’язок. Після мобілізації суглоб фіксували шпицею в положенні повного розгинання на 10 днів та проводили курс реабілітації. При достатньому обсязі пасивних рухів переходили до відновлення розгинального апарату за викладеною методикою. Як зазначалось вище, в післяопераційному періоді ДМФ суглоб фіксували шпицею в положенні максимального розгинання на 3–4 тижні. Термін фіксації шпицею залежав від наявного перерозгинання в ДМФ суглобі. Після видалення шпиці пацієнтів переводили в іммобілізаційну долонну шину з підтримуванням перерозгинання суглоба в межах 5–10°. Дозовану пасивну розробку рухів починали з 5-го тижня після операції. З вказаного періоду протягом 1 тижня пацієнтам виконували безболісні пасивні, переважно розгинальні рухи. Пасивні згинальні рухи також виконувались, але були незначні за амплітудою та частотою і проводились тільки до нульового положення ДМФ суглоба. У пацієнтів, що не мали перерозгинання в ДМФ суглобі, метою ЛФК у цей період було досягнення або збереження мінімальної, в межах 5°, амплітуди рухів. Через 5 тижнів після оперативного лікування ми перевіряли можливість виконання активних розгинальних рухів у ДМФ суглобі. За відсутності або недостатності останніх пацієнту виконувалось шинування в іммобілізаційній шині ще на 2 тижні, вертаючись до реабілітації за програмою 5-го тижня. При їх наявності протягом ще 1 тижня пацієнти виконували безболісні пасивні згинальні рухи до незначного опору (до 15–20°) та дозовані активні розгинальні рухи до нульового положення ДМФ суглоба, щоразу пасивно дорозгинаючи фалангу в положення перерозгинання або повного розгинання. У цей період дуже важливий постійний контроль та оцінка активного розгинання дистальної фаланги. Адже наявність недостатнього активного розгинання, близького до повного, є свідоцтвом розтягнення рубця, що утворюється, який в майбутньому призведе до втрати амплітуди розгинальних рухів. У цих випадках пацієнт повертався на 1 тиждень до режиму реабілітації 3–4-го тижня.
На 7-му тижні реабілітації пацієнти продовжували виконувати повне пасивне розгинання, додаючи при цьому пасивне згинання проти незначного опору або до незначних больових відчуттів. Активне розгинання та згинання обмежували дозованими (не форсованими) рухами, що проводились у межах їх вільної амплітуди без больових відчуттів. Шинування пальця тривало надалі. Починаючи з 8-го тижня, пацієнти продовжували уникати форсованих рухів та рухів, пов’язаних зі значним зусиллям. Активні рухи виконували в межах наявної вільної амплітуди. Пасивні рухи виконували в повному можливому обсязі на цей період та з незначним больовим відчуттям або дозовано проти опору. Шину застосовували лише на ніч та при виконанні важкої роботи. Через 8 тижнів від початку лікування пацієнтам дозволявся повний обсяг рухів, уникаючи при цьому форсованого розгинання та згинання пальців. Після 8 тижнів шинування припинялося. Через 3 місяці від початку лікування всі обмеження знімалися, пацієнтам дозволялося виконувати важку фізичну працю.
Результати та обговорення
Результати оцінювали за шкалою Crawford’s 1984 р. (табл. 3) [9].
Використовуючи вище викладену методику лікування, через 6 міс. від початку лікування нами було отримано 26 відмінних, 4 добрих та 2 задовільних результати (табл. 4).
Наявність задовільних результатів була обумовлена тяжкістю ушкодження та терміном звернення. Саме в цій групі пацієнтів зафіксовано суттєво більший, порівняно з іншими термін звернення, який призвів до появи контрактури ІV ступеня, що потребувало виконання окремого етапу мобілізації суглоба. В одному з випадків при контрактурі ІV ступеня мобілізація була виконана одночасно з пластикою сухожилля. Вірогідно, саме поєднання етапу мобілізації суглоба та пластики сухожилля не дало змогу повноцінно провести реабілітацію та досягти в цьому випадку кращого результату. Інший випадок задовільного результату лікування окрім пізнього терміну звернення та наявної контрактури був пов’язаний з дефектом первинно проведеного лікування. У подальшому це призвело до значного дефекту сухожилля, необхідності довгого трансплантата і, як наслідок, великого за обсягом втручання.
Добрі результати були отримані у пацієнтів які також мали кілька обтяжуючих обставин, пов’язаних з тяжкістю наявних контрактур та дефектів проведеного лікування, що обумовило значні рубцеві зміни в ділянці ушкодження. Одному з пацієнтів у зв’язку з наявною контрактурою ІV ступеня було проведено двоетапне лікування, при якому під час першого етапу виконано мобілізацію суглоба, а другим етапом – пластику сухожилля. Добрий функціональний результат вдалось досягти у пацієнта, що окрім ушкодження сухожилля мав дефект шкіри тильної поверхні пальця кисті. Під час лікування одноетапно було виконано пластику шкіри та сухожилля.
У групі відмінних результатів 3 пацієнтам було виконано фіксацію сухожилля до точки кріплення за допомогою анкерів. Одному пацієнту при наявності внутрішньосуглобового перелому було виконано фіксацію фрагмента мініпластиною та гвинтом, а решті – фіксація трансосальним швом.
До контрольної групи були залучені 35 пацієнтів, яким було виконано хірургічне відновлення розгинального апарату пальця кисті на рівні ДМФ суглоба шляхом гофрування регенерату. Післяопераційна реабілітація при цьому передбачала шинування на 5–7 тижнів у положенні розгинання з наступною розробкою рухів. За таким варіантом лікування кількість відмінних та добрих результатів не перевищила 60% на противагу 93%, отриманих у нашому дослідженні. При цьому відновлення рухів у контрольній групі відбувалося не раніше ніж через 3 місяці, в той час як у нашому дослідженні до 3-го місяця відновлювалась їх повна амплітуда.
Ретроспективно оцінюючи наші результати первинного лікування в групах пацієнтів із задовільними та добрими результатами, стає зрозумілим, що спільною перепоною для отримання відмінного функціонального результату є термін звернення, від якого залежить ступінь незворотніх змін. Саме при запізнілому зверненні були отримані найгірші результати. Серед пацієнтів, що звернулись до нас, при попередньому лікуванні були допущені непоодинокі помилки в тактиці лікування як консервативного, так і оперативного:
- консервативне лікування пацієнтів через три тижні після ушкодження;
- помилки при виконанні шинування;
- недостатній строк фіксації в шині;
- помилки в проведенні режиму реабілітації, що призвели до незадовільного результату;
- помилки в первинній діагностиці (3 випадки).
Висновки
Підсумовуючи сказане пропонуємо:
1) проводити хірургічне лікування всім пацієнтам з відкритими та закритими ушкодженнями, термін звернення яких більше 3 тижнів;
2) при важких ступенях контрактур та їх неефективному консервативному лікуванні поетапно виконувати мобілізацію суглоба з наступною пластикою сухожилка;
3) доповнювати хірургічний етап пластики сухожилка мобілізацією латеральних ніжок;
4) вважати методикою вибору пластику дефекту сухожилка з використанням як трансплантата однієї з латеральних ніжок;
5) виконувати фіксацію сухожильного шва на долонній поверхні пальця з метою профілактики пролежня;
5) у післяопераційному періоді (до 3–4 тижнів) застосовувати фіксацію ДМФ суглоба шпицею, що є раціональним з огляду на те, що інші види іммобілізації не забезпечують надійної фіксації без надмірного тиску на палець або обмеження вільного доступу до післяопераційної рани;
6) проводити реабілітацію з етапним контролем лікаря не рідше 1 разу на тиждень, починаючи з 3-4-го тижня після операції.
Запропонований підхід до лікування хворих із застарілими ушкодженнями розгинального апарату на рівні ДМФ суглоба дозволяє відновити втрачену функцію, при цьому є доступним для виконання та демонструє високу ефективність.
- Губочкин Н.Г., Шаповалов В.М. Избранные вопросы хирургии кисти / Н.Г. Губочкин, В.М. Шаповалов / Под ред. К.М. Успенской. – Санкт-Петербург: Изд-во НПО “Мир и Семья-95”, ООО “Интерлайн”, 2000. – С. 35–38.
- Золотов А.С. Наша модификация шины для лечения повреждений сухожилий разгибателя пальцев кисти на уровне дистального межфалангового сустава / А.С. Золотов // Вестн. травматол. и ортопед. им. Н.Н. Приорова. – 1998. – № 4. – С. 52–53.
- Золотов А.С. Хирургическое лечение повреждений дистальних отделов пальцев кисти приводящих к “молоткообразной деформации”: автореф. дис. на здобуття наук. ступеня доктора мед. наук: спец. 14.00.22 “Ортопедия–травматология” / Золотов Александр. Сергеевич. – Иркутск, 2007. – 42 с.
- Магдиев Д. А. Лечение подкожных разрывов сухожилий разгибателей на уровне дистального межфалангового сустава / Магдиев Д. А., Чуловская И.Г., Коршунов В.Ф., Еськин Н.А. // Вестник РГМУ. – 2005. – № 7 (46). – С. 25–28.
- Clawford J.P. The molded polythene splint for mallet finger deformities / J.P. Clawford // J. Hand Surg. – 1984. – Vol. 9-A, № 3. – P. 231–237.
- Doyle J.R. Operative hand surgery / Ed. D.P. Green. – New York: Churchill Livingston, 1993. – P. 1933–1938.
- Grad J.B. Skeletal injuries / J.B. Grad // Orthop. Clin. North Am. – 1986. – Vol. 17, № 3. – P. 437–449.
- Isani A. Small joint injuries requiring surgical treatment / A. Isani // Orthop. Clin. North Am. – 1986. – Vol. 17, № 3. – P. 407–419.
- Stark H.H. Operative treatment of intra-articular fractures of the dorsal aspect of the distal phalanx of digits / Stark H.H., Gainor B.J., Ashworth C.R. et al. // J. Bone Jt Surg. – 1987. – Vol. 69-A, № 6. – P. 892–896.
- Wehbe M.A. Mallet fractures / M.A. Wehbe, L.H. Schneder // Orthop. Clin. North Am. – 1984. – Vol. 66-A, № 5. – P. 658–669.