Журнал «Травма» Том 11, №5, 2010
Вернуться к номеру
Лікувальна тактика при пошкодженні дистального відділу стегнової кістки з використанням блокованих стержнів
Авторы: В.О. Литовченко, В.В. Григорук, М.С. Гримайло - Харківський національний медичний університет,
Комунальний заклад охорони здоров’я «Обласна клінічна лікарня – центр екстреної медичної допомоги та медицини катастроф», Харків, Україна
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
Блокуючий остеосинтез переломів дистального відділу стегнової кістки забезпечує стабільну фіксацію, дозволяє ранню мобілізацію суглоба та ранню функцію з навантаженням. Обґрунтоване застосування блокуючого остеосинтезу для якомога швидшої консолідації переломів дистального відділу стегнової кістки та поліпшення якості життя у відновлювальний період.
Блокирующий остеосинтез переломов дистального отдела бедренной кости обеспечивает стабильную фиксацию, позволяет раннюю мобилизацию сустава и раннюю функцию с нагрузкой. Обосновано использование блокирующего остеосинтеза для скорейшей консолидации переломов дистального отдела бедренной кости и улучшения качества жизни в восстановительный период.
Nailing synthesis of distal femur fractures allows stabile fixation, earlier patient’s activisation and earlier joints function. It is proved that nailing synthesis is indicated for faster fracture consolidation and life value improvement during the restoration period.
блокуючий інтрамедулярний остеосинтез, дистальний відділ стегнової кістки.
блокирующий остеосинтез, переломы дистального отдела бедренной кости.
interlocking nailing, distal femur.
В структурі всіх переломів кісток людини від 4% до 7 % за повідомленнями Гіршина, припадає на переломи дистального кінця стегна. Переломи дистального відділу стегна складають від 6% до 25% усіх переломів стегна, за даними різних авторів, та відносяться до найбільш важких для лікування ушкоджень [1]. Серед внутрішньосуглобових переломів колінного суглоба переломи дистального відділу стегна становлять 13%, з яких переломи типу С – 50%.
Ці переломи виникають найчастіше у молодих чоловіків (високоенергетична травма: ДТП, заняття спортом, травми на виробництві) та у жінок похилого віку (низькоенергетична травма внаслідок падіння за наявності остеопорозу). Завдяки значній величині травмуючого впливу частка політравми при таких пошкодженнях доволі велика – одна третина молодих пацієнтів має поєднані пошкодження, та лише у 20% пацієнтів перелом дистального відділу стегна є ізольованим пошкодженням. В останні роки виявляється чітка тенденція до збільшення на 10-15% постраждалих з тяжкими високоенергетичними пошкодженнями, що пов’язано зі збільшенням кількості транспортних засобів [6]
Незважаючи на вдосконалення хірургічної техніки та імплантатів, останнім часом спостерігається ріст інвалідності від травм взагалі та від переломів дистального відділу стегна зокрема, питома вага яких становить 25% серед внутрішньосуглобових переломів [5].
У 60-70-і роки лікування переломів дистального відділу стегнової кістки проводилося методом скелетного витяжіння з наступною іммобілізацією гіпсовою пов'язкою (або ортезом) та за допомогою традиційного остеосинтезу пластиною або цвяхом. Але після консервативного лікування до праці поверталися 28,3% хворих, а 6,1% залишаються інвалідами, після оперативного лікування задовільні результати спостерігалися в 5%, дисрегенерації – в 45%, у 31% - контрактури суміжних суглобів. Наведені результати примушували травматологів максимально обмежувати оперативну активність.
З початку 80-х років асоціацією АО були розроблені методи стабільно- функціонального остеосинтезу, що поліпшило результати лікуванная. В 75-81% випадків були отримані добрі функціональні результати після накісткового остеосинтезу [1], що розширило показання до оперативного лікування. Проте використання накісткового остеосинтезу не дозволяло навантажувати кінцівку протягом місяців та обмежувало працездатність [2].
Застосування апаратів зовнішньої фіксації також мало свої позитивні та негативні сторони. Так, виконання позаосередкового остеосинтезу перелома дистального відділу стегна є доволі простою операцією, проте окрім незручності для хворого не треба забувати про нагноювання м'яких тканин та кісток, вторинний зсув фрагментів, незрощення тощо [3]. Але найголовніше – якість життя в період реабілітації є зниженою.
Мета дослідження - покращити результати лікування постраждалих з переломами дистального відділу стегнової кістки та підвищити якість життя на весь період реабілітації.
Матеріал і методи
У період з 2006 по 2009 роки під нашим наглядом було 24 хворих з переломами дистального відділу стегна віком від 21 до 80 років, в середньому 49 років. Серед них чоловіків було 13 (54,16%), жінок–11 (45,84%) (табл. 1).
За характером перелому, відповідно до класифікації АО, пошкодження дистального відділу стегна (33-) розподілені наступним чином: переломи А1.2 та А1.3 (метафізарні переломи прості) – 4 (16,6%) хворих; А2 (метафізарні переломи уламкові) – 3 хворих (12,5%); А3 (метафізарні переломи багатоуламкові, що переходять на діафіз) – 4 (16,6%); С1, С2 та С3 (метаепіфізарні переломи) – 13 хворих (54,16%).
Майже всім хворим було імплантовано інтрамедулярний стержень. Двом хворим виконано накістковий остеосинтез пластинами АО, але, зважаючи на дисрегенерацію, пластину замінили на інтрамедулярний стержень у строки 4 місяці з моменту операції. Ми використовували інтрамедулярні блокуючі стержні ChM та Мотор-Січ. У 19 (79,16%) випадках переломи були закриті, у 5 (20,84%) хворих відкриті.
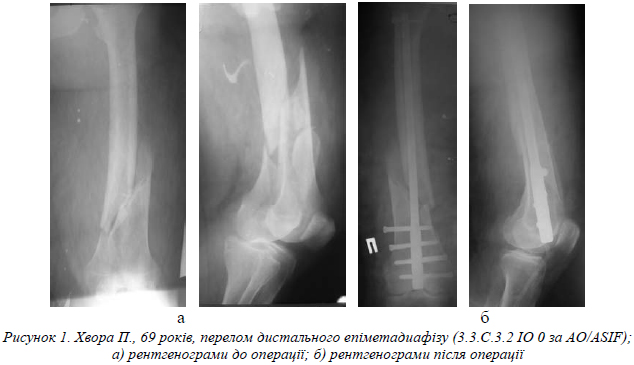
Техніка операції. Положення хворого на операційному столі на спині з зігнутими в колінних суглобах ногах. Ми використовували ретроградний доступ із медіальним парапателярним доступом з метою якомога менше пошкоджувати власну зв’язку надколінка. Стержень вводили через міжвиросткову западину строго посередині на 1 см допереду від передньої хрестоподібної зв’язки. Введення провідника та проведення по ньому стержня проводили за стандартною методикою. Канал не розсвердлювали. Блокування стержнів проводили під контролем спиці- провідника та ЕОПа. Дистальну фіксацію проводили 2 – 4 блокуючими гвинтами (рис.1). При внутрішньосуглобових переломах кісткові фрагменти анатомічно репонували та виконували фіксацію “болтом стяжкою” через отвори в стержні, одночасно блокуючи стержень.
У разі проходження зони перелому близько до міжвиросткової заглибини місце введення стержня формували шляхом просверлювання, щоб не роз'єднати виростки. Активні рухи хворим дозволялися на наступний день після операції. Ходити на милицях без навантажень на прооперовану кінцівку дозволяли з 2-5-ї доби після операції. Навантаження починали давати з 7- 14-ї доби після операції. Всім хворим проводили первинну профілактику ТЕЛА – еластичне бинтування нижніх кінцівок, прийом антикоагулянтів, та профілактику жирової емболії – есенціале 5,0 ml, 2 рази на добу. Під час операцій не намагалися відтворити ідеальну репозицію відламків, що відповідає сучасній стратегії АО, щодо максимального збереження всіх сприятливих до найшвидшого зрощення відламків факторів у міжвідламковій зоні.
Результати та обговорення
При вивченні результатів лікування були отримані такі дані: відмінний результат отриманий у 17 (70,83%) хворих, задовільний – у 7 (29,17%) хворих. Незадовільних результатів не було. Двоє хворих з задовільним результатом мали незрощення з пластиною, тому у віддаленому періоді прооперовані інтрамедулярним стержнем. Кістки зрослися, проте довгий відновлювальний період значно вплинув на результат – згинальна контрактура до 90˚ та незначне обмеження функції збереглися.
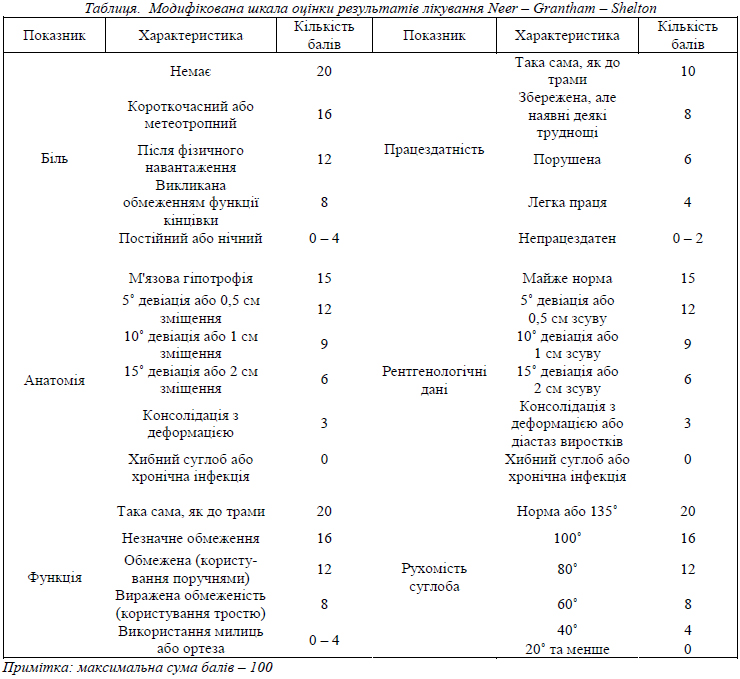
Клініко-рентгенологічний аналіз результатів лікування проводився за модифікованою шкалою оцінки результатів лікування Neer–Grantham–Shelton (1967) (див. табл.).
Оцінка результатів проводиться до 6 місяців, від 6 місяців до 1 року та після 1 року з моменту операції.
Повна консолідація перелому в строк 1 рік після травми була виявлена у всіх пацієнтів, незрощень не відмічено. Інфекційних ускладнень не було. Середній обсяг рухів у строк 1 рік після операції склав 115˚ (80˚-145˚), добрі та відмінні результати згідно Neer-score склали 100%.
При застосування ранньої стабілізації фрагментів за допомогою методик остеосинтезу, що блокує, процеси реабілітації хворих проходили більш жваво, термін перебування в стаціонарі скорочувався до 12-14 діб.
За повідомленнями ряду авторів [10], система LISS – DF (Less invasive stabilization system – distal femur) на теперішній час є однією з найефективніших методик при переломах дистального відділу стегнової кістки, адже у порівнянні з стержнем, що блокує, забезпечує більш стабільний остеосинтез, наносить невелику хірургічну травму, зменшує крововтрату. Проте недоліки даної системи, такі як важкість закритої репозиції, неможливість корекції імплантата в післяопераційному періоді, а також ранньої повного навантаження оперованої кінцівки, роблять її переваги не такими вже й значними, адже завдяки можливості ранньої функції (наші пацієнти доводять навантаження на оперовану кінцівку до 100% вже у строк 2-3 місяці після операції) хворі мають змогу якнайшвидше відновити повну функцію та працездатність, значно поліпшується якість життя в період реабілітації. Наш досвід застосування блокуючого інтрамедулярного остеосинтезу для лікування переломів дистального відділу стегна показав високий процент добрих та відмінних результатів та, на наш погляд, у більшості випадків значно переважає накістковий остеосинтез.
Висновки
- Інтрамедулярний остеосинтез ретроградними стержнями, що блокують, показаний для поза- та внутрішньосуглобових переломів дистального відділу стегнової кістки. Стержні, що блокують, вводяться без втручання у місце перелому з мінімальною травматизацією м’яких тканин.
- Метод забезпечує стабільну фіксацію, дозволяє ранню мобілізацію суглоба та ранню функцію з навантаженням, що призводить до додаткової компресії та мікрорухомості зони перелому та сприятливо впливає на зростання уламків. Результати лікування дуже високі при мінімальних ускладненнях.
- Завдяки простоті та малотравматичності остеосинтезу, що блокує, він у ряді випадків значно кращий за накістковий остеосинтез, полегшує лікування переломів інших сегментів або інших пошкоджень при політравмі.
- Гиршин С.Г. Клинические лекции по неотложной травматологии. – М.: Издательский дом Азбука, 2004. - 544 с.
- Денисюк Б.С., Касянчук В.М., Златов В.П. Стабільно-функціональний остеосинтез в лікуванні диафізарних переломів стегнової кістки //Тези доповідей XIV з¢їзду ортопедів – травматологів України 21-23 вересня. Одеса, 2006. – С.18.
- Травматология и ортопедия: Руководство для врачей/ Под ред. Н.В. Корнилова: В 4 томах. – СПб.: Гиппократ, 2004. – Т.3:Травмы и заболевания нижней конечности/ Под ред. Н.В. Корнилова и Э.Г. Грязнухина. – СПб.: Гиппократ, 2006. – 896 с.
- D. Cherkes-Zade', М. Monesi, A. Causero, М. Marcolini Хирургическое лечение переломов дистального отдела бедренной кости с использованием системы LISS. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2003. – №3. – С.36 – 42.
- Kregor J., Stannard J., Zlowodzki M Distal femoral fracture fixation utilizing the Less Invasive Stabilization System (LISS) // Injury. - 2001. - Vol. 32. - P. 32-47.
- Rademakers M.V., Gino M.M. Marti R.K. Intra-Articular Fractures of the Distal Femur // J. Orthop. Trauma. - 2004. - Vol. 18. - P. 213-219.