Журнал «Травма» Том 12, №2, 2011
Вернуться к номеру
лікування внутрішньосуглобових переломів основи 1-ї п’ясної кістки з використанням гібридного АЗФ
Авторы: Білий С.І., Товстограй В.М., Дараган Р.І. Міжобласний центр хірургії кисті, м. Дніпропетровськ
Рубрики: Травматология и ортопедия
Версия для печати
Запропонована методика оперативного лікування внутрішньсуглобових переломів основи 1-ї п’ясної кості (Беннетта і Роландо) з використанням гібридного апарату зовнішньої фіксації. За даною методикою з 2000 по 2008 р. прооперовані 42 пацієнти (26 — з переломом Беннетта, 16 — з переломом Роландо). Отримані добрі функціональні результати. Черезкістковий остеосинтез в апараті зовнішньої фіксації даної конфігурації є доступним та дозволяє покращити якість лікування даної патології.
Внутрішньосуглобовий перелом, основа 1-ї п’ясної кістки, черезкістковий остеосинтез, апарат зовнішньої фіксації.
Вступ
Переломи 1-ї п’ясної кістки сягають до 10 % всіх переломів кисті. У 80 % випадків вони локалізуються в зоні основи і з них 30–35 % є внутрішньосуглобовими [9, 11].
Згідно з класифікацією Гріна та О’Браєна [8] до внутрішньосуглобових переломів основи 1-ї п’ясної кістки належать: перелом Беннетта (I тип — відрив медіального краю основи з формуванням проксимального фрагмента трикутної форми та зміщенням кістки у тильно-променевому напрямку та проксимально) та перелом Роландо (II тип — осколкове руйнування основи 1-ї п’ясної кості з формуванням лінії перелому, що нагадує перевернену букву «У») [4, 6, 10].
З урахуванням того, що п’ясно-зап’ястковий суглоб 1-го променя кисті забезпечує широкий обсяг рухів — згинання-розгинання, приведення-відведення, протиставлення, осьове обертання при найбільшому порівняно з іншими променями функціональному навантаженні, дані ушкодження приводять до значного порушення функції не тільки 1-го променя, а і всієї кисті.
При лікуванні цих переломів виникають труднощі, зумовлені складністю як самої репозиції, так і нівелювання сил, що призводять до зміщення відламків. Згідно з існуючими уявленнями, анатомічне відновлення суглобової поверхні при переломах Беннетта та Роландо не є суттєвим, але діастаз між фрагментами не повинен перевищувати 1 мм, інакше неминучим є виникнення артрозу та хронічного больового синдрому [11].
Метод закритої репозиції та іммобілізації в цих випадках нерідко первинно неефективний або ускладнюється вторинними зміщеннями. Закрита репозиція та діафіксація спицями можливі тільки у свіжих випадках при переломах Беннетта, не гарантуючи досягнення позитивного результату. Відкриті втручання травматичні і не завжди дозволяють достатньою мірою усунути деформацію [7, 12].
Метод черезкісткового остеосинтезу (ЧКОС) в апаратах зовнішньої фіксації (АЗФ) найбільш повно відповідає основним принципам лікування переломів, забезпечуючи атравматичність, можливість анатомічної репозиції, стабільність фіксації фрагментів та збереження активної функції суміжних суглобів [5, 7].
Серед значної кількості конструкцій АЗФ для лікування пошкоджень даної локалізації (апарати Ілізарова [3], Волкової [1], Голобородька [2], Обухова [1] та ін.) частина втратила виробничу базу, потребує виготовлення в індивідуальному порядку, інші теж не позбавлені вад: громіздкість, конструктивна складність, травмування суміжних суглобів при монтажі, сумнівна стабільність фіксації тощо. Все вищевикладене примусило нас звернутися до пошуку найбільш оптимального варіанта ЧКОС з використанням відомих та доступних елементів конструкцій АЗФ.
Матеріали та методи
У МЦХК м. Дніпропетровська протягом 2001–2008 років знаходились на лікуванні 42 хворі з переломами Беннетта та Роландо, основним методом лікування яких був ЧКОС в АЗФ. З них чоловіків — 40, жінок — 2; віком від 17 до 62 років (у середньому 29,2 року). З них 26 (61,9 %) пацієнтів із переломами Беннетта та 16 (30,1 %) — Роландо. Хворі оперовані в термін від 3 до 53 діб з моменту травми (у середньому — 15,3 ± ± 0,05 доби), причому кількість хворих із термінами до операції 14 діб та більше становила 22 (53 %).
В усіх цих випадках ми використовували ЧКОС в найбільш відповідній, на наш погляд, гібридній конструкції, що базується на використанні загальнодоступних деталей апаратів Ілізарова та Лазарева — Коршунова.
Апарат складається з трьох основних вузлів — опорного, репонуючого та дистракційного. Опорний (два півкільця апарата Ілізарова) фіксувався на передпліччі на двох спицях Кіршнера. Перша з упорною площиною проводилася з боку променевої кістки через дистальний метаепіфіз кісток передпліччя, а друга — через променеву кістку в середній її третині. Репонуючий вузол монтувався на променевій стороні дистального півкільця опорного. В ньому закріплювали дистракційний, що складався зі штанги завдовжки 12–15 см, орієнтованої по осі 1-го променя в положенні пальмарної абдукції 30–35° і скоби апарата Лазарева — Коршунова. У цій скобі спицею Кіршнера, що проводили поперечно за дистальний метаепіфіз, фіксували 1-шу п’ясну кістку, яка утримувалася в положенні радіальної абдукції 35° при переломах Беннетта та 20–25° при переломах Роландо.
Після монтажу апарата переміщенням дуги апарата Лазарева — Коршунова по штанзі виконували дистракцію 1-ї п’ясної кістки по вісі. Після рентгенологічного контролю за необхідності проводили корекцію ступеня та вісі дистракції. Після досягнення репозиції апарат стабілізували (рис. 1).

Результати досліджень
Репозиція кісткових фрагментів у 22 (52,4 %) пацієнтів була досягнута на операційному столі, в 11 (26,1 %) випадках за наступні 6–7 діб, у 6 (14,3 %) — на 12–14-ту добу дистракції в апараті. У 3 (7,2 %) пацієнтів репозиції досягнути не вдалося.
Необхідно відзначити, що у 25 (59,5 %) хворих досягнуто повної репозиції фрагментів основи 1-ї п’ясної кістки; у 14 (33,3 %) хворих із застарілими пошкодженнями залишились незначні зміщення суглобових поверхонь (діастаз між фрагментами не перевищував 1 мм). У 3 (7,2 %) пацієнтів, які були госпіталізовані відповідно через 25, 29, 44 доби з моменту травми, деформацію суглобової поверхні усунути не вдалося (діастаз між фрагментами залишався 2–2,5 мм). 2 пацієнти, у яких підвивих 1-ї п’ясної кістки був усунений, відмовилися від подальшого оперативного лікування. Одному хворому була проведена відкрита репозиція перелому та металоостеосинтез спицями Кіршнера.
Контрольну рентгенографію проводили у всіх випадках після зменшення набряку кисті — на 6–7-й день після операції, а за необхідності повторювали, проводячи дистракцію в апараті на 0,5–1 мм/добу.
Лікування включало підвищене положення кисті, локальну дозовану гіпотермію до 3 діб після операції, нестероїдні протизапальні засоби (целебрекс у дозі 200 мг 1 раз на добу протягом 10–14 діб), системну ензимотерапію, препарати кальцію, перев’язки місць виходу спиць.
Після досягнення репозиції хворих виписували в режимі стабілізації АЗФ.
Термін стаціонарного лікування становив від 4 до 23 діб (у середньому 11,10 ± 0,05 доби).
Апарати демонтували після появи рентгенологічних ознак консолідації переломів у термін від 4,5 до 6 тижнів (у середньому — 4,9 ± 0,1 тижня). У подальшому призначали комплексне фізіофункціональне та медикаментозне відновлювальне лікування.
Віддалені анатомо-функціональні результати простежені нами у 29 (69 %) пацієнтів у термін до 4 років. У 26 (62 %) мала місце консолідація перелому з відновленням форми суглобової поверхні проксимального метаепіфіза 1-ї п’ясної кості, збереженням ширини та рівномірності суглобової щілини з повним відновленням функції променя та всієї кисті. У 3 пацієнтів зберігалися скарги на помірний біль при значних фізичних навантаженнях на кисть та періодичні кліматозалежні болі.
Результати ЧКОС внутрішньосуглобових переломів основи 1-ї п’ясної кістки в АЗФ указаної гібридної конструкції ілюструє таке клінічне спостереження.
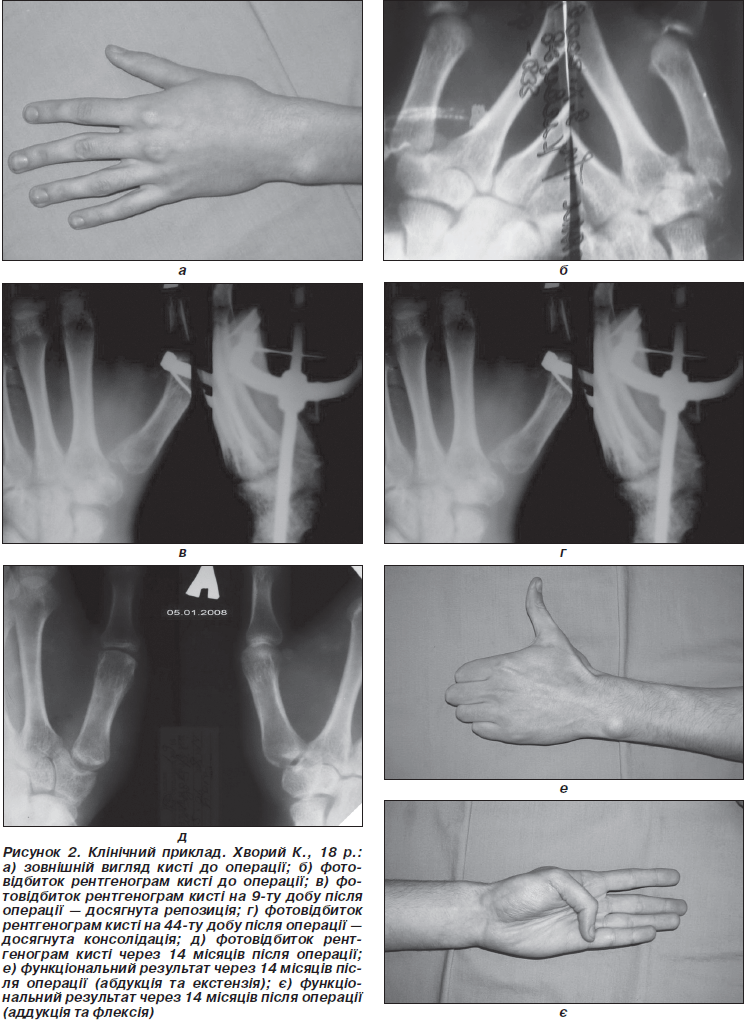
Хворий К., 18 років, житель м. Дніпропетровська, отримав травму в побуті — при падінні з велосипеда. По допомогу звернувся на травмпункт однієї з лікарень міста, де було діагностовано перелом ключиці, виконана його репозиція та накладена фіксуюча пов’язка. Перелом 1-ї п’ясної кістки не був виявлений. У подальшому лікувався амбулаторно. Через місяць хворий самостійно звернув увагу на наявність деформації 1-го променя лівої кисті. При рентгенографії було виявлено внутрішньосуглобовий перелом основи 1-ї п’ясної кістки. 30.10.2006 року на 52-гу добу після травми пацієнт був госпіталізований у МЦХК м. Дніпропетровська з діагнозом: застарілий переломовивих основи 1-ї п’ясної кістки лівої кисті (Беннетта).
Операція 31.10.2006, під регіонарною анестезією — ЧКОС 1-ї п’ясної кістки лівої кисті в гібридному АЗФ. На другий день було розпочато дистракцію по 0,5 мм/добу по вісі 1-ї п’ясної кістки і на дев’ятий досягнуто репозиції перелому. 12.11.2006 року хворий виписаний на амбулаторне лікування в режимі стабілізації апарата. Апарат демонтовано на 44-ту добу після втручання. Проведено двотижневий курс фізіофункціонального лікування. Функцію кисті відновлено. Результат лікування оцінено як добрий (рис. 2).
Висновки
1. ЧКОС внутрішньосуглобових переломів основи 1-ї п’ясної кістки в АЗФ запропонованої гібридної конструкції є доступним та забезпечує можливість репозиції в свіжих та переважній кількості застарілих випадків.
2. Використання даної методики лікування пацієнтів з травмами основи 1-ї п’ясної кістки кисті дозволяє покращити якість їх анатомо-функціональної реабілітації.
Волкова А.М., Обухов И.А. Аппараты внешней фиксации в хирургии повреждений кисти // Аппаратные методы лечения повреждений и заболеваний кисти: Сб. науч. тр. / Нижегородск. НИИ травматологии и ортопедии; Ред. кол.: В.В. Азолов (ред.) и др. — Н. Новгород, 1995. — С. 37-41.
Голобородько С.А., Андрусон М.В. Лечение переломов основания 1 пястной кости аппаратом наружной фиксации // Ортопедия, травматология и протезирование. — 1989. — № 11. — С. 69-72.
Лечение внутрисуставных переломов фаланг пальцев и пястных костей по Илизарову. Методические рекомендации. — Казань, 1992. — 21 с.
Лоскутов А.Е., Белый С.И. Кисть. — Д.: Пороги, 2002. — 272 с.
Фоминых А.А., Горячев А.Н. Применение аппаратов внешней фиксации в современной хирургии кисти // Гений ортопедии. — 2000. — № 4. — С. 60-65.
Bennett E.H. Fractures of the metacarpal bones // Dublin J. Med. Sci. — 1882. — 73. — 72.
Byrne A.M. «S» Quattro external fixation for complex intra-articular thumb fractures // Journal of Orthopaedic Surgery. FindArticles.com. 29 Nov, 2009. http://findarticles.com/p/articles/mi_qa3794/is_200808/ai_n29491898/
Green David P., O’Brien Eugene T. Fractures of the Thumb Metacarpal // Southern Med. Journal. — 1972. — Vol. 65, № 7. — P. 807-814.
Howell E. Wiggins, Warner D. Bundens, Jr. and Byron J. Park. A method of treatment of fracture-dislocations of the first metacarpal bones // J. Bone Joint Surg. [Am]. — 1954. — Vol. 36. — Р. 810-819.
Rolando S. Fracture de la base du premier metacarpien, et principalement sur une variete non encore decrite [in French] // Presse Med. — 1910. — 33. — 303.
Soyer A.D. Fractures of the Base of the First Metacarpal: Current Treatment Options // J. Am. Acad. Orthop. Surg. — 1999. — Vol. 7. — P. 403-412.
Proubasta Ignasio R. Rolando’s fractures of the first metacarpal: treatment by external fixation // J. Bone. Joint Surg. [Br]. — 1992. — Vol. 74-B. — P. 416-417.