Журнал «Травма» Том 13, №2, 2012
Вернуться к номеру
Сравнение эффективности и безопасности лорноксикама и трамадола при лечении послеоперационной боли
Авторы: STAUNSTRUP H., OVESEN J., Department of Orthopedic Surgery, Aarhus University Hospital, Denmark; ARSEN U.T., Department of Anesthesiology, Aarhus University Hospital, Denmark; ELBAEK K., LARSEN U., International Medical Department, Nycomed Pharma, Roskilde, Denmark; KRONER K., Danish Pain Research Centre, Aarhus University Hospital, Denmark
Рубрики: Травматология и ортопедия
Версия для печати
Резюме. В ходе настоящего рандомизированного двойного слепого исследования сравнили обезболивающую эффективность и безопасность внутримышечно вводимого лорноксикама и трамадола у 76 пациентов с умеренной, тяжелой и непереносимой болью после артроскопической реконструкции передней крестообразной связки с помощью метода «кость — сухожилие надколенника — кость». В результате оказалось, что у пациентов, получавших первую инъекцию лорноксикама в дозе 16 мг, наблюдалось достоверно большее общее ослабление боли в течение последующих 8 ч исследования по сравнению с пациентами, получавшими первую инъекцию трамадола в дозе 100 мг. Лорноксикам обладал большей обезболивающей эффективностью по сравнению с трамадолом у пациентов, которые исходно имели умеренную боль; эффективность обоих препаратов была одинаковой у пациентов, которые исходно имели тяжелую/непереносимую боль. Меньшему числу пациентов в группе с лорноксикамом потребовался прием резервного лекарственного средства (58 и 77 % соответственно). Анализ общего впечатления пациентов от проводимого лечения показал, что эффективность лорноксикама была выше, чем трамадола: соответственно 8 и 49 % пациентов оценили проведенное лечение как «хорошее», «очень хорошее» и «отличное». После завершения всего курса лечения лорноксикамом (8 мг 3 раза в день) и трамадолом (100 мг 3 раза в день) были получены такие же профили эффективности препаратов, как и после введения их первых доз. То есть немного меньшему числу пациентов в группе с лорноксикамом потребовался прием резервного лекарственного средства, и общее впечатление пациентов от проведенного лечения снова было лучше в этой же группе. Побочные эффекты наблюдались у 38 из 76 пациентов, включенных в исследование, и были главным образом легкой/умеренной степени тяжести. В группе с лорноксикамом у достоверно меньшего числа пациентов наблюдались один или несколько побочных эффектов по сравнению с группой с трамадолом (14 и 24 соответственно). Таким образом, внутримышечно вводимый лорноксикам является ценной альтернативой трамадолу при лечении умеренной и тяжелой послеоперационной боли.
Резюме. Під час цього рандомізованого подвійного сліпого дослідження порівняли знеболюючу ефективність і безпеку лорноксикаму й трамадолу, що вводяться внутрішньом’язово, в 76 пацієнтів із помірним, тяжким і нестерпним болем після артроскопічної реконструкції передньої хрестоподібної зв’язки за допомогою методу «кістка — сухожилля надколінка — кістка». У результаті виявилося, що в пацієнтів, які отримували першу ін’єкцію лорноксикаму в дозі 16 мг, спостерігалося вірогідно більше загальне ослаблення болю протягом наступних 8 год дослідження порівняно з пацієнтами, які отримували першу ін’єкцію трамадолу в дозі 100 мг. Лорноксикам мав більшу знеболюючу ефективність порівняно з трамадолом у пацієнтів, які початково мали помірний біль; ефективність обох препаратів була однаковою в пацієнтів, які початково мали тяжкий/нестерпний біль. Меншому числу пацієнтів у групі з лорноксикамом потрібен був прийом резервного лікарського засобу (58 і 77 % відповідно). Аналіз загального враження пацієнтів від проведеного лікування показав, що ефективність лорноксикаму була вищою, ніж трамадолу: відповідно 82 і 49 % пацієнтів оцінили проведене лікування як «добре», «дуже добре» і «відмінне». Після завершення всього курсу лікування лорноксикамом (8 мг 3 рази в день) і трамадолом (100 мг 3 рази в день) були отримані такі ж профілі ефективності препаратів, як і після введення їхніх перших доз. Тобто небагато меншому числу пацієнтів у групі з лорноксикамом потрібен був прийом резервного лікарського засобу, і загальне враження пацієнтів від проведеного лікування знову було кращим у цій же групі. Побічні ефекти спостерігалися в 38 із 76 пацієнтів, включених у дослідження, і були головним чином легкого/помірного ступеня тяжкості. У групі з лорноксикамом у вірогідно меншого числа пацієнтів спостерігалися один або кілька побічних ефектів порівняно з групою із трамадолом (14 і 24 відповідно). Таким чином, лорноксикам, що вводиться внутрішньом’язово, є цінною альтернативою трамадолу при лікуванні помірного й тяжкого післяопераційного болю.
Summary. This randomized double-blind study compared the analgesic efficacy and tolerability of intramuscular lornoxicam and tramadol in 76 patients with moderate to unbearable pain following arthroscopic reconstruction of the anterior cruciate ligament using the patella bone — tendon — bone technique. Patients receiving a single dose of lornoxicam 16 mg experienced significantly greater total pain relief than patients receiving tramadol 100 mg over the following 8 hours. Lornoxicam had greater analgesic efficacy than tramadol in patients with moderate baseline pain but was of equivalent efficacy in those with severe/unbearable baseline pain. Fewer patients in the lornoxicam group required rescue medication (58 vs. 77 %, respectively). Patients’ global impression of efficacy showed lornoxicam to be superior to tramadol with 82 and 49 % of patients, respectively, rating treatment as good, very good, or excellent. Following multiple-dose administration of lornoxicam (8 mg tid) or tramadol (100 mg tid) for 3 days, efficacy profiles similar to those following a single dose were obtained. Thus, slightly fewer patients in the lornoxicam group required rescue medication, and patients’ global impression of efficacy again favored lornoxicam. Adverse events were reported by 38 of the 76 patients and were mainly mild to moderate in severity. Significantly fewer patients reported one or more adverse events with lornoxicam than with tramadol (14 vs. 24, respectively). Thus, intramuscular lornoxicam offers a useful alternative to tramadol for the treatment of moderate to severe postoperative pain.
Послеоперационная боль является наиболее частой формой острой боли и наблюдается у большинства пациентов, перенесших оперативные вмешательства. Было показано, что в послеоперационном периоде 50–70 % пациентов испытывают выраженную боль, а после его завершения 20–40 % пациентов испытывают умеренную боль [1]. Обеспечение адекватной анальгезии является важным не только с гуманной точки зрения, оно также ускоряет восстановление пациентов в послеоперационном периоде и улучшает наблюдаемые исходы после операции [2].
Наиболее часто для контроля послеоперационной боли применяют парентеральные опиоидные анальгетики. И хотя эти средства являются сильными и высокоэффективными, опасение формирования зависимости к ним и развития респираторной или сердечно-сосудистой депрессии может повлечь за собой недостаточное введение препарата и, как следствие, неадекватное купирование послеоперационной боли [3]. Трамадол является новым центральнодействующим синтетическим опиоидным анальгетиком, который эффективен в контроле послеоперационной боли после абдоминальных, гинекологических и ортопедических операций [4–7]. Обезболивающая эффективность трамадола эквивалентна таковой морфина в случаях умеренной боли после операций на мягких тканях, но уступает морфину при тяжелой боли, развившейся после ортопедических операций [8]. При введении трамадола развиваются побочные эффекты, характерные для любого опиоидного анальгетика, однако риск развития респираторной депрессии ниже, чем у морфина [6].
Появление парентеральных форм нестероидных противовоспалительных средств (НПВС) сделало возможным применение этой группы для борьбы с послеоперационной болью. При кратковременном использовании они эффективны, хорошо переносятся и, следовательно, являются хорошей альтернативой опиоидным анальгетикам [9]. Лорноксикам — новое НПВС: являясь тиенотиазиновым производным такого класса НПВС, как оксикамы, он эффективен и хорошо переносится при лечении разнообразных болей, включая боль при ревматоидном артрите [10], остеоартрите [11], анкилозирующем спондилите [12] и послеоперационную зубную боль [13]. Малое время полувыведения лорноксикама из плазмы крови (~ 4 ч) является его преимуществом по сравнению с другими НПВС; было показано, что для препаратов с длительным временем полувыведения из плазмы крови характерна высокая частота развития побочных эффектов [14].
В рамках настоящего исследования сравнили эффективность и переносимость внутримышечно вводимых лорноксикама и трамадола у пациентов с умеренной, тяжелой и непереносимой болью после артроскопической реконструкции передней крестообразной связки (находится в полости коленного сустава. — Прим. пер.) по методу «кость — сухожилие надколенника — кость».
Методы
Пациенты
В настоящее исследование были включены пациенты мужского и женского пола, госпитализированные для артроскопической реконструкции передней крестообразной связки по методу «кость — сухожилие надколенника — кость». Возраст пациентов должен был составлять от18 до 65 лет, вес тела — от 50 до 100 кг. Во время исследования пациентов помещали в аппарат непрерывного пассивного движения. У женщин должен был быть отрицательный тест на беременность. В исследование не включали пациентов с системными заболеваниями, которые могли влиять на фармакокинетику тестируемых препаратов, с варикозным расширением вен пищевода, язвами желудка или двенадцатиперстной кишки, заболеваниями крови, принимавших антикоагулянты, больных с дыхательной недостаточностью, заболеваниями сердца, с любым другим заболеванием, по поводу которого принимались препараты, которые могли взаимодействовать с тестируемыми препаратами. В исследование также не включали пациентов с гиперчувствительностью к НПВС. К другим критериям исключения относили наличие в анамнезе злоупотребления алкоголем или наркотиками, развитие осложнений после перенесенной операции (например, кровотечения), наличие послеоперационной боли с интенсивностью меньше умеренной, развитие послеоперационной олигурии, прием после операции обезболивающих средств, отличных от морфина, наличие нарушений клинических показателей. Пациентов исключали из исследования и в том случае, если они принимали участие в каком-либо другом клиническом исследовании лекарственных средств в течение предшествующих 3 месяцев. Все пациенты дали письменное информированное согласие на участие в исследовании до включения в него.
Дизайн исследования
Настоящее рандомизированное двойное слепое исследование было выполнено на базе университетской клиники г. Орхус, Дания, в период с мая 1994 г. по апрель 1995 г. в соответствии с Гонконгскими поправками к Хельсинкской декларации. Исследование было одобрено Национальным управлением здравоохранения и местной Комиссией по биоэтике до того, как оно было начато. Исследование было выполнено в соответствии с руководством по GCP (надлежащая клиническая практика. — Прим. пер.).
На следующий день после выполнения операции верифицировали критерии включения и исключения, чтобы удостовериться, что пациенты соответствуют послеоперационным критериям включения. После окончания операции и до приема первой дозы тестируемых препаратов пациентам давали лишь короткодействующие опиоидные средства. Затем пациентов рандомизировали к получению либо внутримышечно вводимых лорноксикама (первая доза 16 мг, а затем 8 мг 3 раза в день) или трамадола (100 мг 3 раза в день) в течение 3 дней. «Слепость» исследования достигалась с помощью использования двух плацебо. В качестве резервного средства, назначаемого при неэффективности тестируемых препаратов, был выбран морфин, который вводили внутримышечно контралатерально к месту введения тестируемого препарата.
Оценка эффективности терапии
Величину ослабления боли регистрировали спустя 0,25; 0,5; 0,75; 1, 2, 3, 4, 5, 6, 7 и 8 ч после приема первой дозы тестируемых препаратов и оценивали с помощью следующей шкалы: полное (4), значительное (3), умеренное (2), небольшое (1) ослабление боли или отсутствие ослабления боли (0). Первичным показателем эффективности служило общее ослабление боли в течение первых 8 ч лечения (ОБЩОСБ0–8); оно было рассчитано как взвешенная по времени сумма баллов ослабления боли во всех оцениваемых точках времени. Исходная интенсивность боли записывалась пациентами непосредственно перед приемом тестируемых препаратов; далее интенсивность боли регистрировалась в те же самые точки времени, что и ее ослабление. При этом применяли 5-балльную вербальную оценочную шкалу (ВОШ): нет боли (0), небольшая (1), умеренная (2), тяжелая (3) или непереносимая (4) боль, или 11-балльную числовую оценочную шкалу, где 0 — нет боли, а 10 — непереносимая боль. Пациенты отмечали время начала и окончания действия препарата. Потребность пациентов в резервном препарате фиксировалась исследователем. Спустя первый 8-часовой период лечения пациенты давали оценку общему впечатлению от проводимого лечения по следующей шкале: плохое (1), удовлетворительное (2), хорошее (3), очень хорошее (4) и отличное (5).
Последующие дозы тестируемых препаратов давали с интервалом 8 ч, пациенты фиксировали интенсивность боли непосредственно перед приемом препаратов и спустя 1 ч. Сразу же перед приемом утренней дозы оценивали влияние боли на длительность и качество сна. Потребность в резервном препарате мониторировали в течение всего исследования. По окончании исследования пациенты давали оценку их общему впечатлению от проведенного лечения.
Оценка переносимости препаратов
Побочные эффекты и местные реакции на вводимые препараты фиксировали во все оцениваемые точки времени. Если побочный эффект наблюдался, то регистрировали его интенсивность, исход и возможную связь с проводимым лечением. Образцы крови пациентов забирали непосредственно до приема первой дозы тестируемых препаратов и приблизительно спустя 8 ч после приема последней дозы с целью определения содержания электролитов и креатинина в плазме крови. По окончании исследования производили скрининг мочи на содержание крови, сахара и белков.
Статистический анализ
Для оценки эффективности лечения первичный показатель эффективности (ОБЩОСБ0–8) сравнивали с помощью дисперсионного анализа. Этот же показатель сравнивали также с помощью двухфакторного дисперсионного анализа, чтобы учесть межгрупповую разницу в исходной интенсивности боли. Максимальное ослабление боли было проверено на достоверность с помощью критерия хи-квадрат. При сравнении других показателей использовали 90% доверительные интервалы. Частоту побочных эффектов анализировали с помощью критерия хи-квадрат.
Результаты
Из 98 пациентов, подвергшихся скринингу, 76 соответствовали критериям включения в исследование. Вследствие ожирения 1 пациент получал низкомолекулярный гепарин и был ошибочно включен в исследование. Он завершил исследование прежде, чем ошибка была обнаружена. Оказалось, что введение НПВС не повлияло ни на его заболеваемость, ни на исход исследования. Поэтому данные, полученные у этого пациента, были включены в анализ. Четыре пациента выбыли из исследования вследствие развития побочных эффектов. В общей сложности 38 пациентов в группе с лорноксикамом и 35 — в группе с трамадолом придерживались протокола исследования в течение первых 8 ч, и данные этих пациентов (per protocol population — протокольная популяция, или популяция PP) были включены во все анализы эффективности проводимого лечения. Анализ среди всех пациентов, исходно включенных в исследование (intention-to-treat population — популяция, начавшая лечение, или популяция ITT), дал те же самые результаты, что и анализ в популяции PP. Между группами пациентов не было достоверных различий по демографической характеристике, потреблению морфина в послеоперационном периоде до начала исследования и времени, прошедшего после последней инъекции морфина до первого приема тестируемых препаратов (табл. 1). Всем пациентам выполняли оперативные вмешательства по поводу повреждений, которые происходили более 2 месяцев назад, за исключением 2 пациентов в группе с лорноксикамом и 3 пациентов в группе с трамадолом, которым операция была выполнена по поводу подострых повреждений (происходили в срок от 14 дней до 2 месяцев до операции). Между группами не было достоверных различий по протеканию оперативных вмешательств, типу и длительности анестезии, длительности оперативного вмешательства, длительности наложения турникета. Некоторым пациентам назначали дополнительные препараты как до, так и во время периода исследования. Сюда входили противорвотные средства, слабительные, антибиотики, антикоагулянты и седативные средства; считалось, что ни одно из них не могло повлиять на результаты исследования.
Исходная интенсивность боли была выше в группе с трамадолом по сравнению с группой с лорноксикамом: соответственно 54,3 и 34,2 % пациентов сделали запись о том, что боль носила тяжелый или непереносимый характер.
Оценка эффективности лечения
Первая доза тестируемых препаратов
В табл. 2 представлены основные показатели эффективности, полученные во время исследования. Профиль ослабления боли в течение 8 ч после введения первой дозы тестируемых препаратов представлен на рис. 1.
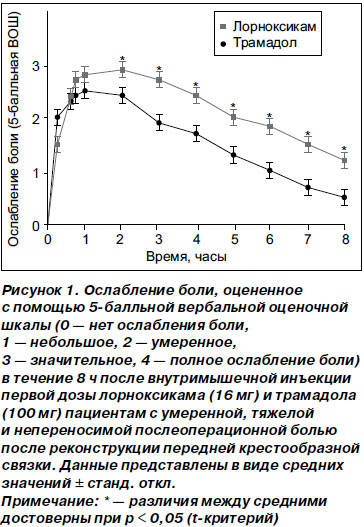
Первичный показатель эффективности, ОБЩОСБ0–8,был достоверно выше в группе с лорноксикамом по сравнению с группой с трамадолом (17,1 и 11,8 соответственно; р = 0,01). Анализ эффективности лечения, проведенный с учетом исходной разницы в интенсивности боли между группами, также выявил достоверно большее ослабление боли в группе с лорноксикамом (р = 0,03). При разделении пациентов на подгруппы в соответствии с исходной интенсивностью боли обнаружено, что ОБЩОСБ0–8 было больше у пациентов с исходно умеренной болью по сравнению с пациентами с исходно тяжелой/непереносимой болью (табл. 2). У пациентов с исходно умеренной болью ОБЩОСБ0–8 в группе с лорноксикамом было больше, чем в группе с трамадолом. Доверительные интервалы (90%) для лорноксикама и трамадола составили от 16,7 до 23,2 и от 9,8 до 16,7 соответственно. В противоположность этому, ОБЩОСБ0–8 было одинаковым в обеих группах пациентов с тяжелой/непереносимой болью, поскольку 90% доверительные интервалы перекрывались (лорноксикам — от 7,4 до 15,8, трамадол — от 8,4 до 12,7).
Максимальное ослабление боли соответствовало критерию «полное» у 16 пациентов, получавших лорноксикам, и у 8 пациентов, получавших трамадол. Однако у 2 пациентов из группы с лорноксикамом с исходно тяжелой/непереносимой болью вовсе не наблюдалось ослабления боли; в группе с трамадолом таких пациентов не оказалось. Анализ с использованием критерия хи-квадрат показал, что между двумя группами пациентов не было достоверных различий по максимальному ослаблению боли (р = 0,20). Среди пациентов с исходно умеренной болью полное ее ослабление отмечалось у большего количества больных при лечении лорноксикамом (56 %), нежели при лечении трамадолом (18,8 %). В противоположность этому, среди пациентов с исходно тяжелой/непереносимой болью наблюдалась малая межгрупповая разница в количестве больных, достигших полного ослабления боли (15,4 и 26,3 % для лорноксикама и трамадола соответственно).
Прием резервного лекарственного средства потребовался меньшему количеству пациентов в группе с лорноксикамом (58 %) по сравнению с группой с трамадолом (77 %).
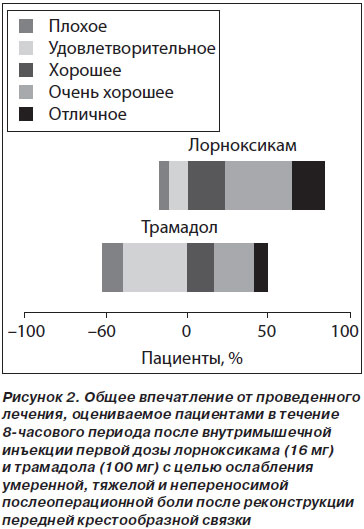
Анализ общего впечатления пациентов от проводимого лечения показал, что 82 % пациентов, принимавших лорноксикам, оценили лечение как «хорошее», «очень хорошее» и «отличное» по сравнению с 49 % пациентов, давших такую же оценку в группе с трамадолом (рис. 2).
Курсовое лечение тестируемыми препаратами
В течение всего курса лечения меньшему числу пациентов, принимавших лорноксикам, потребовался прием резервного лекарственного средства по сравнению с пациентами, принимавшими трамадол (76 и 86 % соответственно). Нарушения сна наблюдались у 40–55 % пациентов в каждой из групп на 2-й и 3-й послеоперационный день. Анализ общего впечатления пациентов от проводимого лечения в конце исследования показал, что 80 % пациентов, принимавших лорноксикам, оценили лечение как «хорошее», «очень хорошее» и «отличное» по сравнению с 65 % пациентов, давших такую же оценку в группе с трамадолом.
Оценка безопасности лечения
В общей сложности 38 из 76 пациентов, включенных в исследование, сообщили о развитии 78 побочных эффектов. В ходе исследования побочные эффекты наблюдались у достоверно меньшего числа пациентов из группы с лорноксикамом (у 14 из группы с лорноксикамом и 24 из группы с трамадолом; р = 0,012). Общее количество побочных эффектов, о которых сообщалось в каждой группе лечения, также было достоверно ниже в группе с лорноксикамом (17) по сравнению с группой с трамадолом (61) (р = 0,003). Наиболее частыми побочными эффектами в группе с трамадолом были утомляемость, головокружение, головная боль и расстройства со стороны желудочно-кишечного тракта (тошнота и рвота) (табл. 3). В группе с лорноксикамом побочные эффекты были равномерно распределены между различными системами организма (табл. 3). Тяжесть побочных эффектов была одинаковой в обеих группах и носила преимущественно легкий характер (табл. 3). Из сообщенных побочных эффектов только 5 в группе с лорноксикамом были расценены как весьма вероятно связанные с проводимым лечением; в группе с трамадолом таких побочных эффектов оказалось 21 (табл. 3). И хотя ни один из побочных эффектов не был серьезным, они привели к прекращению лечения у 4 пациентов (лорноксикам, n = 1; трамадол, n = 3). Все побочные эффекты исчезли к концу исследования, лишь один пациент в группе с трамадолом сообщил о наличии боли в груди, которая переросла в плеврит. В целом же осложнение было расценено как маловероятно связанное с проводимым лечением.
Местные реакции на введение препарата наблюдались только в группе с лорноксикамом: у 3 пациентов развился отек, у 2 — эритема (у 1 больного отмечались и отек, и эритема). Ни в одной из групп не наблюдалось клинически значимых изменений в лабораторных показателях.
Обсуждение
В настоящей работе для исследования послеоперационной боли в качестве модели была выбрана умеренная, тяжелая и непереносимая боль после артроскопической реконструкции передней крестообразной связки по методу «кость — сухожилие надколенника — кость», поскольку умеренная и тяжелая боль часто сопровождают эту процедуру. Для борьбы с подобной болью рутинно применяют парентеральные опиоиды. Отсрочка нашего исследования на один день после операции минимизировала вероятность влияния анестетиков на получаемые результаты.
ОБЩОСБ0–8 выступало в качестве первичного показателя эффективности, поскольку отражало общее улучшение от проводимой терапии анальгетиками у пациентов. Межгрупповые сравнения эффективности анальгетиков наиболее адекватно проводить в течение 8 ч после приема первой дозы. После этого периода времени исходная боль уменьшалась вследствие восстановления пациентов после операции, что было заметно по их прогрессирующему выбыванию из исследования вследствие отсутствия необходимости для дальнейшего приема обезболивающих средств. Обезболивающее действие лорноксикама и трамадола начиналось приблизительно через 20 мин после инъекции этих препаратов. Однако у пациентов, получавших лорноксикам, наблюдалась тенденция к большей длительности эффекта (что следовало из увеличения времени до приема резервного лекарственного средства) по сравнению с пациентами, получавшими трамадол. Аналогичное удлинение времени до приема резервного лекарственного средства в пользу лорноксикама было обнаружено и в предыдущем исследовании, в рамках которого сравнивали внутривенное введение лорноксикама (8 мг) и трамадола (50 мг) у пациентов, подвергавшихся гистерэктомии 15]. Количество пациентов, требующих приема резервных лекарственных средств, является важным показателем, характеризующим относительную эффективность обезболивающих средств. В рамках настоящего исследования 42 % пациентов в группе с лорноксикамом не требовался прием резервного лекарственного средства, в то время как в группе с трамадолом таких пациентов было только 23 %. Кроме того, хотя частота побочных эффектов и влияет на оценку пациентами эффективности, общее впечатление больных от проведенного лечения было лучше в группе с лорноксикамом по сравнению с группой с трамадолом.
Длительность анальгезии, вызванной внутримышечным введением лорноксикама и трамадола в рамках настоящего исследования, была сравнима с той, которая сообщалась в более ранних работах [15, 16]. Более того, аналогичное ОБЩОСБ0–8 уже наблюдалось после однократного внутримышечного введения лорноксикама (16 мг) с целью контроля умеренной, тяжелой и непереносимой боли после хирургического удаления ретинированного третьего моляра [13].
Разделение пациентов на подгруппы в соответствии с исходной тяжестью послеоперационной боли выявило тенденцию к большей эффективности лорноксикама по сравнению с трамадолом при умеренной боли и одинаковую эффективность обоих препаратов при тяжелой/непереносимой боли. Столь разное действие может быть связано с различными механизмами действия обоих препаратов. Оно может быть обусловлено и эффектом насыщения в обезболивающей активности всех НПВС [17], что может делать их менее эффективными при тяжелой боли. У опиоидных анальгетиков, таких как морфин, подобный эффект насыщения отсутствует. Вместе с тем было показано, что трамадол менее эффективен, чем морфин, при борьбе с тяжелой болью [5, 8].
Следующее подтверждение вышеупомянутого дифференциального эффекта было связано с выявлением тенденции к тому, что у большего количества пациентов с умеренной болью наблюдалось полное ее ослабление при лечении лорноксикамом по сравнению с трамадолом (56 и 19 % соответственно). При тяжелой боли максимальная обезболивающая эффективность (полное ослабление боли) была одинаковой для обоих препаратов.
Оценка результатов проведения курсового лечения исследуемыми препаратами совпадает с таковой после применения их первых доз. Так, в группе с лорноксикамом меньшему количеству пациентов требовался прием резервного лекарственного средства. Кроме того, в группе с лорноксикамом большее количество пациентов оценило эффективность лечения как «хорошее», «очень хорошее» и «отличное» по сравнению с группой с трамадолом.
В нашем исследовании лорноксикам хорошо переносился и был связан с достоверно более низкой частотой побочных эффектов по сравнению с трамадолом. Что особенно важно, в группе с лорноксикамом была намного ниже частота типичных для опиоидных средств побочных эффектов, таких как сонливость, головокружение и тошнота. Это может быть особенно важным при борьбе с послеоперационной болью, поскольку подобные проявления могут усугублять аналогичные симптомы, связанные с перенесенной анестезией. Полученные нами результаты подтверждают более ранние сообщения о том, что лечение послеоперационной боли с помощью внутримышечно или внутривенно вводимого лорноксикама связано с более высоким профилем безопасности по сравнению с внутримышечным морфином [13] и внутривенным трамадолом [15] и что профиль безопасности лорноксикама достоверно не отличается от такового плацебо [13]. Местные реакции на введение препарата были наиболее типичными побочными эффектами, наблюдаемыми в группе с лорноксикамом, в группе с трамадолом они не отмечались.
Побочные эффекты трамадола включают повышенный риск развития судорожных припадков, особенно у пациентов, получающих лечение трициклическими антидепрессантами, селективными ингибиторами обратного захвата серотонина, ингибиторами моноаминоксидазы, налоксоном, другими препаратами или имевших сопутствующие заболевания (травма головы, метаболические расстройства), которые снижают судорожный порог. Сообщалось о серьезных анафилактических реакциях. В настоящем исследовании трамадол вызывал побочные эффекты, типичные для опиоидных средств, и ни один из упомянутых серьезных побочных эффектов не наблюдался. Типичными были тошнота, рвота, утомляемость, головокружение и потливость. Обо всех этих побочных эффектах уже сообщалось ранее при назначении трамадола в послеоперационном периоде [5, 7, 18]. Более высокая частота побочных эффектов, наблюдаемая в настоящем исследовании, может быть связана с использованием более высокой дозы трамадола. Однако ранее было показано, что трамадол в дозе 100 мг оказывает более выраженную анальгезию по сравнению с дозой 50 мг [4, 18], поэтому для нашего исследования и была выбрана доза 100 мг. Повышенная частота побочных эффектов при лечении трамадолом может также быть связана с увеличением потребления морфина в качестве резервного лекарственного средства (т.е. речь может идти о потенциальных аддитивных побочных эффектах, связанных с приемом опиоидов). Отсюда следует, что применение лорноксикама может быть более предпочтительным в том случае, когда опиоидный анальгетик используется в качестве резервного лекарственного средства.
В заключение необходимо отметить, что первичный показатель эффективности ОБЩОСБ0–8 при лечении лорноксикамом был достоверно более высоким по сравнению с трамадолом при назначении этих препаратов для борьбы с болью после артроскопической реконструкции передней крестообразной связки по методу «кость — сухожилие надколенника — кость». Лорноксикам был эффективнее трамадола у пациентов с исходно умеренной болью; эффективность обоих препаратов была одинаковой у пациентов с исходно тяжелой/непереносимой болью. При применении лорноксикама наблюдалась достоверно меньшая частота побочных эффектов по сравнению с трамадолом.
- Henn C., Lehmann K.A. Praediktoren des postoperativen Schmerzes // Lehmann K.A. (ed.) Der Postoperative Schmerz. — Berlin: Springer Verlag, 1990. — 55-85.
- Ready L.B. Patient-controlled analgesia: does it provide more than comfort? // Can. J. Anaesthes. 1990. — 37. — 719-721.
- Oden R. Acute postoperative pain: incidence, severity and the etiology inadequte treatment // Anaesthesiol. Clin. N. Am. — 1989. — 7. — 1-15.
- Carilo N.B., Cordova S. A comparative clinical study of tramadol 100 mg versus tramadol 50 mg // Curr. Ther. Res. — 1992. — 51. — 112-120.
- Houmes R.-J.M., Voets M.A., Verkaaik A., Erdmann W., Lachmann B. Efficacy and safety of tramadol versus morphine for moderate and severe postoperative pain with special regard to respiratory depression // Anesth. Analg. — 1992. — 74. — 510-514.
- Vickers M.D., O’Flaherty D., Szekely S.M., Read M., Yoshizumi J. Tramadol: pain relief by an opioid without depression of respiration // Anaesthesia. — 1992. — 47. — 291-296.
- Canepa G., Di Somma C., Ghia M., Vadala A., Reali M., Cerruti S., Stasi M., Trezzi P. Post-operative analgesia with tramadol: a controlled study compared with an analgesic combination // Int. J. Clin. Pharm. Res. — 1993. — 13. — 43-51.
- Tryba M., Zenz M. Wirksamkeit und nebenwirkungen von opioiden und a2-adrenozeptor-agonisten in der therapie postoperativer schmerzen // Der Schmerz. — 1992. — 6. — 182-191.
- Nuutinen L.S., Laitinen J.O., Salomaki T.E. A risk-benefit appraisal of injectable NSAIDs in the management of postoperative pain // Drug Saf. — 1993. — 9. — 380-393.
- Caruso I., Montrone F., Boari L., Davoli C., Beyene N.B. et al. Lornoxicam versus diclofenac in rheumatoid arthritis: a double-blind, multicenter study // Adv. Ther. 1994. — 11. — 132-138.
- Berry H., Bird H.A., Black C., Blake D.R., Freeman A.M. et al. A double blind, multicentre, placebo controlled trial of lornoxicam in patients with osteoarthritis of the hip and knee // Ann. Rheum. Dis. — 1992. — 51. — 238-242.
- Bernstein R.M., Calin H.J., Calin A., Ollier S. A comparison of the efficacy and tolerability of lornoxicam and indomethacin in ankylosing spondylitis // Eur. J. Rheum. Inflamm. — 1992. — 12. — 6-13.
- Norholt S.E., Sindet-Pedersen S., Larsen U., Bang U., Ingerslev J., Nielsen O., Hansen H.J., Ersboll A.K. Pain control after dental surgery: a double-blind, randomised trial of lornoxicam versus morphine // Pain. — 1996. — 67. — 335-343.
- Paulus H.E. Nonsteroidal anti-inflammatory drugs // Textbook of Rheumatology / Ed. by W.N. Kelly. — Philadelphia: W. B. Saunders, 1989. — 776.
- Ilias W., Jansen M. Pain control after hysterectomy: an observer-blind, randomised trial of lornoxicam versus tramadol // Br. J. Clin. Pract. — 1996. — 50. — 197-202.
- Lehmann K.A. Tramadol for the management of acute pain // Drugs. — 1994. — 47 (Suppl. 1). — 19-32.
- Rowland F.N., Fallon B. Chronic pain in the elderly: the use of opioids and selected adjuvants // Top. Geriatr. Rehabil. — 1993. — 8. — 27-37.
- Sunshine A., Olson N., Zighelboim I., DeCastro A., Minn F.L. Analgesic oral efficacy of tramadol hydrochloride in postoperative pain // Clin. Pharmacol. Ther. — 1992. — 51. — 740-746.
Получено 05.04.12
Перевод с англ. А.В. Савустьяненко
Оригинал статьи опубликован в
Journal of Clinical Pharmacology, 1999, 39, 834-841