Газета «Новости медицины и фармации» 16 (467) 2013
Вернуться к номеру
Синдром хронической усталости: клиника, диагностика, лечение
Авторы: Зайков С.В. - д.м.н., профессор; Богомолов А.Е. - к.м.н., ассистент; Бондарчук О.Б. - к.м.н., доцент
Винницкий национальный медицинский университет им. Н.И. Пирогова
Рубрики: Семейная медицина/Терапия, Аллергология , Инфекционные заболевания, Неврология, Терапия
Разделы: Справочник специалиста
Версия для печати
 В последние годы в медицинской литературе появляется все больше публикаций о синдроме хронической усталости (СХУ, chronic fatigue syndrome, CFS), характерном для современного развитого общества. В различных странах СХУ известен под различными названиями: синдром поствирусной астении, синдром хронической усталости и иммунной дисфункции, миалгический энцефаломиелит, однако в последние годы именно термин «СХУ» стал общеупотребительным. Данный синдром представляет собой гетерогенное патологическое состояние с большим количеством симптомов, часто связанных с предшествующей вирусной инфекцией или стрессовыми факторами. В последние годы он определен в качестве отдельной нозологической единицы (код МКБ10 D86.9). СХУ проявляется у взрослых пациентов хронической (рецидивирующей, но всегда изнуряющей) усталостью, длящейся более 6 месяцев и вызывающей нарушения физических и психических функций. В дополнение к усталости пациенты с СХУ также часто предъявляют жалобы на мышечноскелетную боль, нарушение сна, ухудшение кратковременной памяти и концентрации, головную боль. Однако при этом нередко никаких видимых патологических изменений при обследовании пациента выявить не удается.
В последние годы в медицинской литературе появляется все больше публикаций о синдроме хронической усталости (СХУ, chronic fatigue syndrome, CFS), характерном для современного развитого общества. В различных странах СХУ известен под различными названиями: синдром поствирусной астении, синдром хронической усталости и иммунной дисфункции, миалгический энцефаломиелит, однако в последние годы именно термин «СХУ» стал общеупотребительным. Данный синдром представляет собой гетерогенное патологическое состояние с большим количеством симптомов, часто связанных с предшествующей вирусной инфекцией или стрессовыми факторами. В последние годы он определен в качестве отдельной нозологической единицы (код МКБ10 D86.9). СХУ проявляется у взрослых пациентов хронической (рецидивирующей, но всегда изнуряющей) усталостью, длящейся более 6 месяцев и вызывающей нарушения физических и психических функций. В дополнение к усталости пациенты с СХУ также часто предъявляют жалобы на мышечноскелетную боль, нарушение сна, ухудшение кратковременной памяти и концентрации, головную боль. Однако при этом нередко никаких видимых патологических изменений при обследовании пациента выявить не удается.
Впервые клинические проявления СХУ описал в 1984 году доктор Поль Чейни из штата Невада (США), практиковавший в то время в небольшом поселке ИнклайнВиллидж, расположенном на берегу озера Тахо. В это время он наблюдал более 200 больных с ощущениями, свойственными депрессии, ухудшением настроения, общей мышечной слабостью. Обследование «потерпевших» выявило у многих из них наличие в организме вируса семейства Эпштейна — Барр (EBV) или следы встречи с ним, а также с вирусами группы герпеса. Как самостоятельное заболевание СХУ впервые был выделен в 1988 г. Центром по контролю заболеваний (The Centers for Disease Control — CDC, Атланта, США). Поводом для этого послужило внезапное увеличение числа больных с жалобами на тяжелую постоянную усталость, сопровождавшуюся рядом соматических и психологических симптомов без видимой причины заболевания. Кроме штата Невада (1984), подобные вспышки заболевания наблюдались и раньше в ЛосАнджелесе (1934), Исландии (1948), Лондоне (1955) и во Флориде (1956).
Истинную распространенность СХУ определить сложно, что, вероятно, связано с тем, что в большинстве исследований, проводившихся с целью определения эпидемических показателей, использовалась фокусировка на больных, обратившихся за помощью в специализированные медицинские центры, а следовательно, имевших острые симптомы заболевания или высокую степень тяжести его осложнений. При этом уже к 1990 году в США было зарегистрировано более 100 000 случаев СХУ, из них около 80 % пациентов составили женщины, и был создан Национальный центр хронической усталости. В настоящее время распространенность СХУ, по мнению N. Afari, D. Buchwald (2003), варьирует от 0,2 до 2,6 % общей популяции населения в зависимости от используемых для исследования критериев. По другим данным, частота СХУ может составлять 10–37 случаев на 100 тыс. населения, что позволяет отнести его к распространенной патологии.
В последние годы установлено, что СХУ не ограничивается какимилибо географическими или социальнодемографическими группами населения. Так, в ряде работ отмечена более частая заболеваемость СХУ в группах с низким социальноэкономическим статусом. С другой стороны, сообщается о более частой заболеваемости молодых представительниц среднего класса, активно работающих и быстро продвигающихся по служебной лестнице. Однако все же большинство авторов в настоящее время разделяют мнение о том, что СХУ чаще развивается у женщин (около 70 % всех клинических описаний и данных эпидемиологических исследований) в возрасте 25–49 лет, хотя этот синдром выявляется среди детей и лиц старшей возрастной группы. Чаще СХУ диагностируется в экономически развитых странах, что, возможно, связано с географией проводимых по этому поводу исследований.
Таким образом, СХУ является достаточно распространенной патологией, развитие которой связано с особенностями современной жизни населения крупных городов, типом жизни в развитых странах и неблагоприятной санитарноэкологической обстановкой, а также чрезмерной эмоциональнопсихической нагрузкой на современного человека.
Этиология СХУ до настоящего времени остается до конца не установленной и вызывает разногласия среди исследователей и врачей разных специальностей (терапевтов, психиатров, невропатологов, иммунологов). По мнению ряда исследователей, большая роль в его развитии отводится дефициту макро и микронутриентов, пищевой аллергии, чрезмерным физическим и психическим нагрузкам, вирусной инфекции. Наиболее убедительной остается инфекционная, или вирусная, теория. Вирус Эпштейна — Барр, цитомегаловирус (CMV), вирусы простого герпеса 1, 2, 6го типов (HHV1, HHV2, HHV6), вирус Коксаки, гепатита С, энтеровирус, ретровирус могут служить триггерными факторами СХУ. Так, еще во время вспышки СХУ в штате Невада у большинства больных были обнаружены повышенные титры антител (АТ) к вирусу EBV. В последние годы, помимо АТ и антигенов (АГ) EВV, у больных СХУ все чаще выявляют маркеры других вирусных инфекций: цитомегаловирусной, вируса герпеса 1, 2, 6го типа, энтеровирусов и др. Другую точку зрения отстаивают психиатры, считающие первичным психическое заболевание с последующим нарушением функции эндокринной, иммунной и других систем.
Ряд исследователей пытаются найти у больных СХУ специфические нарушения (на клеточном, молекулярном и других уровнях) в системах гомеостаза, которые могли бы быть маркерами этой болезни. Дебют СХУ нередко связан с острым гриппоподобным заболеванием. Кроме того, критерии СХУ включают в себя симптомы хронической инфекции, чаще герпесвирусной. Многие симптомы неинфекционного характера при этом заболевании также можно объяснить хронической вирусной инфекцией, ее иммуносупрессивным действием (прямым и опосредованным). Полностью не исключается возможность существования еще не идентифицированного вируса (вероятнее всего, из группы герпесвирусов), вызывающего СХУ, в то время как другие известные вирусы (EBV, CMV, HHV6 и др.) могут играть вторичную роль, реактивируясь на фоне нарушений иммунного статуса и поддерживая их прогрессирование. На данный момент существует определенный консенсус в представлении о природе, механизмах и степени иммунной дисфункции при этой патологии. При СХУ отмечаются несколько увеличенные показатели провоспалительных и противовоспалительных цитокинов, таких как интерлейкин1 (ИЛ), ИЛ6 и фактор некроза опухоли (TNF). Представляется также очевидным и нарушение функции натуральных клетоккиллеров и изменение количества Тлимфоцитов. Несмотря на фактическое отсутствие разницы в положительных серологических реакциях к вирусу герпеса 1го типа у лиц с СХУ и здоровых волонтеров, имеются данные о персистенции вируса и нетипичных его репликациях в организме больных СХУ, что объясняется способностью некоторых вирусов герпеса нарушать развитие Тклеток памяти.
В патогенезе СХУ важное место занимает дисфункция иммунной системы.
Результаты ряда исследований продемонстрировали снижение количественного содержания IgG за счет G1 и G3классов, числа лимфоцитов с фенотипом CD3 и CD4, естественных киллеров, повышение уровня циркулирующих комплексов и антивирусных антител различного типа, повышение эндорфина, ИЛ1, интерферона, TNF. Также при СХУ отмечено нарушение функции Тлимфоцитов в виде снижения их ответа на стимуляцию митогенами in vitro или на растворимые антигены. Имеются сообщения об увеличении спонтанной супрессорной активности лимфоцитов при СХУ, а также Тклеточной супрессии синтеза иммуноглобулинов аллогенными Влимфоцитами in vitro и уменьшении антителозависимой клеточной цитотоксичности. У большинства больных СХУ обнаружено уменьшение числа и/или снижение функции естественных киллеров.
В настоящее время наибольшая роль в патогенезе СХУ отводится нарушениям в системе цитокинов. Последние, являясь медиаторами иммунной системы, не только оказывают иммунотропное действие, но и влияют на многие функции организма, участвуя в процессах кроветворения, репарации, гемостаза, деятельности эндокринной и центральной нервной системы (ЦНС). При сбоях в функционировании цитокиновой сети ИЛ могут оказывать местное и системное повреждающее действие, поддерживая патологические процессы при ряде острых и хронических заболеваний. В большинстве исследований у больных СХУ обнаружено увеличение содержания отдельных провоспалительных цитокинов, несколько реже отмечалось увеличение количества противовоспалительных ИЛ (ИЛ4, ИЛ6). Дисбаланс в содержании отдельных цитокинов может играть роль в патогенезе СХУ, в развитии иммунной и нейроэндокринной дисфункций, характерных для этого заболевания. При этом полагают, что слабость при СХУ возникает вследствие действия цитокинов на ЦНС. Подтверждению этого служат следующие данные. Вопервых, инфузии цитокинов пациентам без СХУ вызывают ряд симптомов, характерных для этого синдрома, включая слабость и недомогание. Вовторых, инъекции цитокинов лабораторным животным вызывают выраженные расстройства их поведения. Причем симптомы поведенческих нарушений устраняются посредством введения антицитокиновых средств. И втретьих, у больных СХУ обнаружено увеличение продукции ряда цитокинов.
Экспериментальные исследования подтверждают, что для головного мозга цитокины являются сигналами болезни. Более того, они могут быть факторами, меняющими приоритеты организма. Возникающее при этом недомогание является результатом изменения функционирования ЦНС и эндокринной системы под влиянием цитокинов. Представляют интерес результаты инструментальных исследований головного мозга. Так, с помощью магнитнорезонансной томографии (МРТ) у 52 больных СХУ В.Н. Natelson et al. (1998, 2002) обнаружили существенно большую частоту изменений, чем у пациентов контрольной группы (соответственно 27 и 2 %). Еще чаще кортикальные изменения у больных СХУ обнаруживают при проведении позитронноэмиссионной компьютерной томографии.
Ряд исследователей считают, что СХУ связан с разбалансировкой вегетативной нервной системы. Так, в исследовании M. Pagani et al. (1999) показано, что при данном синдроме имеют место превалирование симпатической стимуляции из синоатриального узла в покое и снижение ответа сердечной мышцы на возбуждающие стимулы. Получены также данные о недостатке эндорфинов и других нейротрансмиттеров у лиц с СХУ. Некоторые авторы считают, что СХУ является следствием психиатрической патологии в форме соматизированных расстройств, больших или атипичных депрессий. Генерализованные тревожные и соматоформные расстройства также чаще встречаются у больных с СХУ, чем в общей популяции (до 30 %). У больных СХУ в 50–75 % случаев в анамнезе наблюдались эпизоды аффективных расстройств, депрессия. В то же время, по мнению группы ведущих исследователей СХУ из Вашингтонского университета, депрессия и другие психологические проблемы, ассоциированные с хронической усталостью, являются ее результатом или иммунологическими и психологическими дисфункциями, встречающимися независимо друг от друга. Ряд авторов определяют СХУ как мультипричинное расстройство нейроиммунных механизмов, которое проявляется у генетически предрасположенных личностей в результате активации инфекционными агентами иммунной системы и дисрегуляции ЦНС, преимущественно ее височнолимбической области.
Не вполне ясен также патогенез мышечного синдрома, являющегося одним из ведущих в клинической картине СХУ. Многие пациенты с СХУ испытывают диффузные и локальные мышечные боли различной интенсивности, мышечную слабость, иногда судороги, в ряде случаев боли могут сочетаться с артралгиями. Обсуждается возможная связь между СХУ и первичной фибромиалгией (ПФМ). По мнению ряда авторов, СХУ и ПФМ не всегда легко разделить с помощью современных диагностических критериев. Этиология ПФМ также неизвестна, однако существует предположение, что причиной мышечных расстройств при этом заболевании может быть миалгический энцефаломиелит. Имеются сообщения о возможной причинной связи ПФМ с хронической инфекцией, вызванной EBV или другими вирусами (HHV6, парвовирус В19, вирус Коксаки и др.). В связи с этим можно предположить, что в некоторых случаях диагноз ПФМ может быть поставлен ошибочно при наличии одного из клинических вариантов СХУ.
По данным ряда авторов, физиологические характеристики мышц у больных СХУ не изменены, а физическую работоспособность лимитируют нарушения в ЦНС. В то же время имеются указания на более быстрое наступление фазы истощения с уменьшением внутриклеточного содержания АТФ при физической нагрузке, что может указывать на первичный дефект метаболизма О2 с ускорением гликолиза в скелетных мышцах при физической нагрузке, приводящего к ограничению физических возможностей больных СХУ. Таким образом, можно предположить, что у части больных СХУ мышечный синдром, повидимому, обусловлен наличием хронической вирусной или другой инфекции, которые вызывают изменения цитокинового спектра и появление нейроэндокринных расстройств, вторичных нарушений метаболизма и микроциркуляции в скелетной мускулатуре. Также у части больных нельзя исключить наследственные нарушения метаболизма в мышечной ткани.
В некоторых работах обсуждаются как факторы патогенеза СХУ повышенное образование молочной кислоты в ответ на физическую нагрузку, нарушение транспорта кислорода к тканям, снижение числа митохондрий и их дисфункция, дефицит магния у больных СХУ. Считают, что симптомы СХУ и фибромиалгии (ФМ) по крайней мере частично являются следствием нарушения клеточного метаболизма. Так, в ряде исследований показано, что пациенты с СХУ имеют более низкие уровни плазменного трансферрина и более высокую окисляемость липопротеидов. В связи с этим считается, что порочный клеточный цикл с избыточным накоплением нитрита азота, продуктов его окисления, пероксинитрита лежит в основе проявлений СХУ. J.C. Beckman et al. (1993) установили, что пероксинитрит инактивирует ряд митохондриальных ферментов, что ведет к нарушению продукции энергии в митохондриях, повреждению митохондрий с последующей их гибелью. В подобной ситуации усталость у пациентов с СХУ наступает после исчерпания в тканях энергетических ресурсов и накопления продуктов катаболизма. В результате обследования пациентов с СХУ установлена четкая связь между уровнем карнитина в плазме крови и риском развития СХУ. Однако, несмотря на все вышеуказанные нарушения метаболизма, функционирования иммунной, нервной и эндокринной систем при СХУ, его патогенез до настоящего времени остается до конца не ясным.
Как указывалось выше, СХУ наиболее часто встречается у людей в возрасте 30–50 лет, но может поражать все возрастные группы. Типичными факторами риска его развития являются:
- неблагоприятные экологогигиенические условия проживания;
- частые и длительные стрессы, приводящие к дезадаптации, нарушению физиологической реакции на стресс;
- однообразная напряженная работа;
- гиподинамия при избыточном нерациональном питании;
- отсутствие жизненных перспектив и широкого круга интересов в жизни.
Основные клинические проявления СХУ заключаются в трудности концентрации внимания, общей слабости, утомляемости, головокружении, сонливости, склонности к липотимическим состояниям и синкопе. Около 85 % больных жалуются на нарушение внимания, снижение концентрации, расстройства памяти, в том числе забывчивость, раздражительность, дискомфорт в общении. При этом в большей степени страдают процессы усвоения информации, чем функции памяти. Больные СХУ, как правило, переоценивают свои способности к запоминанию, а при выполнении заданий на повторение текстов затрачивают значительно больше времени и усилий, чем здоровые лица. Психологические исследования пациентов с СХУ подтверждают умеренное, но достоверное снижение оперативной памяти и нарушение процессов восприятия информации, что свидетельствует о нарушении у них деятельности лимбической системы. В литературе имеются данные, что подобная астения и когнитивные расстройства при СХУ могут быть связаны с хронической церебральной гипоперфузией, так как СХУ очень часто сочетается с артериальной гипотензией. Длительная гипоксия вещества мозга приводит к нарушению обмена нейротрансмиттеров и, как следствие, к депрессивным и тревожным расстройствам. Состояние церебральной гипоперфузии у больных с СХУ подтверждено данными фотонноэмиссионной томографии головного мозга.
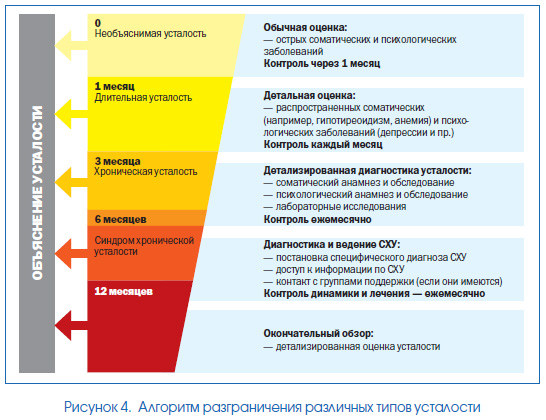
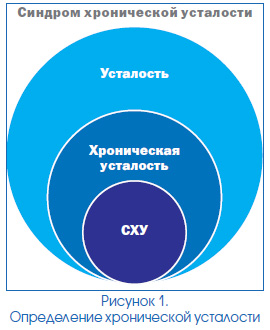
Следует отметить, что о наличии хронической усталости — ведущего проявления СХУ — можно судить лишь через 6 месяцев после появления соответствующих симптомов, что отражено на рис. 1.
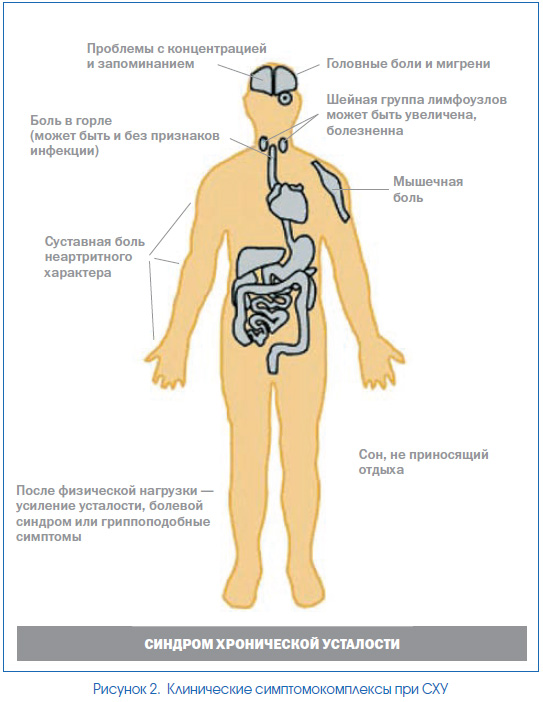
Так как симптомы СХУ неспецифичны, а патогенез заболевания до конца не ясен, в диагностике этого синдрома определяющими являются клинические симптомы, схематическое изображение которых представлено на рис. 2.
Для диагностики СХУ используются критерии Центра контроля за заболеваниями (CDC, США), которые включают в себя комплекс больших, малых и объективных критериев.
Большими диагностическими критериями служат:
- немотивированная усталость и снижение работоспособности, двигательной активности (не менее чем на 50 %) у ранее здоровых людей, в течение последних четырех месяцев у взрослых и трех месяцев — у детей;
- исключение других причин, которые могут вызвать хроническую усталость.
К малым (симптоматическим) критериям относятся:
- повышение температуры тела до 38 °С;
- боли в горле, першение;
- небольшое увеличение (до 0,3–0,5 см) и болезненность шейных, затылочных и подмышечных лимфатических узлов;
- необъяснимая генерализованная мышечная слабость;
- миалгии;
- полиартралгии;
- периодические головные боли нового, необычного для больного характера;
- быстрая физическая утомляемость с последующей продолжительной (более 24 часов) усталостью;
- расстройства сна (гипо или гиперсомния);
- нейропсихологические расстройства (фотофобия, снижение памяти и невозможность концентрации внимания, повышенная раздражительность, депрессия);
- быстрое развитие (в течение часов или дней) всего симптомокомплекса.
Объективными (физикальными) критериями служат:
- субфебрильная лихорадка;
- неэкссудативный фарингит;
- пальпируемые шейные или подмышечные лимфоузлы (до 2 см в диаметре).
Диагноз СХУ устанавливается при наличии больших критериев, а также малых симптоматических критериев: 6 (или больше) из 11 симптоматических критериев и 2 (или больше) из 3 физикальных критериев или 8 (или больше) из 11 симптоматических критериев.
К возможным осложнениям СХУ, что делает прогноз при этом заболевании достаточно серьезным, относятся:
- депрессия;
- выраженные когнитивные нарушения;
- социальная дезадаптация, потеря трудоспособности;
- побочные эффекты и реакции вследствие медикаментозной терапии.
В ряде случаев диагностике СХУ могут помочь результаты рутинных лабораторных методов исследования. Так, в гемограмме у 20–25 % больных СХУ отмечаются лейкоцитоз и лимфоцитоз, у 50 % пациентов — моноцитоз, а у трети больных — лимфопения. В 20 % случаев у лиц с СХУ наблюдается повышение СОЭ и/или активности трансаминаз в сыворотке крови. Иммунограмма крови характеризуется стойким низким уровнем активности гуморального и клеточного звена иммунитета. Биохимическое исследование мочи у пациентов с СХУ выявило уменьшение экскреции аминокислот, особенно аспарагиновой, фенилаланина, янтарной кислоты при увеличении 3метилгистидина и тирозина, что является отражением нарушения метаболизма в мышечной ткани, имеющего место при СХУ. К сожалению, указанные результаты не являются строго специфичными для СХУ. Так, при анализе данных лабораторного обследования 579 больных СХУ, находящихся в 4 клиниках в США, не удалось получить специфический лабораторный профиль, характерный для этого заболевания.
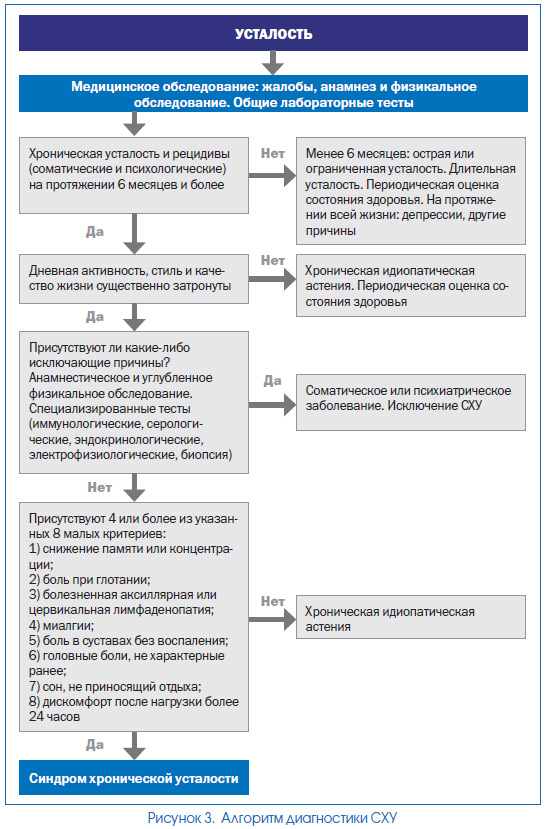
Обобщенный и удобный для применения в клинике алгоритм диагностики СХУ представлен на рис. 3. При этом алгоритм обследования лиц с подозрением на СХУ в значительной степени определяется наличием конкретных симптомов у данного больного.
Дифференциальная диагностика СХУ является достаточно трудной проблемой. Поскольку он до сих пор остается заболеванием с неизвестной этиологией и выявляется путем исключения других причин усталости, его диагностика представляет собой весьма ответственный этап, требующий высокого профессионализма со стороны врача. Больные с жалобами на необъяснимую усталость нуждаются в детальном и углубленном обследовании. Это необходимо не только для исключения других «причинных» заболеваний, но и для выбора тактики лечения пациентов.
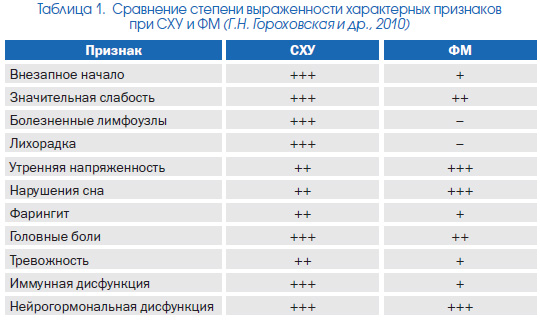
Диагноз СХУ может быть поставлен только при исключении множества заболеваний: 1) инфекционных и паразитарных процессов; 2) заболеваний щитовидной железы, сопровождающихся ее гипофункцией; 3) апноэ сна; 4) аутоиммунных заболеваний; 5) онко и гематологической патологии; 6) неврологической и психиатрической (депрессии, шизофрении, злоупотребления алкоголем, снотворными или наркотиками) патологии; 7) отравления тяжелыми металлами, промышленными ядами, последствий радиационного облучения и химиотерапии; 8) метаболических (дефекты энзимов, недостаточность витамина D, витаминов группы В, железа и т.д.) и медикаментозных (кортикостероиды, анестетики, клофибрат, аллопуринол, хлорохин, Dпеницилламин, винкристин и др.) миопатий. С учетом современной эпидемиологии гепатитов B, C, D, G, распространенности латентных вариантов течения, наличия разнообразных «масок» заболевания (в определенной степени обусловленных внепеченочной репликацией вируса) у больных с хронической усталостью необходимо также исключать наличие маркеров вирусных гепатитов (в том числе с использованием полимеразной цепной реакции). Представляется важным провести оценку иммунного (интерферонового) статуса, вирусологическое обследование с определением АТ и АГ ассоциированных с СХУ вирусов, в первую очередь группы герпесвирусов, и исследование на наличие Chlamydia trachomatis в респираторном тракте. Кроме того, проявления хронической усталости, равно как и сам СХУ, часто сосуществуют с ФМ, синдромом раздраженной толстой кишки, болевой дисфункцией височнонижнечелюстных суставов. Наиболее хорошо изучены взаимоотношения СХУ и ФМ. Это заболевание характеризуется наличием чувствительных точек (tender points) и диффузным болевым синдромом. При этом 20–70 % пациентов с ФМ соответствуют также критериям СХУ и соответственно 35–70 % больных СХУ имеют признаки ФМ. Однако между этими двумя заболеваниями все же существует ряд различий, перечень которых представлен в табл. 1.
Если выраженность усталости или другие симптомы не соответствуют критериям СХУ, то такую усталость следует относить к идиопатической хронической усталости. Термин «пролонгированная усталость» применяется в случаях, когда она наблюдается в течение 1 мес. и более (но меньше 6 мес.), что соответствует международным рекомендациям и отражено на рис. 4.
Говоря о диагностическом поиске при СХУ, нельзя забывать, что нередко пациенты с этим заболеванием проходят долгий путь от одного специалиста к другому, подвергаясь все новым и новым обследованиям, в ходе которых нередко выявляются неспецифические изменения в функционировании различных органов и систем. В таких случаях именно профессионализм и компетентность врача позволяют вовремя остановить процесс избыточного, дорогостоящего, нередко небезопасного для больного диагностического поиска.
Лечение пациента с СХУ должно быть рациональным и комплексным. При отсутствии терапии СХУ нередко приобретает тенденцию к прогрессированию и может приводить к потере трудоспособности больным. Описанные случаи спонтанного выздоровления больных СХУ, как правило, были связаны с существенным улучшением условий проживания пациентов, переездом из экологически загрязненных зон в экологически чистые, продолжительным полноценным отдыхом и рациональным питанием. В большинстве же случаев СХУ сохраняется и прогрессирует на протяжении ряда лет, существенно усугубляет нервнопсихическое состояние больных, особенно в связи с неэффективностью лечения и разноречивостью суждений врачей по поводу диагноза заболевания. В программу лечения больных СХУ в обязательном порядке должны включаться: 1) нормализация режима отдыха и физической нагрузки; 2) разгрузочнодиетическая терапия; 3) витамино (группа В, С), минерало и метаболическая (Lкарнитин) терапия; 4) общий или сегментарный массаж совместно с гидропроцедурами и лечебной физкультурой; 5) аутогенная тренировка или другие активные методы нормализации психоэмоционального фона, психотерапия; 6) иммунокорректоры, адаптогены; 7) вспомогательные средства (дневные транквилизаторы, энтеросорбенты, ноотропы, антигистаминные средства при сопутствующих симптомах аллергии). Для всех больных СХУ рекомендуются обязательные ежедневные пешие прогулки в течение 2–3 часов, курсы ЛФК, массаж, гидротерапия и аутогенная тренировка, поскольку последняя, как и другие активные методы нормализации психоэмоционального фона, исходя из патогенеза СХУ, являются важнейшими патогенетическими элементами терапии соответствующей категории пациентов.
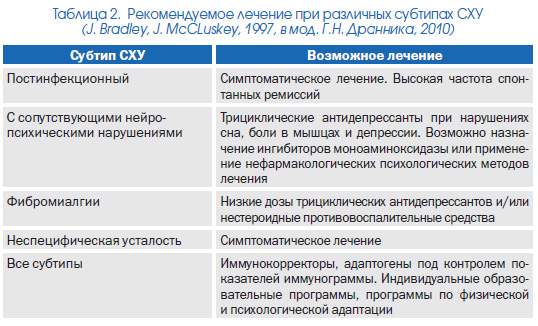
Ряд авторов выделяют различные субтипы (постинфекционный, с сопутствующими нейропсихическими нарушениями, с ФМ, с неспецифической усталостью и пр.) СХУ, в связи с чем в табл. 2 приведены индивидуальные подходы к лечению соответствующих категорий больных. Важными являются также периодическое наблюдение, повторные лечебнопрофилактические курсы в стационаре (лучше неврологического профиля) и соблюдение профилактических рекомендаций пациентами после выписки из стационара.
Поскольку у пациентов с СХУ отмечаются выраженные комбинированные нарушения функции иммунной системы, важное значение в их лечении приобретают иммуномодулирующие средства, способные также принимать участие в регуляции метаболических процессов в клетках и тканях организма. Именно к таким средствам и относится инновационный препарат Глутоксим®, который оказывает селективное воздействие на сульфгидрильные группы поверхностноклеточных и растворимых рецепторов, восстанавливает их функционально активную конформацию и чувствительность к регуляторным и транспортным молекулам пептидной природы, что определяет иммуномодулирующий, гемостимулирующий, токсикомодифицирующий и другие цитотропные эффекты препарата. Глутоксим® способствует реализации действия регуляторных молекул пептидной природы на нормальные (регуляция метаболических процессов) и трансформированные (индукция программированной клеточной гибели) клетки. К основным иммунофизиологическим свойствам препарата относятся: его высокая тропность к клеткам центральных органов иммунитета и системы лимфоидной ткани; усиление костномозгового кроветворения: процессов эритропоэза, лимфопоэза и гранулоцитомоноцитопоэза; активация системы фагоцитоза, в том числе в условиях иммунодефицитных состояний, восстановление в периферической крови уровня нейтрофилов, моноцитов, лимфоцитов и функциональной способности тканевых макрофагов. Среди иммунобиохимических эффектов препарата следует выделить: стимулирующее действие препарата на каскадные механизмы фосфатной модификации ключевых белков сигналпередающих систем; инициацию действия системы цитокинов, в том числе интерлейкина1, интерлейкина6, фактора некроза опухоли, интерферонов, эритропоэтина, интерлейкина2.
Глутоксим® применяют у взрослых как средство профилактики и лечения вторичных иммунодефицитных состояний, ассоциированных с радиационными, химическими и инфекционными факторами, для восстановления подавленных иммунных реакций и угнетенного состояния костномозгового кроветворения; для повышения устойчивости организма к разнообразным патологическим воздействиям — инфекционным агентам, химическим и/или физическим факторам (интоксикация, радиация, физическое и психоэмоциональное перенапряжение); как гепатопротекторное средство при хронических вирусных гепатитах (В и С), что позволяет отнести его к патогенетическим средствам терапии пациентов с СХУ.
Таким образом, проблема диагностики и лечения синдрома хронической усталости является очень актуальной для современной медицины и требует дальнейшего поиска эффективных при данном синдроме лекарственных средств, обладающих иммуномодулирующей, адаптогенной, антиоксидантной и цитопротекторной активностью. Вышеуказанные свойства Глутоксима® делают его препаратом выбора в лечении данной категории больных.