Газета «Новости медицины и фармации» Гастроэнтерология (473) 2013 (тематический номер)
Вернуться к номеру
Ишемический колит
Авторы: Линевский Ю.В., д.м.н., профессор, Линевская К.Ю., к.м.н., доцент, Шкарбун Л.И., к.м.н., Воронин К.А., аспирант - Донецкий национальный медицинский университет им. М. Горького
Рубрики: Гастроэнтерология
Разделы: Справочник специалиста
Версия для печати
Ишемический колит (ИК), описанный J. Marston и соавт. в 1966 г., является вариантом ишемической болезни органов пищеварения. Он возникает при ограничении кровоснабжения толстой кишки по нижней брыжеечной артерии (селезеночный угол толстой кишки, нисходящая ободочная, сигмовидная и частично прямая кишка) и/или верхней брыжеечной артерии (остальная часть толстой кишки и тонкая кишка). Чаще ИК наблюдается у старшей возрастной группы людей на почве стенозирования атеросклеротическим поражением указанных сосудов, хотя может развиваться и при поражении более мелких сосудов, питающих толстую кишку, при васкулитах (неспецифический аортоартериит, системная красная волчанка, дерматомиозит, узелковый периартериит, болезнь Такаясу, Бехчета и др.), амилоидозе, лучевой терапии, сахарном диабете, гемолитическом и уремическом синдроме, шоке (гиповолемическом, септическом, анафилактическом, кардиогенном), гематологических заболеваниях (миелопролиферативном синдроме, серповидноклеточной анемии, дефиците протеинов С и S, антитромбина III, полицитемии), употреблении кокаина, после пересадки почек, использования ряда лекарственных средств (диуретики, сердечные гликозиды, нейролептики, эстрогенсодержащие контрацептивы, эстрогены, флутамид, интерферон, вазопрессин, адреналин, эфедрин и др.). Ишемический колит может возникнуть также в результате сдавления извне мезентериальных сосудов (избыточной рубцовоизмененной тканью, увеличенными близлежащими органами, в результате перегиба указанных сосудов, гипоплазии, фибромускулярной дисплазии и т.п.).
При остро наступающей полной обтурации питающих толстую кишку сосудов (тромбоз, эмболия) развивается инфаркт кишечника.
Хронический ИК обычно развивается исподволь, в результате постепенного прогрессирования сужения мезентериальных сосудов. Однако при нарушении магистрального кровотока по ним кровоснабжение толстой кишки может значительное время компенсироваться развитием коллатералей. Лишь при декомпенсации кровоснабжения толстой кишки развивается ишемия ее тканей с бактериальной инвазией, развитием воспаления, деструкции и склеротическими изменениями. При этом выраженность ишемии может усугубляться вазоспазмом, в формировании которого принимает участие выработка эндотелина, и развитием гиперперистальтики. При кратковременной ишемии толстой кишки может возникать обратимое дистрофическое поражение ее тканей, особенно слизистой оболочки.
Предложено выделять три формы ИК: гангренозную (некротическую), транзиторную и стриктурирующую (псевдотуморозную).
Гангренозная (некротическая) форма возникает при полной обтурации мезентериального сосуда (тромбоз, эмболия) и характеризуется некрозом всех оболочек обескровленного сегмента толстой кишки. Имеет острое начало с развитием шокового состояния, болевого синдрома, перитонита и токсемии. В частности, при поражении нижней брыжеечной артерии возникает острая боль в левой половине живота, его вздутие, тошнота, рвота, артериальная гипотензия, положительный симптом Щеткина — Блюмберга, лейкоцитоз со сдвигом влево, на обзорной рентгенограмме — генерализованное растяжение газом толстой кишки.
Транзиторная форма — наиболее частый вариант ИК. Развивается на фоне периодической ишемии толстой кишки. При этом возникает некроз слизистой оболочки толстой кишки с воспалением, которое является частично обратимым. Чаще страдает кровоснабжение по нижней брыжеечной артерии. В результате этого больные жалуются на периодические схваткообразные или ноющие боли различной продолжительности в верхнем отделе левой половины живота (в проекции селезеночного угла толстой кишки), левой подвздошной области, чаще после еды. Возможны метеоризм, повышение температуры тела, примесь крови в кале. При глубокой пальпации болезненна левая половина толстой кишки.
Стриктурирующая (псевдотуморозная) форма характеризуется постепенным развитием в результате рецидивирования эпизодов ишемии циркулярного сужения участка (сегмента) толстой кишки в связи с образованием при этом грануляционной ткани. Возникшие сужения могут имитировать болезнь Крона или опухолевый процесс в толстой кишке.
Таким образом, для ИК характерны сегментарные поражения толстой кишки, чаще локализующиеся в селезеночном углу ободочной кишки и проксимальных отделах сигмовидной кишки.
Болевой синдром при хронических формах ИК, обусловленных ограничением кровоснабжения по верхней брыжеечной артерии, локализуется внизу живота и в правой его половине. Одновременно может появляться боль в эпигастральной области, чаще вскоре после еды, по интенсивности пропорциональная объему съеденной пищи. Это связано с относительной недостаточностью кровоснабжения кишечника при увеличении объема поступающей в него пищи. В связи с одновременным вовлечением в ишемию тонкой кишки эта боль в дальнейшем распространяется на околопупочную область и сопровождается выраженным метеоризмом. Она может усиливаться при физической нагрузке и в горизонтальном положении больного. Параллельно в связи с нарушением усвоения пищи в тонкой кишке больные замечают потерю массы тела. В определенной мере снижение веса у больных может быть связано с ограничением ими объема съедаемой пищи изза боязни усиления болей при употреблении большего объема пищи. Боль в животе, обусловленная ишемией, может уменьшаться или, реже, ликвидироваться после употребления нитроглицерина.
Болевой синдром и диспептические нарушения могут сопровождать нейровегетативная дисфункция, эмоциональная лабильность, раздражительность.
При значительном сужении мезентериального сосуда возможно выслушивание систолического шума в животе с преимущественной локализацией в эпигастральной области по средней линии. Проекция устья верхней брыжеечной артерии находится на 3–4 см ниже мечевидного отростка, проекция устья нижней брыжеечной артерии — чуть выше пупка.
При исследовании липидного спектра крови у большинства больных выявляется дислипидемия, чаще IIА типа по Фредриксону. В крови часто определяется повышение гематокрита, увеличение агрегации тромбоцитов и эритроцитов, тенденция к гиперкоагуляции. В кале определяется избыточное количество слизи с примесью крови. Возможно выявление в нем нейтрального жира, что свидетельствует о нарушении процессов переваривания пищи в тонкой кишке.
Важное значение в диагностике окклюзивностенотических изменений в мезентериальных артериях имеет их ультразвуковое допплерографическое исследование: уменьшение диаметра сосуда, увеличение пиковой систолической скорости (Vps) и конечной диастолической скорости (Ved) кровотока, повышение индексов периферического сопротивления (IR) и пульсации (PI).
В случаях скрытого течения ишемического синдрома, когда указанные изменения могут не выявляться, показано это же исследование после пищевой нагрузки (50 граммов глюкозы в 200 мл воды). При этом могут определяться указанные выше изменения показателей ультразвуковой допплерографии.
В числе инвазивных методов диагностики — селективная ангиография, которая осуществляется с помощью катетера, введенного в бедренную артерию до места отхождения мезентериальной артерии. Однако изза возможных осложнений это исследование следует выполнять при намерении хирургического лечения. Альтернативой может быть КТангиография. При этом контраст вводится в вену.
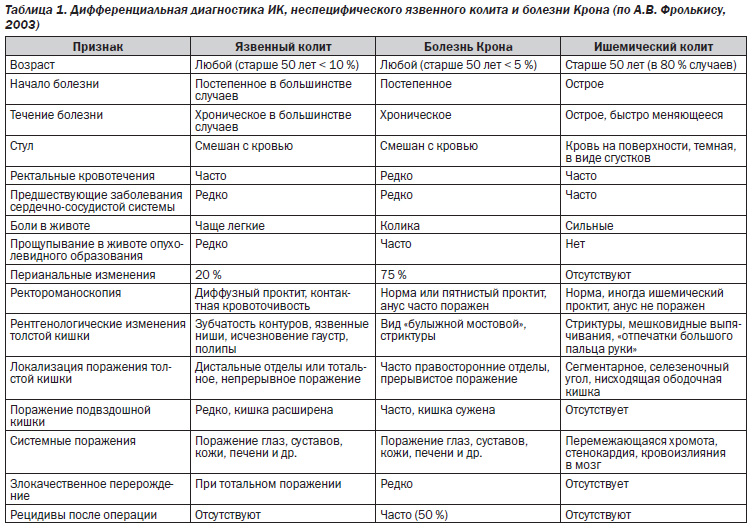
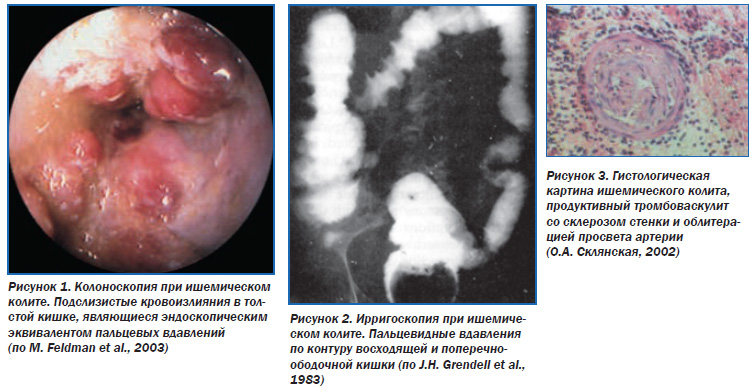
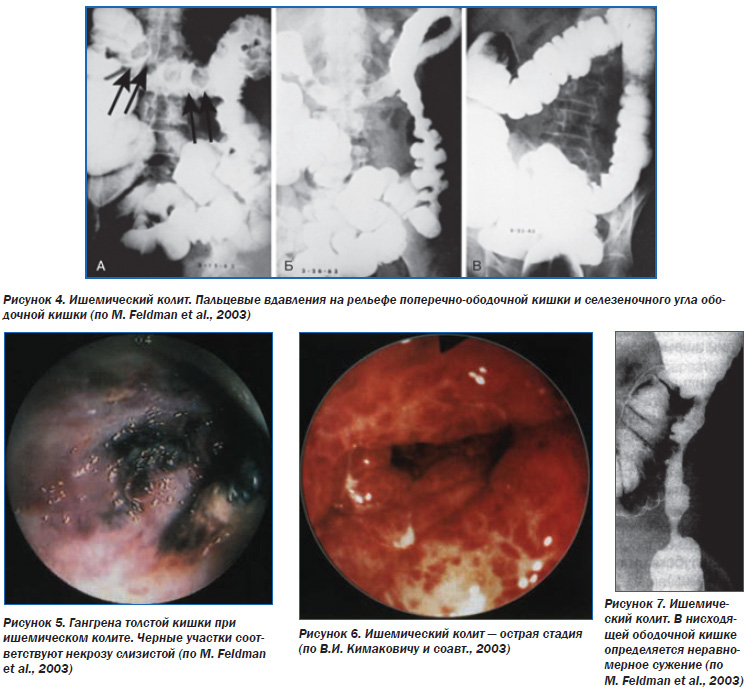
В процессе ирригоскопии может выявляться аэроколия (наличие газов в толстой кишке), утолщение и ригидность кишечной стенки, исчезновение гаустраций, увеличение калибра складок, цекоилеальный рефлюкс. Возможны дефекты наполнения, которые напоминают отпечатки пальцев, на фоне подслизистых кровоизлияний, отека слизистого и подслизистого слоев, развития воспалительных изменений в толстой кишке, мелкозубчатость рельефа (симптом «зубьев пилы»), изъязвления, псевдодивертикулы. Наиболее часто указанные изменения определяются в селезеночном изгибе толстой кишки. Возможно выявление симптома «дымящей трубы», щелевидных участков просветления между контрастным веществом и стенкой кишки, что обусловлено сегментарным спазмом ишемизированных участков.
Колоноскопия на ранней стадии транзиторной формы ИК выявляет набухшую, рыхлую, бледноватую слизистую, которая при контакте кровоточит, подслизистые геморрагии в виде синюшнобагровых участков и полиповидных выпячиваний в просвет кишки. При более тяжелых нарушениях гемодинамики могут определяться изъязвления на фоне геморрагически измененной слизистой, псевдополипы темного цвета с белесоватосерым налетом. Они могут трансформироваться в рубцовые изменения, что характерно для псевдотуморозной формы. При этом могут выявляться сегментарные стенозы.
Сегментарное утолщение стенок ишемизированного участка кишечника может быть отмечено при его КТ с контрастированием.
Биопсия слизистой толстой кишки характеризуется наличием поверхностного некроза с сохранением эпителия крипт, тромбов и сгустков фибрина в мелких артериях, макрофагов, содержащих гемосидерин, в собственной пластинке слизистой грануляционной ткани и склеротических изменений, что чаще выявляется в селезеночном изгибе ободочной кишки.
Лечение. При гангренозной форме ИК, наличии кишечной непроходимости на почве формирующейся стриктуры в кишечнике, при угрожающем жизни кишечном кровотечении, не поддающемся консервативной терапии, показано хирургическое лечение. Для радикального лечения абдоминальной ишемии на почве сужения сосуда или его сдавления извне также необходимы хирургические пособия, направленные на восстановление его проходимости. При интравазальном генезе сужения сосуда, когда оно гемодинамически значимо (более чем на 50 %), показана реваскуляризация (эндартерэктомия, ангиопластика, стентирование, шунтирование и т.п.).
При острой окклюзивной мезентериальной ишемии в первые часы после ее развития может быть эффективной тромболитическая терапия (актилизе, метализе, стрептокиназа, урокиназа, рекомбинантный активатор тканевого плазминогена и др.).
При неокклюзивной мезентериальной ишемии целесообразно использование вазодилататоров (нитраты, лучше изосорбит5мононитрат), донаторов оксида азота (тивортин, глутаргин), антиагрегантов (клопидогрель, тиклопедин, пентоксифиллин и др.), гиполипидемических средств (статины, препараты никотиновой кислоты, фибраты, холестирамин, селективный ингибитор кишечной абсорбции холестерина — эзетимиб), спазмолитиков (дуспаталин, ношпа, дицетел и др.), ангиопротекторов (актовегин, солкосерил, добезилат кальция), средств, улучшающих микроциркуляцию (латрен, реосорбилакт и др.), антиоксидантов (токоферол, триметазидин). Для улучшения реологических свойств крови уместно назначение препаратов из группы низкомолекулярных гепаринов (фраксипарин).
При наличии запоров показаны мягкие слабительные (лактулоза, регулакс, кафиол и др.).
При метеоризме целесообразно применение пеногасителей (эспумизан, метеоспазмил и др.), ферментных препаратов (фестал, креон, панзинорм, дигестин и др.).
Для коррекции дисбиоза кишечника назначаются пре и пробиотики.
С целью уменьшения выраженности воспалительного компонента в кишке показано использование препаратов 5аминосалициловой кислоты (пентаса) перорально или ректально (при поражении дистальных отделов толстой кишки).
При дилатации толстой кишки необходимо проводить ее декомпрессию путем введения газоотводной трубки.
Для коррекции тканевой гипоксии целесообразна гипербарическая оксигенация (ежедневно, всего 10–15 сеансов по 40–60 минут).
В период обострения заболевания рекомендации по питанию соответствуют диете № 4.
1. Анохіна Г.А. Абдомінальний ішемічний синдром // Сучасн. гастроентерол. — 2005. — № 1. — С. 4247.
2. Волошин О.І., Сплавський О.І., Руснак І.О., Волошина Л.О., Васюк В.Л. Ішемічний коліт як прояв абдомінальної ішемічної хвороби: дискусійні питання клініки, діагностики, лікування (огляд літератури та власні дослідження) // Внутрішня медицина. — 2009. — № 1–2 (13–14). — С. 4759.
3. Звенигородская Л.А., Самсонова Н.Г., Парфенов А.И., Хомерики С.Г. Клиникофункциональные и морфологические изменения толстой кишки у больных с хронической абдоминальной ишемией // Трудный пациент. — 2007. — № 15–16. — С. 3235.
4. Клімакович В.І., Губнік В.В., Мельниченко Ю.А., Тумак І.М. Діагностична і лікувальна ендоскопія травного каналу (атлас). — Львів: Медицина світу, 2003. — 208 с.
5. Ивашкин В.Т., Шептулин А.А., Склянская О.А. Синдром диареи. — 2е изд. — М.: ГЭОТАРМед, 2002. — 168 с.
6. Коломойская М.Б., Дикштейн Е.А., Михайличенко В.А., Ровинская Н.М. Ишемическая болезнь кишок. — К.: Здоров’я, 1986. — 136 с.
7. Кондратенко П.Г., Губергриц Н.Б., Элин Ф.Е., Смирнов Н.Л. Клиническая колопроктология: Руководство для врачей. — Харьков: Факт, 2006. — 385 с.
8. Лазебник Л.Б., Звенигородская Л.А. Хроническая ишемическая болезнь органов пищеварения. — М.: Анахарсис, 2003. — 136 с.
9. Парфенов А.И. Энтерология. — М.: ТриадаХ, 2002. — 744 с.
10. Покровский А.В., Казачан П.О., Дюжиков А.А. Диагностика и лечение хронической ишемии органов пищеварения. — Ростов н/Д: Издво Рост. унта, 1982. — 220 с.
11. Поташев Л.В., Князев М.Д., Игнашов А.М. Ишемическая болезнь органов пищеварения — Л.: Медицина, 1985. — 216 с.
12. Приходько Ю.В. Особливості захворювань товстої кишки у пацієнтів літнього віку // Ліки України. — 2009. — № 6 (132). — С. 4854.
13. Румянцев В.Г. Ишемический колит // Фарматека. — 2008. — № 13 (167).
14. Фролькис А.В. Заболевания кишечника. — СПб.: Фолиант, 2003. — 192 с.
15. Feldman M., Friedman L.S., Sleisenger M.H. Sleisenger and Fordtran’s Gastrointestinal and Liver Disease. — Philadelphia: W.B. Saunders, 2003. — 2336 p.
16. Grendell J.H., Ockner R.K. Vascular disease of the bowel / Gastrointestinal Disease: Pathophysiology, Diagnosis, Management. — Philadelphia: W.В. Saunders, 1983. — P. 15431568.