Журнал «» 2 (34) 2014
Вернуться к номеру
Лечение пациентов с артериальной гипертензией в 2014 г.: возможности телмисартана
Авторы: Багрий А.Э. - Донецкий национальный медицинский университет им. М. Горького
Рубрики: Семейная медицина/Терапия, Кардиология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 51-56
Лечение артериальной гипертензии (АГ) — одна из приоритетных задач медицины. АГ представляет собой важнейший из модифицируемых факторов сердечно-сосудистого риска (т.е. таких факторов, на которые врач и сам больной могут воздействовать). Убедительно продемонстрированы положительные эффекты адекватного и долгосрочного снижения артериального давления (АД): при его контроле в пределах так называемых целевых значений (см. ниже) происходит значительное уменьшение риска развития мозговых инсультов, инфарктов миокарда, снижения функции почек, периферических сосудистых осложнений.
Успехи в лечении АГ, несмотря на множество прилагаемых усилий, остаются достаточно скромными даже в странах с высоким уровнем экономического развития. Так, по свидетельству экспертов American Society of Hypertension/International Society of Hypertension, во многих странах мира значительно менее половины от общего числа лиц с АГ достигают контроля АД в пределах целевых цифр. По эпидемиологическим данным, в странах Западной Европы примерно 50 % больных АГ не знают о наличии у них повышенного АД (т.е. диагноз АГ у них не установлен); среди лиц с АГ лишь 10–15 % имеют удовлетворительный контроль АД. Соответствующие данные по Украине в 2010–2011 гг. составляли: для мужчин — 40 и 10 %, для женщин — 32 и 25 %.
В стремлении повысить эффективность лечения АГ эксперты ведущих мировых кардиологических ассоциаций регулярно обновляют свои рекомендации по этим вопросам: во 2-й половине 2013 г. были опубликованы соответствующие документы, представленные экспертами European Society of Cardiology/European Society of Hypertension (далее — ESC/ESH 2013) и American Society of Hypertension/International Society of Hypertension (далее — ASH/ISH 2013). В настоящей статье мы: 1) кратко представим ведущие положения этих основополагающих документов; 2) более подробно остановимся на рассмотрении места антигипертензивных препаратов класса сартанов; 3) покажем возможности использования при АГ одного из наиболее изученных представителей этого класса — телмисартана.
Общие вопросы. Целевые цифры АД
АГ является одним из наиболее распространенных хронических заболеваний. АГ наиболее часто встречающееся хроническое заболевание в практике врача первичного звена оказания медицинской помощи (врача общей практики, семейного врача). АГ имеет место примерно у одной трети населения большинства развитых и развивающихся стран (приводимые цифры обычно находятся в пределах 30–45 %). Среди эпидемиологических факторов, определяющих высокую распространенность АГ среди населения, особенно весомыми эксперты ASH/ISH 2013 считают: 1) тенденцию к старению населения в ряде стран мира; 2) увеличение распространенности ожирения (как в развитых, так и в ряде развивающихся стран); 3) употребление значительного количества поваренной соли в рационе.
У большинства лиц с АГ имеются также другие факторы сердечно-сосудистого риска, включая дислипидемию; нарушение толерантности к глюкозе или сахарный диабет; отягощенный по сердечно-сосудистым заболеваниям семейный анамнез; ожирение; курение. Сочетание этих факторов с повышенным АД способствует существенному нарастанию общей степени сердечно-сосудистого риска. Для достижения адекватного контроля АД у таких пациентов обычно требуется использование комбинированной антигипертензивной терапии; им также нередко требуется назначение статинов.
Важнейшее место как в диагностике, так и в лечении АГ отводится методам измерения АД вне кабинета врача (амбулаторному мониторированию АД и мониторированию АД дома — АМАД, МАДД) (табл. 1).
Данные, полученные при использовании таких методов оценки, более точно отражают истинные уровни АД в сравнении с измерением АД в кабинете врача. С учетом высокой значимости мониторирования АД дома считаем важным продемонстрировать основные принципы использования этого метода оценки АД.
Принципы проведения МАДД (адаптировано из ESH/ESC 2013):
— данные, получаемые при МАДД, имеют большое значение для диагностики АГ (см. ниже), оценки ее особенностей и прогноза. Так, результаты МАДД лучше коррелируют с поражением органов-мишеней, а также с сердечно-сосудистым прогнозом, чем уровни АД, полученные при измерении в кабинете врача. Представлены данные о том, что при корректном выполнении МАДД его результаты имеют столь же высокую прогностическую значимость, что и данные АМАД;
— не рекомендуется использование устройств для измерения АД, надеваемых на запястье (они могут применяться только у очень тучных лиц с чрезмерно большой окружностью плеча);
— АД следует измерять ежедневно в течение не менее 3–4 последовательных дней (желательно в течение 7 последовательных дней) утром и вечером. АД измеряется в тихой комнате, через 5 минут отдыха, в положении больного сидя (спина и плечо, на котором измеряется АД, должны иметь опору);
— выполняется 2 измерения АД с перерывом между ними 1–2 минуты;
— результаты следует записать по стандартной форме сразу же после измерения;
— результат МАДД представляет собой усредненные данные всех измерений, за исключением показаний, полученных в 1-й день;
— интерпретировать результаты МАДД должен врач;
— большинство лиц с АГ (при отсутствии когнитивных нарушений и физических ограничений) должны быть обучены методике самоконтроля АД;
— самоконтроль АД может быть не показан у лиц с чрезмерной тревожностью и фобиями (в таких случаях более предпочтительно АМАД), при очень большой окружности плеча, при значимой нерегулярности пульса (например, при фибрилляции предсердий), при очень выраженном повышении жесткости стенки сосудов (все имеющиеся для измерения АД портативные полуавтоматические аппараты используют осциллометрический метод, который может обусловливать искажение результатов у таких больных).
Целевые уровни АД, рекомендуемые экспертами Европы и США в ходе антигипертензивной терапии у различных категорий больных, представлены в табл. 2.
/52/52_2.jpg)
Что касается категории пожилых больных с АГ, важно иметь в виду, что у них уровни АД обычно более значимо варьируют; что они более склонны к развитию эпизодов гипотензии (в том числе ортостатической, постуральной гипотензии). Выбор целевого уровня АД для конкретного больного должен быть индивидуальным.
Нефармакологическое лечение. Перечисленные ниже изменения стиля жизни способствуют снижению АД и уменьшению сердечно-сосудистого риска:
— снижение массы тела для пациентов с ожирением (если индекс массы тела более 30 кг/м2). Показано, что у подобных пациентов стойкое уменьшение массы тела на 1 кг сопровождается снижением систолического АД на 1,5–3 мм рт.ст., диастолического АД — на 1–2 мм рт.ст.;
— регулярные физические нагрузки на воздухе (для гемодинамически стабильного пациента — не менее 150 (а лучше — не менее 300) минут в неделю; у многих больных достаточно быстрой ходьбы на протяжении 30–45 минут ежедневно или не реже 5 раз в неделю). Изометрические нагрузки (например, подъем тяжестей) способствуют повышению АД, их желательно исключить;
— уменьшение употребления поваренной соли. Показано, что снижение потребляемой соли до 5,0 г/сут (столько ее содержится в 1/2 чайной ложки) ассоциируется со снижением систолического АД на 4–6 мм рт.ст., диастолического АД — на 2–3 мм рт.ст. Снижение АД вследствие уменьшения употребления соли более выражено у лиц пожилого возраста. В качестве достаточно действенной меры (способствующей снижению приема соли примерно на 30 %) может быть использована рекомендация убрать со стола солонку;
— уменьшение употребления алкоголя. Универсально принято понятие 1 дозы алкоголя (около 120 мл сухого вина, или 360 мл пива, или 30 мл крепкого спиртного). В сердечно-сосудистом отношении считается достаточно безопасным употребление < 1 дозы в сутки для женщин и < 2 доз в сутки для мужчин. Вопрос о полезности употребления небольших количеств спиртного остается недостаточно ясным. Алкоголь рекомендуют полностью исключить беременным, лицам с заболеваниями печени, алкоголизмом;
— уменьшение употребления насыщенных жиров (жиров животного происхождения);
— увеличение употребления свежих фруктов и овощей (суммарно желательно около 300 г/сутки);
— прекращение курения. Следует иметь в виду, что даже небольшое число выкуриваемых сигарет (1–3 в сутки и даже не каждый день) значимо увеличивает сосудистый риск. Существенное повышение риска отмечается также при пассивном курении. Степень риска начинает снижаться уже через несколько недель после отказа от курения, максимум такого снижения отмечается спустя 2–3 года. Чем в более раннем возрасте пациент бросает курить, тем больше благоприятный эффект отказа от курения на прогноз.
/54/54.jpg)
Фармакологическое лечение требуется большинству больных с АГ, основная цель этого лечения — улучшение сердечно-сосудистого прогноза.
Общие вопросы фармакологического лечения при АГ:
— медикаментозная терапия АГ (в сочетании с немедикаментозными лечебными подходами) при устойчивом поддержании уровней АД в пределах целевых значений способствует значительному улучшению сердечно-сосудистого (с уменьшением риска развития смертельных и несмертельных мозговых инсультов и инфарктов миокарда), а также почечного прогноза (со снижением темпа прогрессии почечных поражений);
— лечение (немедикаментозное и медикаментозное) необходимо начинать как можно раньше и проводить его постоянно, как правило, в течение всей жизни. Понятие курсового лечения к антигипертензивной терапии неприменимо;
— в соответствии с рекомендациями по лечению АГ, представленными европейскими экспертами (ESC/ESH) в 2013 г., изменились рекомендуемые подходы к началу лечения АГ у некоторых категорий больных:
1) пожилым с АГ медикаментозную антигипертензивную терапию рекомендовано начинать при уровнях САД ≥ 160 мм рт.ст. (I/A). Антигипертензивные препараты могут назначаться пожилым больным в возрасте до 80 лет и при уровнях САД в пределах 140–159 мм рт.ст., если они хорошо переносятся (IIb/C);
2) до получения дополнительных данных не рекомендовано начинать антигипертензивную терапию лицам с высоким нормальным АД (130–139/85–89 мм рт.ст.) (III/А). Эта рекомендация в первую очередь распространяется на лиц, не имеющих сопутствующих сердечно-сосудистых поражений;
3) также пока не рекомендуется начинать антигипертензивную терапию у молодых лиц с изолированным повышением АД на плече. За ними следует тщательно наблюдать и изменить образ жизни (III/А);
— в лечении больных с АГ наиболее часто используются 5 классов антигипертензивных препаратов: диуретики, блокаторы кальциевых каналов, ингибиторы АПФ, сартаны, бета-адреноблокаторы. Для препаратов этих классов имеются крупные исследования, демонстрирующие их благоприятные эффекты на прогноз. Могут также применяться и другие классы антигипертензивных средств (относящиеся ко второй линии);
— широкое распространение имеет комбинированная антигипертензивная терапия (способствует повышению эффективности и безопасности лечения). Оправданно использование фиксированных комбинированных препаратов (улучшает приверженность пациента к лечению);
— предпочтение отдается антигипертензивным препаратам продленного действия (в том числе ретардным формам);
— после назначения антигипертензивной терапии врач должен осмотреть больного не позднее чем через 2 недели. При недостаточном снижении АД следует увеличить дозу препарата, или поменять препарат, или дополнительно назначить препарат другого фармакологического класса. В дальнейшем пациента следует регулярно осматривать (каждые 1–2 недели), пока не будет достигнут удовлетворительный контроль АД. После стабилизации АД осматривать больного следует каждые 3–6 месяцев (при удовлетворительном самочувствии).
Выбор лечебных подходов при АГ
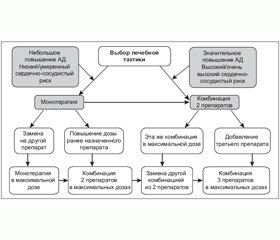
На рис. 1 представлены подходы к выбору лечебной тактики при АГ, рекомендованные экспертами ESC/ESH в 2013 г.
Для отечественного читателя представит интерес знакомство со стратегией выбора тактики антигипертензивной терапии, которую рекомендуют эксперты ASH/ISH 2013 (рис. 2).
Место сартанов (антагонистов рецепторов ангиотензина II) в лечении АГ
В рекомендациях экспертов ESC/ESH 2013 и ASH/ISH 2013 сартаны рассматриваются в качестве одного из основных, наиболее часто применяемых классов антигипертензивных препаратов. Далее представлены основные данные, касающиеся этого класса препаратов, которые приводятся в обсуждаемых нами мировых рекомендациях.
Сартаны, как и ингибиторы АПФ, противодействуют ренин-ангиотензиновой системе. Они снижают артериальное давление, блокируя действие ангиотензина II на его АТ1-рецептор, и тем самым блокируют сосудосуживающее действие этих рецепторов.
Сартаны хорошо переносятся. Они не вызывают развития кашля; при их использовании крайне редко возникает ангионевротический отек; их эффекты и преимущества сходны с таковыми у ингибиторов АПФ. Поэтому, как правило, их применение предпочтительнее, чем использование ингибиторов АПФ. Как и ингибиторы АПФ, сартаны могут повышать уровень сывороточного креатинина до 30 %, в основном из-за уменьшения давления в почечных клубочках и снижения скорости клубочковой фильтрации. Эти изменения, обычно функциональные, являются обратимыми (транзиторными) и не ассоциированы с долгосрочным снижением функции почек (рассматриваются как безвредные).
Сартаны не имеют дозозависимых побочных эффектов, что позволяет уже на начальном этапе лечения использовать средние или даже максимальные утвержденные дозы (т.е. не требует титрования).
Сартаны имеют те же благоприятные эффекты на сердечно-сосудистый и почечный прогноз, что и ингибиторы АПФ.
Как и ингибиторы АПФ, сартаны оказывают более выраженный антигипертензивный (и органопротекторный) эффект на белокожих и пациентов-азиатов, менее выраженный — на чернокожих пациентов, однако при использовании сартанов в комбинации с любым блокатором кальциевых каналов или диуретиком эффект лечения становится независимым от расы.
Единодушной является рекомендация не применять комбинацию сартанов с ингибиторами АПФ; каждое из этих лекарственных средств оказывает благоприятный ренопротекторный эффект, но в комбинации они могут оказывать негативное действие на почечный прогноз.
В начале использования сартанов у лиц, которые уже принимают диуретики, может быть полезно пропустить прием диуретика для предотвращения резкого снижения АД.
Сартаны не должны применяться у беременных, особенно во 2-м и 3-м триместрах, поскольку они могут подвергать риску нормальное развитие плода.
Место сартанов при АГ в 2014 г.:
— в течение последних лет существенно расширяется применение этого класса при АГ, в том числе как препаратов для первого назначения;
— имеют плацебоподобную переносимость;
— высокобезопасны (в том числе не увеличивают онкологический риск);
— в той же мере, что и ингибиторы АПФ, снижают риск развития инфаркта миокарда;
— обладают доказанными разноплановыми органопротекторными свойствами, свидетельствами улучшения сердечно-сосудистого, цереброваскулярного и почечного прогноза;
— в сочетании с амлодипином, как и ингибиторы АПФ, способствуют уменьшению периферических отеков;
— при АГ широко используются в 2- и 3-компонентных фиксированных комбинациях (сартан + тиазидный диуретик + блокатор кальциевых каналов);
— могут назначаться прежде ингибиторов АПФ при: 1) неосложненной АГ; 2) АГ у больных с сахарным диабетом 2-го типа при наличии диабетической нефропатии;
— применяются при непереносимости ингибиторов АПФ при: 1) ишемической болезни сердца; 2) хронической сердечной недостаточности; 3) сахарном диабете 2-го типа без поражения почек; 4) сахарном диабете 1-го типа независимо от наличия поражения почек. Место сартанов при непереносимости ингибиторов АПФ при перечисленных состояниях связано не с тем, что они по сравнению с ингибиторами АПФ обеспечивают меньший уровень органопротекции, а лишь с тем, что сартаны у подобных больных менее изучены (имеют меньший объем данных доказательной медицины).
Возможности телмисартана
Телмисартан характеризуется мощным и устойчивым антигипертензивным действием, наличием комплекса органопротекторных и благоприятных метаболических эффектов, высоким уровнем изученности в крупнейших рандомизированных контролируемых исследованиях.
Общая характеристика телмисартана:
— телмисартан — представитель одного из 5 основных классов антигипертензивных препаратов. Также используется в лечении больных с хронической ИБС, сахарным диабетом, хроническими заболеваниями почек;
— является одним из наиболее изученных представителей класса сартанов. Обладает весомой доказательной базой о положительном влиянии на сердечно-сосудистый, цереброваскулярный и почечный прогноз (программа ONTARGET/TRANSCEND/PROFESS и др.);
— доказаны позитивные метаболические эффекты телмисартана (с уменьшением инсулинорезистентности, снижением уровней гликемии, гликозилированного гемоглобина, холестерина липопротеидов низкой плотности, триглицеридов). Это позволяет широко применять его у лиц с сахарным диабетом, предиабетом, метаболическим синдромом, ожирением;
— для телмисартана имеются масштабные данные в отношении безопасности. Он не вызывает развитие кашля (в отличие от ингибиторов АПФ). В той же мере, что и ингибиторы АПФ, снижает риск развития инфаркта миокарда у лиц с повышенным сердечно-сосудистым риском. Не увеличивает риск развития онкологических заболеваний. Препарат не применяется у беременных и кормящих. Его не следует сочетать с ингибиторами АПФ;
— телмисартан селективно ингибирует связывание ангиотензина II с 1-м типом рецепторов к нему (АТ1) на клетках-мишенях. При этом блокируются все известные эффекты ангиотензина II на эти рецепторы (в том числе вазоконстрикторные, альдостерон-секретирующие и др.);
— при его использовании снижаются уровни альдостерона плазмы, С-реактивного белка и провоспалительных цитокинов;
— период полувыведения — наиболее значительный в сравнении с другими сартанами, он составляет от 20 до 30 часов. Максимальная концентрация в плазме достигается через 1 ч после приема, отчетливый антигипертензивный эффект — уже через 3 ч. Метаболизируется в печени, в связи с этим является высокобезопасным при сниженной функции почек;
— применение независимо от приема пищи. Начальная доза — 20–40 мг/сут на 1 прием, при необходимости — до 80 мг/сут. У лиц со снижением функции печени суточная доза — не более 40 мг;
— антигипертензивные эффекты телмисартана хорошо изучены. Показаны: 1) высокий процент «ответчиков» при использовании доз 40–80 мг/сут с достижением целевых цифр АД, по данным суточного мониторирования, среди лиц с АГ в целом — до 69–81 %; 2) плавность и устойчивость снижения АД, достижение максимума этого эффекта примерно через 8–10 недель от начала применения; 3) сохранение антигипертензивного действия на протяжении 24 ч при однократном приеме в течение суток; 4) отличная защита от повышения АД в ранние утренние часы, что нередко представляет собой непосредственную причину развития сердечно-сосудистых осложнений у лиц с АГ; 5) отсутствие тахифилаксии (снижения выраженности антигипертензивного действия) при многомесячном применении; 6) отсутствие синдрома отмены; 7) дополнительное значимое возрастание антигипертензивного эффекта при сочетанном применении с гидрохлортиазидом; 8) плацебоподобная переносимость;
— представлены доказательства разнопланового органопротекторного действия телмисартана: 1) регрессия гипертрофии левого желудочка (снижение жесткости артерий и уменьшение эндотелиальной дисфункции; 2) уменьшение микроальбуминурии и протеинурии у больных с АГ и сахарным диабетом 2-го типа.
Заключение
Подводя итоги, можно отметить, что: 1) при выборе лечебной стратегии у больных с АГ врачу общей практики, семейному врачу и кардиологу следует ориентироваться на представленные в новых мировых рекомендациях целевые уровни АД, а также подходы к выбору тех или иных классов антигипертензивных препаратов; 2) среди классов антигипертензивных средств большего, чем это традиционно сложилось у большинства практикующих клиницистов, внимания заслуживают сартаны — высокоэффективные и безопасные препараты с благоприятными разноплановыми органопротекторными эффектами и позитивным влиянием на прогноз.
Телмисартан благодаря своим уникальным метаболическим эффектам и органопротекции представляет собой удачный выбор антигипертензивного средства у многих больных с АГ как для монотерапии, так и в качестве компонента комбинированной лечебной программы.
В Украине телмисартан представлен отечественным препаратом Хипотел, который имеет две формы выпуска — 40 и 80 мг № 28.
Хипотел, производимый компанией «Кусум Фарм», имеет доказанную биоэквивалентность оригинальному телмисартану и производится согласно европейским стандартам качества EU GMP. Ввиду особенностей лечения АГ, а именно необходимости постоянного приема лекарств, цена препарата сформирована таким образом, чтобы он был доступен для каждого украинца, страдающего АГ. Эффективность в сочетании с доступной ценой, безусловно, должны способствовать повышению приверженности к лечению у больных с АГ.
Список литературы находится в редакции

/52/52.jpg)
/54/54_2.jpg)
/55/55.jpg)