Журнал «Здоровье ребенка» 3 (54) 2014
Вернуться к номеру
Ингаляционные формы амброксола в терапии секреторно-эвакуаторных нарушений респираторного тракта при острых бронхитах у детей
Авторы: Овчаренко Л.С., Вертегел А.А., Андриенко Т.Г., Жихарева Н.В., Самохин И.В., Ткаченко В.Ю. - ГУ «Запорожская академия последипломного образования МЗ Украины»
Рубрики: Семейная медицина/Терапия, Педиатрия/Неонатология, Пульмонология
Разделы: Клинические исследования
Версия для печати
Мукотропная терапия детей в возрасте от 1 года до 5 лет с острым бронхитом при помощи препарата Лазолван®, раствор для ингаляций и перорального применения, или сиропа для перорального применения Лазолван®, 15 мг/5 мл, является высокоэффективным и безопасным методом ликвидации секреторно-эвакуаторных нарушений респираторного тракта. При наличии возможности проведения ингаляционной терапии эффективным методом выбора при сохраненном высоком профиле безопасности являются ингаляции препарата Лазолван®, раствор для ингаляций и перорального применения посредством небулайзера. Более быстрое снижение клинической тяжести острых бронхитов у детей, получавших ингаляции Лазолвана®, связано с ускоренным восстановлением нарушенных секреторно-эвакуаторных механизмов бронхиального дерева.
Мукотропна терапія дітей віком від 1 до 5 років iз гострим бронхітом за допомогою препарату Лазолван®, розчин для інгаляцій і перорального застосування, або сиропу для перорального застосування Лазолван®, 15 мг/5 мл, є високоефективним і безпечним методом ліквідації секреторно-евакуаторних порушень респіраторного тракту. За наявностi можливості проведення інгаляційної терапії ефективним методом вибору при збереженому високому профілі безпеки є інгаляції препарату Лазолван®, розчин для інгаляцій і перорального застосування за допомогою небулайзера. Більш швидке зниження клінічної тяжкості гострих бронхітів у дітей, які отримували інгаляції Лазолвану®, пов’язане з прискореним відновленням порушених секреторно-евакуаторних механізмів бронхіального дерева.
The mucoactive therapy of children aged 1 to 5 years with acute bronchitis using drug Lasolvan solution for oral and inhalation use or syrup for oral use Lasolvan is highly effective and safe method for management of respiratory tract secretory-evacuation disorders. Given the chance of inhalation therapy, effective treatment of choice, while maintaining a high safety profile, is inhalation of Lasolvan solution for oral and inhalation use by nebulizer. More rapid decline in the clinical severity of acute bronchitis in children treated with inhaled Lasolvan associated with accelerated recovery of disturbed secretory-evacuation mechanisms of bronchial tree.
дети, бронхит, амброксол, ингаляции, небулайзер.
діти, бронхіт, амброксол, інгаляції, небулайзер.
children, bronchitis, ambroxol, inhalation, nebulizer.
Статья опубликована на с. 25-28
В Украине терапия острого бронхита у детей осуществляется на основании рекомендаций национального протокола [1]. Согласно ему в качестве мукотропного средства рекомендуется использовать амброксол.
Амброксол оказывает комплексное действие и способен прямо и косвенно влиять сразу на несколько звеньев острого воспалительного патологического процесса в бронхах, что обеспечивает оптимальную работу дыхательной системы при бронхите.
Фармакологические свойства амброксола обеспечивают разжижение бронхиального секрета, активацию движения ресничек мерцательного эпителия, секретомоторное действие, восстановление мукоцилиарного транспорта, противовоспалительный и антиоксидантный эффект, увеличение активности макрофагов, проникновение антибактериальных препаратов в альвеолярную ткань [2].
Амброксол является единственным стимулятором синтеза сурфактанта, который препятствует проникновению в клетки эпителия патогенных микроорганизмов; обеспечивает транспорт чужеродных частиц из альвеол в бронхи; улучшает скольжение бронхолегочного секрета по эпителию; усиливает мукоцилиарный транспорт. Под действием амброксола происходит не только увеличение размеров внутриклеточных телец, накапливающих вещество сурфактанта (плоские тельца), но и увеличение содержания и активизация синтеза фосфолипидов в легочной ткани. Амброксол ингибирует фермент фосфолипазу А2, которая играет ведущую роль в метаболизме поверхностно–активных фосфолипидов. Повышая количество сурфактанта, амброксол усиливает мукоцилиарный транспорт [3]. Установлено антиоксидантное действие амброксола [4], его противовирусная активность [5], способность увеличивать скорость пассивной диффузии антибиотика из плазмы крови в ткани легких [6].
Амброксол влияет на процессы воспаления путем действия на высвобождение и/или выработку провоспалительных цитокинов. Установлена способность препарата дозозависимо ингибировать высвобождение интерлейкина–1 (IL–1) и фактора некроза опухоли а (ФНО–-а) мононуклеарами [7], IL–4 и IL–13 из стимулированных базофилов [8]. Ингибирование синтеза провоспалительных цитокинов способно улучшить течение лейкоцит–обусловленного легочного повреждения в процессе воспалительной реакции, а также в результате антибиотикотерапии.
Таким образом, данные многих исследований указывают на многокомпонентность действия амброксола, поэтому данное лекарственное средство является мукотропным препаратом первой линии терапии острых бронхитов у детей.
Важным элементом терапии заболеваний органов дыхания у детей является ингаляционное введение лекарственных средств (предпочтительно через небулайзер) для точной доставки необходимого количества препарата в очаг патологического процесса в респираторном тракте [9]. Такая методика является эффективной и у детей с острыми бронхитами, в том числе с тяжелым течением [10].
Небулайзерная терапия амброксолом потенциально также имеет ряд весомых преимуществ, гипотетически объединяющих как позитивные свойства самого лекарственного вещества, так и пути его доставки в очаг патологического процесса (слизистая оболочка бронхов). В Украине оригинальный амброксол для ингаляций представлен в виде раствора для ингаляций и перорального применения Лазолван® (Boehringer Ingelheim), 2 мл которого содержат 15 мг амброксола гидрохлорида. Выбор терапевтического средства обусловлен возможностями его применения при данной патологии и наличием позитивного влияния на течение заболевания.
Цель исследования: повысить эффективность мукотропной терапии при острых бронхитах у детей.
Материалы и методы
Под наблюдением находилось 30 детей в возрасте от 1 года до 5 лет, болеющих острым бронхитом. Были сформированы 2 группы наблюдения (по 15 детей в каждой): 1) дети в возрасте от 1 года до 5 лет с острым бронхитом, получающие в составе стандартной терапии ингаляции раствора амброксола (Лазолван® раствор для ингаляций и перорального применения, Boehringer Ingelheim) для небулайзерной терапии; 2) дети в возрасте от 6 месяцев до 5 лет с острым бронхитом, получающие в составе стандартной терапии пероральный амброксол (Лазолван®, сироп 15 мг/5 мл, Boehringer Ingelheim). Критерии исключения из исследования: наличие у ребенка врожденных аномалий развития органов дыхания (Q30–Q34), муковисцидоз (E84).
Препарат Лазолван® раствор для ингаляций и перорального применения использовался в форме раствора, содержащего в 1 мл 7,5 мг амброксола, по 2 мл на одну ингаляцию, 2 раза в сутки на протяжении 7 дней. Препарат смешивался с физиологическим раствором 0,9% натрия хлорида в пропорции 1 : 1 для достижения оптимального увлажнения воздуха в респираторе. Согласно рекомендациям, указанным в аннотации к препарату, ингалируемый раствор перед использованием подогревался до 37,0 °С.
Ингаляции производились при помощи компрессорного небулайзера Microlife NEB 100B (Италия) с классической бесклапанной системой небулайзерной камеры, активированной вдохом.
Во 2–й группе амброксол в форме сиропа (Лазолван® 15 мг в 5 мл) назначался детям в возрасте 2–5 лет по 2,5 мл 3 раза в сутки, младше 2 лет — по 2,5 мл 2 раза в сутки. Сироп принимали во время еды. Длительность терапии — 7 дней.
Сопутствующая терапия включала применение симптоматических средств согласно национальным протоколам [1].
Клинический метод исследования состоял из оценки данных клинической картины заболевания, общеклинических методов исследования (общий анализ крови, общий анализ мочи).
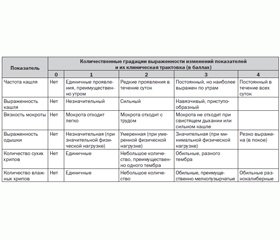
Сравнительная оценка динамики клинического состояния детей с острыми бронхитами проводилась в условных баллах (на основе адаптированной к детскому возрасту формализованной системы базовых клинических показателей для оценки состояния больных с обструктивными и необструктивными болезнями органов дыхания по В.Н. Савченко, 2001) [11] (табл. 1).
Полученные результаты обрабатывались с использованием статистического непараметрического критерия U Манна — Уитни. Исследование было проведено в соответствии с этическими принципами медицинского исследования, проводимого на людях, которые были приняты Хельсинкской декларацией (2008), и качественной клинической практики (GCP).
Результаты и их обсуждение
Учитывая, что важными клиническими особенностями течения острых бронхитов у детей являются нарушения секреторно–эвакуаторной функции респираторного тракта, в качестве объективного показателя течения острых бронхитов у детей групп наблюдения была использована сравнительная оценка динамики клинических проявлений в баллах (табл. 1), результаты которой приведены в табл. 2, 3.
Как видно из данных, приведенных в табл. 2, 3, у детей обеих групп в процессе терапии отмечалась прогрессивная положительная динамика всех исследуемых параметров, что характеризует правильный выбор мукотропной терапии во всех случаях.
В то же время полученные результаты демонстрируют, что у детей, получавших ингаляции Лазолвана®, в сравнении с пациентами, получавшими перорально сироп Лазолван®, более быстро купировались все клинические проявления бронхообструктивного синдрома. Это проявилось как в суммах баллов по каждому дню заболевания в отдельности, так и в общей сумме баллов по симптомам за весь период болезни.
В отношении частоты кашля ингаляции Лазолвана® не только оказывали более быстрый эффект с первого дня терапии, но и были более эффективны на протяжении всего периода наблюдения. Такое влияние на частоту кашля можно объяснить более выраженным локальным воздействием ингалируемого раствора на мукоцилиарный аппарат дыхательных путей и быстрым очищением просвета респираторного тракта от патологического содержимого, вызывавшего раздражение рецепторов слизистой оболочки бронхов.
Это подтверждается и динамикой снижения показателей выраженности кашля у детей 1–й группы. Если в первые 3 дня терапии результаты были почти одинаковыми, то в последующий период отмечался более быстрый регресс данного симптома у детей, получавших ингаляции с применением раствора для ингаляций и перорального применения Лазолван®.
В отношении снижения вязкости мокроты также обращает на себя внимание более быстрая позитивная динамика у детей 1–й группы в первые 3 дня лечения, что объясняется оптимальным путем доставки действующего лекарственного вещества. Аппликация амброксола непосредственно на слизистые оболочки дыхательных путей оказывала максимально эффективное локальное воздействие на патологически измененный характер секрета и оказалась более эффективной.
Такое позитивное действие, оказываемое ингаляциями Лазолвана® на секреторно–эвакуаторный механизм респираторного тракта, имело свое клиническое отражение в виде изменения количества сухих и влажных хрипов.
Сухие хрипы у пациентов 1–й группы в большинстве случаев купировались до 5–го дня терапии на фоне стабильно уменьшающегося числа влажных хрипов, что можно объяснить более ранним и полноценным восстановлением реснитчатого аппарата слизистых оболочек органов дыхания при использовании ингаляционного пути введения Лазолвана®. Естественно, что такая динамика удаления из просвета бронхов патологически измененной слизи приводила к более быстрому удалению вместе с ней питательной среды, способствующей колонизации бактериальной флоры на слизистых оболочках. Этот эффект Лазолвана®, раствора для ингаляций и перорального применения, вносит существенный вклад в профилактику бактериальных осложнений у детей, болеющих острым бронхитом.
Учитывая тот факт, что детям с одышкой проводилась бронхолитическая и мукотропная терапия, динамика снижения выраженности данного симптома отражала не столько особенности течения непосредственно патологического процесса в бронхах, сколько ответ на проводимую терапию. Как видно из представленных данных, у детей 1–й группы положительная динамика выраженности одышки была более быстрой, особенно в первые 3 дня заболевания, когда острота воспалительного процесса была максимальной.
У детей 2–й группы течение острых бронхитов характеризовалось не только более выраженной клинической симптоматикой в процессе терапии, но и отставанием динамики позитивных изменений от пациентов 1–й группы.
Ингаляции Лазолвана переносились детьми хорошо, нежелательных явлений, связанных с приемом препарата, не регистрировалось. Высокая безопасность препарата напрямую связана с его исключительно локальным воздействием, исключающим любые вмешательства в системные метаболические процессы. Это свойство препарата Лазолван®, раствор для ингаляций и перорального применения, является особенно важным для пациентов раннего возраста, у которых его выбор может быть приоритетным.
Выводы
Таким образом, мукотропная терапия детей с острым бронхитом при помощи препарата Лазолван®, раствор для ингаляций и перорального применения, или сиропа для перорального применения Лазолван является высокоэффективным и безопасным методом ликвидации секреторно–эвакуаторных нарушений респираторного тракта.
При наличии возможности проведения ингаляционной терапии эффективным методом выбора при сохраненном высоком профиле безопасности являются ингаляции препарата Лазолван®, раствор для ингаляций и перорального применения посредством небулайзера. Более быстрое снижение клинической тяжести острых бронхитов у детей, получавших ингаляции Лазолван®, было связано с ускоренным восстановлением нарушенных секреторно–эвакуаторных механизмов бронхиального дерева.
1. Наказ МОЗ України № 18 від 13.01.05 «Про затвердження Протоколів надання медичної допомоги дітям за спеціальністю «дитяча пульмонологія».
2. Malerba M. Ambroxol in the 21st century: pharmacological and clinical update / M. Malerba, B. Ragnoli // Expert Opin. Drug Metab. Toxicol. — 2008. — Vol. 4 (8). — P. 1119–1129.
3. Wirtz H.R. Effekt von Ambroxol auf die Surfactantsekretion und–synthese von isolierten alveolaren Typ–II–Zellen // Pneumologie. — 2000. — Vol. 54. — P.278–283.
4. Antioxidant properties of Ambroxol / Nowak D., Antczak A., Krol M. [et al.] // Free Radic. Biol. Med. — 1994. — Vol. 16. — Р. 517–522.
5. Yang B. Ambroxol suppresses influenza–virus proliferation in the mouse airway by increasing antiviral factor levels / B. Yang, D.F. Yao, M. Ohuchi // Eur. Resp. J. — 2002. — Vol. 19. — P. 952–958.
6. Influence of ambroxol on lung tissue penetration of amoxicillin / Spatola J. [et al.] // Drug Res. — 1987. — Vol. 37. — P. 965–966.
7. Ambroxol inhibits interleukin–1 and tumor necrosis factor production in human mononuclear cells / M. Bianchi, A. Mantovani, A. Errol [et al.] // Agents Actions. — 1990. — Vol. 31. — P. 275–279.
8. Ambroxol inhibits the release of histamine, leukotrienes and cytokines from human leukocytes and mast cells / B.F. Gibbs, W. Schmutzler, I.B. Vollrath [et al.] // Inflamm. Res. — 1999. — Vol. 48. — P. 86–93.
9. Lis G. Bronchiolitis. We know what is the reason and how to treat // Przegl. Lek. — 2011. — Vol. 68 (1). — P. 25–28.
10. Wang J. Bronchitis obliterans in children: report of two cases and literature review / J. Wang, Y. Yang, S.Y. Zhao // Zhonghua Er. Ke. Za. Zhi. — 2010. — Vol. 48 (10). — P. 764–766.
11. Савченко В.Н. Формализованная система базовых клинических показателей для оценки состояния больных с хроническими необструктивными и обструктивными болезнями легких // Украинский пульмонологический журнал. — 2001. — № 2. — С. 46–50.

/27/27.jpg)
/27/27_2.jpg)