Журнал «Актуальная инфектология» 4 (5) 2014
Вернуться к номеру
Клінічні та окремі імунологічні фактори ризику генералізованих інфекційно-запальних процесів у новонароджених
Авторы: Колоскова О.К., Безруков Л.О., Білоус Т.М., Гончарук Р.І. — Буковинський державний медичний університет, м. Чернівці
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
У роботі на підставі комплексного обстеження 100 новонароджених дітей показані клінічні та окремі імунологічні особливості, що асоціюються з розвитком раннього неонатального сепсису, найбільш вагомими з них є недоношеність, маргінальні показники маси тіла при народженні й проведення інвазивних маніпуляцій та обстежень. Показано, що вміст С-реактивного білка в сироватці крові > 60,0 мг/л вірогідно асоціюється з ризиком сепсису в новонародженого віком до 48 годин зі співвідношенням шансів 1,9.
В работе на основании комплексного обследования 100 новорожденных детей показаны клинические и отдельные иммунологические особенности, которые ассоциируются с развитием раннего неонатального сепсиса, из них наиболее весомыми являются недоношенность, маргинальные показатели массы тела при рождении и проведение инвазивных манипуляций и обследований. Показано, что содержание С-реактивного белка в сыворотке крови > 60,0 мг/л достоверно ассоциируется с риском сепсиса у новорожденного в возрасте до 48 часов с соотношением шансов 1,9.
The paper presents the results of thorough examination of 100 newborns, clinical and immune features associated with early neonatal sepsis development. The most significant of them are prematurity, marginal birth weight parameters and invasive procedures and observations. It was shown that serum level of C-reactive protein > 60.0 ml/l is significantly associated with sepsis risk in a newborn aged less than 48 hours with odds ration 1.9.
новонароджені, сепсис.
новорожденные, сепсис.
newborns, sepsis.
Статья опубликована на с. 22-26
Вступ
Сепсис — це інфекційне захворювання бактеріальної природи з ациклічним перебігом, що діагностується за наявності вогнища гнійного запалення та/або бактеріємії, системної запальної відповіді й поліорганної недостатності та щороку забирає життя близько 1,6 мільйона новонароджених [16]. Попри успіхи сучасної інфектології, неонатології та фармакології, сепсис залишається однією з основних причин неонатальної летальності та смертності, зумовленої перинатальними причинами. Реєструється дане генералізоване інфекційно-запальне захворювання з частотою від 1 до 5 випадків на 1000 живонароджених малюків, причому частота сепсису новонароджених залежить від терміну гестації: від 0,1–0,2 % серед доношених до 1–1,5 % серед недоношених дітей, що підкреслює важливу роль неспецифічної реактивності дитини, зокрема здатності опиратися інфекції шляхом формування бар’єрів, у першу чергу запалення [2]. Зростає ризик захворювання на неонатальний сепсис у глибоко недоношених дітей і новонароджених з екстремально низькою масою тіла (так, частота сепсису в немовлят із масою тіла при народженні 500–750 г сягає 30–33 %), а летальність при неонатальному сепсисі становить, за даними літератури, 5–10 % [3].
Неонатальний сепсис розвивається в дітей із несприятливим перебігом анте- й інтранатального періоду. Розвиток септичного процесу в неонатальному періоді зумовлює ціла низка факторів ризику [19], що поділяються таким чином:
1) фактори високого ризику бактеріального інфікування плода й новонародженого (інфекційно-запальні захворювання вагітної, породіллі, тривалий безводний період, забруднені навколоплідні води, ознаки хоріоамніоніту тощо);
2) фактори схильності до генералізації інфекційно-запального процесу (тяжка асфіксія та внутрішньоутробна гіпоксія, вади розвитку, спадкова патологія, пологова травма, внутрішньоутробні вірусні та паразитарні інфекції, недоношеність, низька маса тіла при народженні);
3) ятрогенні фактори ризику (ШВЛ, інкубація понад 3 доби, катетеризація периферійних судин понад 3 рази, тривалість внутрішньовенних інфузій понад 10 діб, хірургічні втручання тощо) [1].
За наявності клінічних проявів інфекційно-запального процесу питання щодо призначення антибактеріальної терапії вирішується негайно, оскільки доступні параклінічні методи дослідження в цьому випадку почасти мають суперечливий характер [11] або не несуть важливої додаткової інформації. До таких лабораторних ознак зазвичай відносять: у периферичній крові — лейкоцитоз > 15 • 109/л, лейкопенію < 5 • 109/л, нейтрофільоз > 6 • 109/л, нейтропенію < 1,5 • 109/л, юні форми нейтрофілів > 1,5 • 109/л, токсичну зернистість нейтрофілів, нейтрофільний індекс > 0,2, а також уміст С-реактивного білка (С-РБ) > 6 мг/л, сироватковий рівень прокальцитоніну > 2 нг/мл та інтерлейкіну-8 > 100 пг/мл. У новонароджених віком понад 7 діб наявність 2 та більше ознак поліорганної недостатності в поєднанні з вогнищем інфекції та 3 ознак системної запальної реакції дозволяє встановити сепсис навіть за відсутності позитивних бактеріологічних засівів крові. Проте з особливими труднощами при виявленні інфекційної патології стикається неонатолог, коли в новонародженого впродовж перших 48 годин життя виявляються чинники схильності до інфекції та клінічні прояви, що можуть одночасно визначатися інфекційно-запальним процесом і захворюваннями, які мімікрують під нього.
Визначення цитокінів та інших гуморальних медіаторів захисту й запалення на додачу до рутинних схем обстеження новонароджених при підозрі на неонатальний сепсис багатьма авторами визнається як новий шлях до удосконалення діагностики генералізованих інфекцій в неонатальному періоді [6, 7], оскільки клітини імунної системи новонароджених, у тому числі недоношених, здатні до синтезу й секреції значної кількості цитокінів. Так, інфекційну природу тяжкого стану підтверджує значне зростання рівня ІЛ-6 при зниженому вмісті TNF-альфа.
Проте надзвичайно складно дана клінічна задача вирішується упродовж перших 48 годин життя, коли, згідно з даними літератури, має місце природне зниження в крові рівня ІЛ-6 і ІЛ-8, а синтез С-реактивного білка є ще недостатнім [14], що ставить під сумнів можливість ефективного використання даних імунологічних маркерів запалення в діагностиці раннього неонатального сепсису.
Мета роботи: покращення діагностики раннього неонатального сепсису на підставі вивчення клінічних факторів схильності та діагностичної цінності імунологічних маркерів інфекційно-запального процесу.
Матеріал і методи
Для досягнення мети роботи методом простої послідовної вибірки проведене комплексне клінічно-лабораторне обстеження 100 новонароджених віком до 48 годин життя. Критеріями включення виступали:
— вік новонародженого до 48 годин;
— безперервність набору пацієнтів;
— один родопомічний заклад;
— наявність чинників схильності до ранньої неонатальної інфекції з боку вагітної, новонародженого з урахуванням специфічних чинників схильності;
— наявність клінічних проявів органної дисфункції, що могли зумовлюватися як інфекційними, так і неінфекційними причинами.
Критеріями виключення з дослідження були:
— наявність факторів ризику ранньої неонатальної інфекції, окрім недоношеності [13];
— здійснення внутрішньоутробної профілактики інфекції, викликаної стрептококом групи В;
— наявність природжених вад і аномалій розвитку, а також порушень обміну;
— наявність у сімейному анамнезі клінічно значущих спадкових захворювань, прояви яких можуть мімікрувати під інфекцію.
Серед обстежених дітей хлопчиків було 57 (57,0 %), дівчаток — 43 (43,0 %), мешканців міста — 49 (49,0 %), а сільської місцевості — 51 дитина (51,0 %). У результаті динамічного клінічного спостереження сформовано 2 клінічні групи порівняння. Першу (І) сформували 36 новонароджених, у яких підтверджена рання неонатальна інфекція, а до складу другої (ІІ) групи порівняння увійшли 64 дитини, у яких наявність ранньої неонатальної інфекції була спростована. За основними клінічними характеристиками сформовані групи були порівнянними (табл. 1).
Комплексне обстеження новонароджених передбачало оцінку вмісту в сироватці крові ІЛ-6 та ІЛ-8 за допомогою реагентів «ИЛ-6-ИФА-Бест» і «ИЛ-8-ИФА-Бест» ЗАО «Вектор-Бест», кількісне визначення вмісту С-реактивного білка за допомогою реагентів ООО «Импек» (РФ) методом імуноферментного аналізу в лабораторії ПП «Пріма МЕД» (м. Івано-Франківськ, атестат акредитації лабораторії серія КДЛ № 001030, ліцензія серія АА № 451409).
Для оцінки діагностичної цінності тестів визначали їх чутливість (ЧТ), специфічність (СТ), а також позитивну й негативну передбачувану цінність (ППЦ, НПЦ), відношення правдоподібності (likehood ratio) позитивного (ВП+) і негативного (ВП–) результату. Оцінка ризику реалізації події проводилась з урахуванням вірогідності співвідношення шансів (СШ) із визначенням 95% довірчого інтервалу.
Результати та їх обговорення
На рис. 1 наведена частота реєстрації захворювань, що асоціюються з наявністю інфекції, у матерів обстежених новонароджених.
Відсутність суттєвих відмінностей за частотою реєстрації захворювань, що асоціюються з інфекцією, у матерів представників груп порівняння дає підстави вважати, що вказана патологія виступає фоном для розвитку як інфекційної, так і неінфекційної патології в новонароджених. Це підтверджує дані літератури стосовно того, що в розвитку ранньої неонатальної інфекції провідну роль відіграє наявність інфекційних захворювань під час пологів або ж інтранатальна колонізація пологових шляхів матері [4, 12, 20].
На рис. 2. наведена частота реєстрації чинників схильності до ранньої неонатальної інфекції, що визначаються особливостями пологів та клінічним статусом новонародженого.
Одержані дані дають підстави вважати, що найбільш значущими чинниками схильності до розвитку ранньої неонатальної інфекції слід вважати недоношеність дитини (Р < 0,01) та значне зниження або підвищення показника маси тіла при народженні (Р < 0,001). Ці чинники характеризують основний фактор ризику розвитку ранньої неонатальної інфекції [8, 17]. Слід відмітити, що клінічні ознаки дезадаптації дитини при народженні траплялися частіше в представників І групи, проте показники І і ІІ клінічних груп суттєво не вирізнялися.
Специфічні чинники схильності до розвитку ранньої неонатальної інфекції мали місце в І клінічній групі в 52,8 % новонароджених, а в ІІ групі — в 31,2 % спостережень. Переважно вони зумовлювалися інвазивними лікувально-діагностичними маніпуляціями (катетеризацією судин, інтубацією трахеї, парентральним живленням), що несуть у собі ризик розвитку ранньої неонатальної інфекції через використання при їх проведенні полімерних матеріалів, які полегшують адгезію мікроорганізмів із їх наступною колонізацією та потраплянням у кровотік.
У цілому отримані результати клінічного обстеження щодо оцінки чинників схильності до ранньої неонатальної інфекції в дітей груп порівняння дозволяють вважати, що при їх використанні як діагностичних тестів існуватиме висока вірогідність виникнення хибнонегативних і меншою мірою хибнопозитивних результатів.
/24/24_2.jpg)
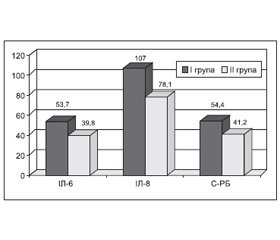
На рис. 3 наведений середній вміст у крові ІЛ-6, ІЛ-8 (пг/мл) і С-РБ (мг/л).
Відсутність вірогідних розбіжностей у показниках ІЛ-6 та С-РБ у сироватці крові хворих клінічних груп порівняння можна пояснити тим, що наприкінці першої — на початку другої доби життя вміст ІЛ-6 знижується, а синтез С-реактивного білка під впливом даного інтерлейкіну ще є недостатнім [14]. Дану особливість також можна пояснити й з огляду на те, що як ІЛ-6, так і С-РБ відображують наявність запалення з ушкодженням тканин організму незалежно від його генезу — інфекційного чи неінфекційного. Вірогідні відмінності у вмісті С-РБ у сироватці крові в групах порівняння відмічені лише при досягненні установчої точки > 80,0 мг/л. Вказана концентрація С-РБ у сироватці крові у хворих І клінічної групи реєструвалася у 28,1 ± 7,9 % спостережень, а в дітей групи порівняння — лише в 4,0 ± 2,8 % випадків (Р < 0,05). Відсутність вірогідних відмінностей у вмісті ІЛ-8 у групах порівняння можна пояснити тим, що він відображує не тільки ступінь активності запального процесу, але й значною мірою тяжкість порушення загального стану. Про це непрямо свідчить те, що в дітей І клінічної групи визначалися прямі вірогідні кореляційні зв’язки концентрації даного інтерлейкіну в сироватці крові з вираженістю клінічних проявів інфекційного процесу на 6-ту — 7-му добу захворювання (r = 0,62, P = 0,002) та інфекційною патологією матері (r = 0,30, P = 0,045), а також обернений його зв’язок із показниками оцінки за шкалою Апгар на 1-й хвилині життя (r = –0,4, P = 0,03).
Результати вивчення діагностичної цінності наведених імунологічних маркерів у виявленні ранньої неонатальної інфекції наведені в табл. 2.
Отримані дані дають підстави вважати, що тільки високі показники вмісту ІЛ-6 та ІЛ-8 і С-реактивного білка в сироватці крові непрямо свідчать із помірною специфічністю про наявність інфекційного захворювання в новонародженого наприкінці 1-го — на початку 2-го дня життя. При цьому слід відмітити, що тільки підвищення вмісту С-РБ у сироватці крові > 60,0 мг/л вказує на ризик наявності в дитини інфекційно-запального захворювання: СШ = 1,9 (95% ДІ: 1,0–3,4).
Слід відмітити, що в когорті обстежених дітей нормальні показники вмісту ІЛ-6, ІЛ-8, а також С-реактивного білка довели неефективність самостійного використання даних показників із метою виключення ранньої неонатальної інфекції через низьку діагностичну цінність (табл. 3).
Низькі показники як позитивного, так і негативного відношення правдоподібності вказаних тестів демонструють, що їх недоцільно використовувати для виключення ранньої неонатальної інфекції в обстежених дітей, що суперечить даним літератури [5, 9, 18], проте може пояснюватися тим, що наприкінці першого — на початку другого дня життя в новонароджених спостерігається фізіологічне перехрестя в синтезі ІЛ-6 та С-РБ, а рівень ІЛ-8 у цей період життя не тільки знижується у сироватці крові фізіологічно, його концентрація багато в чому визначається тяжкістю порушення загального стану організму незалежно від того, чим воно викликане: інфекційним чинником чи неінфекційним. Відомо також, що ІЛ-6 є доволі чутливим маркером у діагностиці інфекції новонароджених упродовж перших 72 годин життя [15], проте в периферійній крові він циркулює недовго, упродовж першої доби зменшується до невизначеного рівня [10]. Разом із тим ми погоджуємося з думкою колег [2] щодо недостатньої діагностичної цінності гострозапальних маркерів у діагностиці неонатального сепсису.
Висновки
1. Найбільш вагомими клінічними чинниками схильності до раннього неонатального сеспису є недоношеність, маргінальні показники маси тіла при народженні та проведення інвазивних маніпуляцій і обстежень.
2. Визначення імунологічних показників запальної відповіді (вміст у сироватці крові С-РБ, ІЛ-6, ІЛ-8) не може використовуватись як самостійний тест для виявлення ранньої неонатальної інфекції через низьку чутливість (22,6–34,5 %), недостатню прогностичну цінність негативного результату (51,6–54,9 %) і низьке співвідношення правдоподібності (1,1–1,9).
3. Уміст С-РБ у сироватці крові > 60,0 мг/л вірогідно асоціюється з ризиком наявності сепсису в новонародженого віком до 48 годин зі співвідношенням шансів 1,9 (95% ДІ: 1,0–3,4).
1. Патогенетичні основи внутрішньоутробних інфекцій / В.Ф. Мислицький, С.С. Ткачук, О.В. Ткачук, Г.О. Мислицька // Клінічна та експериментальна патологія. — 2011. — Т. Х, № 2(36), ч. 1. — С. 137–141.
2. Шабалов Н.П. Неонатальный сепсис: клиника, диагностика и лечение / Н.П. Шабалов, Д.О. Иванов // Академический медицинский журнал. — 2001. — Т. 1, № 3. — С. 81–88.
3. Яцык Г.В. Сепсис новорожденных. Современные проблемы диагностики и лечения / Г.В. Яцык, Е.П. Бомбардирова // Практика педіатра. — 2009. — Режим доступу до журн.: http://medi. ru/doc/j01090206. htm.
4. A study of the role of multiple site blood cultures in the neonatal sepsis / S. Sarbar, I. Bhagat, J.D. DeCristafaro [et al.] // J. perinatal. — 2006. — Vol. 26, № 1. — P. 18–22.
5. C–reactive protein and cytokines in the diagnosis of neonatal sepsis / C. Jankorich, D. Veljkovich, S. Pasic [et al.] // Med. Pregl. — 2006. — Vol. 56, № 11–12. — P. 545–549.
6. Cord blood levels of cytokines as predictor of early neonatal sepsis / C. Santana, M.C. Guindeo, G. Gonzalez [et al.] // Acta Paediatrica. — 2001. — Vol. 90, Is. 10. — P. 1176–1181.
7. Early–Onset neonatal sepsis / K.A. Simonsen, A.L. Anderson-Berry, S.F. Delair [et al.] // Clin. Microbiol. Rev. — 2014. — Vol. 27, № 1. — P. 21–47.
8. Incidence and clinical Presentation of Invasive Neonatal Group B Streptococcal Infections in Germany / K. Fluegge, A. Siedler, B. Heinrich [et al.] // Pediatrics. — 2006. — Vol. 117, № 6. — P. 1139–1145.
9. Interleukin-6 and Nitric Oxide Levels in neonatal sepsis / A.A. Tapisiz, E. Ergenekon, D. Erbas [et al.] // Turk. J. Med. Sci. — 2007. — Vol. 37, № 5. — P. 261–266.
10. Interleukin-8: a valuable tool to restrict antibiotic therapy in newborn infants / A.R. Franz, G. Steinbach, M. Kron [et al.] // Acta Paediatrica. — 2001. — Vol. 90, Is. 9. — P. 1025–1032.
11. Interpreting complete blood counts soon after birth in newborn at risk for sepsis // T.B. Newman, K.M. Puopolo, S. Wi [et al.] // Pediatrics. — 2010. — Vol. 126. — P. 903–909.
12. Gilbert R. Prenatal screening for Group B Streptococcal Infection: gaps in the evidence / R. Gilbert // International J. of Epidemiology. — 2004. — Vol. 33, № 1. — P. 28.
13. Gotoff S.P. Group B Streptococcus // Nelson Textbook of Pediatrics / ed. by R.E. Berhman, R.M. Kliegman, H.B. Jenson. — W.B. Saunders Company. — 16th ed. — 2000. — P. 810–816.
14. Ksiger M. Cord Blood devils of Interleukin-6 and Interleukin-8 for the Immediate Diagnosis of Early-Onset Infection in Premature infants / M. Ksiger, U.S. Nauck, S. Sang [et al.] // Biol. Neonate. — 2001. — Vol. 80. — P. 118–123.
15. Maternal chorioamnionitis and umbilical vein interleukin-6 levels for identifying early neonatal sepsis / J.C. Smulian, A.M. Vintzileos, Y.-L. Lai [et al.] // The Journal of Maternal-Fetal Medicine. — 1999. — Vol. 8, Is. 3. — P. 88–94.
16. Neonatal sepsis: an international perspective / S. Vergano, M. Sharland, P. Kazembe [et al.] // Arch. Dis. Child. Fetal. Neonatal. Ed. — 2005. — Vol. 90. — P. 220–224.
17. Prediction of specific pathogens in patients with sepsis: evaluation of TREAT, a computerized decision support system / M. Paul, A.D. Nielson, E. Goldberg [et al.] // J. Antimicrobial Chemotherapy. — 2007. — Vol. 59, № 6. — P. 1204–1207.
18. Role of procalcitonin, C-reactive protein, interleukin-6, interleukin-8 and tumor necrosis factor-alpha in the diagnosis of neonatal sepsis / E. Kocabas, A. Sarikcioglu, N. Aksaray [et al.] // Turk. J. Pediatr. — 2007. — Vol. 49, № 1. — P. 7–20.
19. Stratification of risk of eary-onset sepsis in newborns ≥ 34 weeks’ gestation / G.J. Escobar, K.M. Puopolo, S. Wi [et al.] // Pediatrics. — 2014. — Vol. 133. — P. 30–36.
20. Tumbaga P.F. Perinatal Group B Streptococcal Infections: Current Status and Future / P.F. Tumbaga, A.G.S. Philip // NeoReviews. — 2013. — Vol. 14. — P. 306.

/23/23.jpg)
/24/24.jpg)
/25/25.jpg)