Статья опубликована на с. 155-158
Актуальность
Травматический остеомиелит является социальной проблемой. Обусловлено это молодым возрастом пострадавших, высоким процентом выхода на инвалидность, стоимостью лечения, неудовлетворительными результатами. Базовым вопросом лечения остеомиелита является выбор оптимальной хирургической тактики и адекватного консервативного лечения.
Основным методом лечения является хирургическое пособие — санация гнойного очага и ранняя реконструкция конечности. В литературе последних лет все чаще стали появляться работы, посвященные изучению патогенетических механизмов течения остеомиелитического процесса. На основе выявленных закономерностей разрабатываются новые способы комплексного лечения.
Цель работы: улучшение результатов лечения больных с травматическим остеомиелитом на основе объективизации выбора хирургической тактики и консервативного лечения.
Материалы и методы
Представлен опыт лечения 224 больных с травматическим остеомиелитом конечностей. Тактика хирургического лечения зависела от степени выраженности репаративных процессов и характера поражения кости гнойным процессом. Консервативная терапия проводилась с точки зрения современного понимания воспалительного процесса.
Результаты и их обсуждение
Из 224 больных мужчин было 172 (77 %), женщин — 52 (33 %). Подавляющее большинство пострадавших были трудоспособного возраста (160 чел. — 71 %), что свидетельствует о высокой социальной и экономической актуальности проблемы. Нижние конечности были поражены травматическим остеомиелитом в 167 случаях (75 %). Основной причиной развития травматического остеомиелита были высокоэнергетические тяжелые открытые (в том числе и огнестрельные) переломы и нарушение технологии различных видов остеосинтеза (травматичность и неадекватность вмешательства).
Существует множество классификаций остеомиелита. Наиболее распространенными и широко применяемыми являются классификации Waldvogel (по этиологическому фактору) и Cierny — Mader (анатомическая классификация).
Классификация Waldvogel:
1. Гематогенный остеомиелит.
2. Вторичный остеомиелит с наличием смежного очага инфекции.
3. Остеомиелит, связанный с периферической сосудистой недостаточностью.
4. Остеомиелит, суммирующий вышеперечисленные формы.
Анатомическая классификация Cierny — Mader выделяет такие формы:
1. A — medullary osteomyelitis.
2. B — superficial osteomyelitis.
3. C — localized osteomyelitis.
4. D — diffuse osteomyelitis.
Каждая из предложенных классификаций позволяет определить объем и характер проводимых лечебных мероприятий у больных с остеомиелитом. Выявление ведущего этиологического фактора вооружает врача знанием основного направления проведения консервативной терапии, в меньшей мере — объема и характера хирургического вмешательства. Анатомический подход при оценке остеомиелита позволяет решить именно эти вопросы и их практическое применение у каждого конкретного больного. Эти классификации достаточно просты, легко применимы на практике, удачно дополняют друг друга. Их совместное использование позволяет оптимально построить алгоритм лечения у каждого конкретного больного, достичь восстановления пораженного сегмента как органа.
Травматический остеомиелит является наиболее распространенной формой остеомиелита. При этой форме имеют место все закономерности, отраженные в приведенных классификациях. Однако наличие ряда особенностей, основной из которых является сочетание процессов воспаления и регенерации поврежденной костной ткани при травматическом остеомиелите, позволяет нам высказать ряд соображений по этому поводу.
Наиболее существенными факторами, определяющими выбор объема хирургического вмешательства и возможного способа костной пластики, мы считаем:
— степень выраженности репаративных процессов;
— размеры поражения (дефекта) костной ткани.
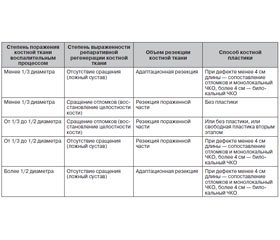
Предложенная нами характеристика посттравматического остеомиелита базируется на анатомических принципах — степени (распространенности) воспалительного процесса в кости и выраженности репаративных процессов при переломе кости (есть сращение или нет). Такой принцип лежит в основе выработки тактики хирургического лечения.
Степени поражения костной ткани травматическим остеомиелитом: поражение менее 1/3 диаметра, от 1/3 диаметра до 1/2 и более 1/2 диаметра.
Степень выраженности репаративной регенерации костной ткани характеризуется как отсутствие сращения (ложный сустав) или сращение отломков (восстановление кости).
Возможные сочетания этих факторов и упрощенный выбор объема резекции костной ткани и способа костной пластики в каждом конкретном случае приведены в табл. 1.
Предложенные принципы классификации хирургической составляющей оперативного лечения травматического остеомиелита конечностей хотя и являются упрощенными, как любая классификация, однако их простота позволяет систематизировать взгляды в этом вопросе, легко применять на практике, проводить анализ результатов лечения в сопоставимых группах.
Любой из заявленных объемов санирующей составляющей (резекции пораженной костной ткани) и способов пластики и восстановления целостности сегмента как органа является достаточно специфичным и имеет ряд особенностей. Поэтому их рассмотрение не является задачей нашей работы.
Для получения стабильного хорошего результата одного хирургического вмешательства недостаточно. Важнейшая роль в комплексном лечении травматического остеомиелита принадлежит комплексной консервативной терапии. Проводилась она с учетом современных взглядов на процессы, которые происходят в очаге поражения, пораженном сегменте и во всем организме у больных с травматическим остеомиелитом, — процессы воспаления и регенерации.
В основе травматического остеомиелита лежит воспаление.
Воспаление — ответ на действие патогенного раздражителя, представляет собой поэтапную сложную, преимущественно местную реакцию соединительной ткани и микроциркуляторного русла, направленную в конечном итоге на изоляцию и устранение повреждающего агента и восстановление или замещение поврежденных тканей. Процесс этот фазный или этапный (от альтерации, сосудистой реакции до пролиферации и репарации, которые заканчиваются восстановлением и ликвидацией воспаления).
По современным представлениям, у больных с травматическим остеомиелитом имеет место синдром системного воспалительного ответа (ССВО). ССВО (SIRS) представляет собой симптомокомплекс, характеризующий выраженность воспалительной реакции в системе эндотелиоцитов, а следовательно, и направленность воспалительного ответа на повреждение.
Принято выделять такие стадии развития ССВО.
Стадия 1. Локальная продукция цитокинов в ответ на травму или инфекцию. Цитокины способны выполнять ряд защитных функций, участвуя в процессах заживления ран и защиты клеток организма от патогенных микроорганизмов.
Стадия 2. Выброс малого количества цитокинов в системный кровоток. Даже малые количества медиаторов способны активизировать макрофаги, тромбоциты, продукцию гормона роста. Развивающаяся острофазовая реакция контролируется провоспалительными медиаторами и их эндогенными антагонистами, такими как антагонисты интерлейкина 1, 10, 13; фактор некроза опухоли. За счет баланса между цитокинами, антагонистами медиаторных рецепторов и антителами в нормальных условиях создаются предпосылки для заживления ран, уничтожения патогенных микроорганизмов, поддержания гомеостаза.
Стадия 3. Генерализация воспалительной реакции. В том случае, если регулирующие системы не способны поддерживать гомеостаз, начинают доминировать деструктивные эффекты цитокинов и других медиаторов, что приводит к нарушению проницаемости и функции эндотелия капилляров, формированию отдаленных очагов системного воспаления, развитию моно- и полиорганной дисфункции.
При травматическом остеомиелите наиболее типичными являются первая и вторая стадии, переход в третью происходил в единичных, наиболее тяжелых случаях.
Общепринятым современным подходом к пери-операционному обезболиванию является комбинация лекарственных препаратов и методов обезболивания различного механизма действия — мультимодальное обезболивание.
Составными частями мультимодального обезболивания при остеомиелите являлись: местные анестетики (спинномозговая анестезия маркаином или проводниковая); опиоидные анестетитки; нестероидные противовоспалительные препараты. Профилактика нейропатического компонента болевого синдрома проводилась коферментами, полипептидами.
Важность бактериологических исследований по определению чувствительности возбудителей травматического остеомиелита к антибиотикам для назначения и коррекции адекватной антибактериальной терапии не вызывает сомнений. Поскольку среди возбудителей травматического остеомиелита определенный процент являются антибиотикорезистентными микробами, мы использовали для антибактериальной терапии ингибиторозащищенные пенициллины и ингибиторозащищенные цефалоспорины.
Коррекцию гиперкатаболического синдрома в раннем послеоперационном периоде мы проводили введением растворов аминокислот и раствора глюкозы.
Эндотелиопротекция состояла в применении пентоксифиллина и гидроэтилкрахмалов. Низкомолекулярные гепарины позволяли улучшить реологические свойства крови без существенного риска повышения кровоточивости. Обязательным мы считали введение коферментов (витамины группы В), антиоксидантов (альфа-липоевая кислота).
Коррекцию вторичного иммунодефицита проводили лавомаксом (индуктор интерферона), детоксикацию и десенсибилизацию — гепасолом, активированным углем, сорбентами, антигистаминными препаратами.
Обеспечение повышенных потребностей минерального обмена осуществляли комплексными препаратами активного кальция и витамина D3.
Предложенные нами принципы при выборе индивидуального объема хирургического вмешательства с учетом классификаций Cierny — Mader и Waldvogel, а также степени поражения костной ткани и выраженности репаративного процесса позволили достичь положительных результатов у 204 (92,4 %) больных с травматическим остеомиелитом. Важной составляющей мы считаем и проведение адекватной, с учетом современных взглядов и выявленных индивидуальных закономерностей консервативной терапии.
Выводы
1. В основу выбора хирургической тактики у больных с травматическим остеомиелитом были положены принципы классификаций Waldvogel и Cierny — Mader, степени поражения костной ткани и выраженности репаративного процесса.
2. Основой комплексной консервативной терапии стало понимание травматического остеомиелита как синдрома системного воспалительного ответа.
3. Использование предложенных подходов позволило достичь положительных результатов у 2004 (92,4 %) больных с травматическим остеомиелитом.

/156.jpg)