Статтю опубліковано на с. 121-131
Порохові (вибухові) гази розглядаються як високотемпературні гази, що утворюються в результаті згоряння порохового заряду в набої стрілецької зброї, артилерійському снаряді, ракеті тощо. Саме вони і є рушієм бойової частини набою (кулі, голівки снаряда, ракети), що надає їм прискорення й швидкості з моменту виходу з каналу ствола чи направляючої ракети і створює умови для ураження цілі стрільби. Вони також утворюються при вибухах боєприпасів, що містять порох [1–7].
Порохові гази — це складна суміш, до складу якої входять оксид вуглецю (окис вуглецю, монооксид вуглецю, чадний газ), діоксид вуглецю (вуглекислий газ), оксиди азоту, азот, водень, метан. Цю суміш можна розділити на групу високотоксичних сполук (окис вуглецю, окисли азоту, вуглекислий газ) і біологічно малоактивні продукти (азот, водень, метан). Крім того, у складі порохових газів у вкрай незначній кількості можуть бути присутні ціаністі сполуки, сірководень (H2S) та діоксид сірки (SO2).
Загальна кількість токсичних газів та їх співвідношення, що утворюється під час стрільби, змінюються залежно від ступеня розкладання вибухових матеріалів і умов, у яких відбувається реакція горіння або детонація пороху. У всіх випадках кількість діоксиду вуглецю (СО2) буде тим більше, чим інтенсивніше йде реакція окислення. Якщо кисню недостатньо, то утворюються такі продукти, як монооксид вуглецю (СО), оксиди азоту (N2O, NO, N2O3, NO2, N2O5). При детонації кількість монооксиду вуглецю в газовій суміші може досягати 30–60 %. При горінні або займанні пороху збільшується кількість оксидів азоту до 20–40 % [6].
У більшості випадків газоподібні продукти розкладання вибухових речовин розсіюються на полі бою за допомогою потоків повітря. Але за певних атмосферних умов або у випадку, коли вітер дме з фронту, в окопах, бліндажах й інших бойових приміщеннях можуть накопичуватися високі концентрації порохових газів. Значною мірою цей фактор має місце при проходженні служби в артилерії. Особлива небезпека створюється при стрільбі із закритих, слабо вентильованих об’єктів. Небезпечні концентрації порохових газів можуть створюватися при скупченні в закритих приміщеннях стріляних гільз, при розривах авіабомб, снарядів, мін у різного роду укриттях і спорудах. При веденні вогню з усіх видів броньованих машин, корабельних казематів, дотів із стріляних гільз та каналів стволів кулеметів або гармат при відкриванні замка накопичуються порохові гази, концентрація яких перевищує допустиму норму в 4–5 разів, що різко погіршує функціональний стан військово–службовців. У результаті цього показники швидкості стрільби знижуються на 40–50 %, а час наведення гармати на ціль збільшується на 20–30 % [1]. Це підвищує вразливість і знижує боєздатність особового складу.
Нами було зроблено огляд літератури за останні десять років, присвяченої воєнно-польовій терапії, військовій токсикології, гігієні праці особового складу військ при обслуговуванні військових об’єктів і техніки, та інших наукових праць, у яких описана інтоксикація пороховими газами.
Узагальнення даних про вплив порохових газів на стан здоров’я особового складу військових формувань і стало основною метою цієї роботи з огляду на періодичну активізацію військових дій на сході України.
У результаті впливу порохових газів на організм військовослужбовців виникає певний симптомокомплекс отруєння пороховими газами, що спостерігається у випадках перебування в атмосфері, яка містить високі концентрації зазначених сполук. Цей патологічний процес має назву «порохова хвороба» [4]. Клінічна картина порохової хвороби дуже варіабельна в силу одночасної дії суміші токсичних речовин або переважання деяких з них.
У патогенезі порохової хвороби варто враховувати особливості дії окремих інгредієнтів, що входять до складу порохових газів. У більшості випадків переважає клініка отруєнь монооксидом вуглецю, рідше окислами азоту й вуглекислим газом. Комбінація зазначених інгредієнтів веде до посилення дії того чи іншого інгредієнта й до дуже складного поєднання симптомів, що нашаровуються один на одного. При цьому токсична дія окремих речовин при їх поєднанні посилюється — спостерігається не тільки ефект сумації, а й потенціювання. Вуглекислий газ, підсилюючи вентиляцію в легенях, сприяє більш швидкому надходженню газів у організм. У високих концентраціях (понад 3 %) вуглекислий газ сам є токсичним продуктом, особливо в сполученні з окисом вуглецю. У свою чергу окис вуглецю підвищує токсичність окислів азоту.
Відомі такі форми отруєння пороховими газами [7]:
1. Типова («сп’яніння від пороху»).
2. За типом інтоксикації монооксидом вуглецю.
3. За типом інтоксикації оксидами азоту.
4. Блискавична.
5. Атипові, або змішані, форми.
Типова форма порохової хвороби характеризується в основному ураженням діоксидом вуглецю. СО2 має більшу щільність (1,52), ніж СО (0,97), тому має здатність до накопичення у западинах місцевості або приміщеннях, що погано вентилюються. У відносно малих концентраціях (3–6 %) він збуджує дихальний центр, приводячи до глибокого й частого дихання, що сприяє збільшенню абсорбції інших токсичних речовин, що входять до складу вибухових газів. При більш високих концентраціях (8 % і вище) діоксид вуглецю подразнює слизові оболонки очей і дихальних шляхів, викликаючи сльозотечу й кашель.
Двоокис вуглецю в концентраціях до 25 % у суміші з чистим повітрям збуджує дихальний центр і обумовлює посилену вентиляцію легень, що призводить до підвищеного надходження в організм токсичних газів. У більш високих концентраціях двоокис вуглецю має пряму токсичну дію.
/123.jpg)
Типова форма порохової хвороби характеризується ураженням центральної нервової системи й фазністю патологічного процесу. Спочатку відзначається стадія збудження, що характеризується активацією моторної діяльності (психомоторне збудження), багатослівністю, шумом у вухах, запамороченням, відчуттям тепла в грудях, головним болем. Постраждалі багато говорять, жестикулюють. Знижуються точність сприйняття й розумова працездатність. Нерідко такі хворі роблять немотивовані вчинки. Розвивається стан, що нагадує алкогольне сп’яніння. Поступово збудження й ейфорія змінюються депресією. Наростають м’язова слабкість, сонливість, дихання стає поверхневим, знижується рефлекторна збудливість. Іноді втрачається свідомість або настає глибокий важкий сон, сповнений жахливих сновидінь, що триває декілька годин. Після пробудження відзначаються зниження психічної діяльності (загальмоване мислення, ослаблення пам’яті) і фізична слабкість [7].
Гіперкапнія, що виникає при вдиханні вуглекислого газу, збільшує стан гіпоксії у вигляді утрудненої дисоціації оксигемоглобіну й зниження його синтезу в легенях; призводить до росту периферичного опору й реологічних розладів кровообігу; веде до погіршення газообміну в легенях і зниження легеневої вентиляції. Поряд з цим респіраторний ацидоз є причиною паралітичного розширення судин головного мозку і порушень мозкового кровообігу, зниження сили серцевих скорочень, порушень функції нирок.
При типовій інтоксикації характерним є загальний вигляд постраждалого. Обличчя одутле, червоне. Спостерігається ін’єкція судин склер. Об’єктивно при цьому відзначається гіперемія шкірних покривів, гіпергідроз, підвищення температури тіла. Нерідко спостерігаються нудота й блювання. Серцебиття прискорюється. Артеріальний тиск (АТ) спочатку підвищується, потім знижується. По мірі розвитку інтоксикації та зі зростанням її тяжкості наростає ацидоз. Надалі всі перераховані вище явища посилюються, шкіра набуває синюшно-багряного кольору, пригнічуються рефлекси, розвивається ціаноз, глибока гіпотонія. Наростає задишка, що згодом переходить у патологічне дихання (типу Чейна — Стокса).
У тяжких випадках розвиваються кома й судоми. У вкрай тяжких випадках настає смерть від центрального паралічу дихання.
Залежно від концентрації порохових газів, співвідношення їх компонентів та інших факторів спостерігаються відхилення від типового перебігу.
Жодна війна не проходила без участі монооксиду вуглецю. Окис вуглецю (СО) — газ без кольору й запаху. Горить синюватим полум’ям. Погано розчиняється у воді й плазмі крові.
СО (чадний газ) відносять до отруйних речовин загальнотоксичної дії, проте як самостійна отрута він ніколи не використовувався. Спроби застосування СО як отруйної речовини не мали успіху через малу щільність газу.
Видимі симптоми інтоксикації при експозиції протягом 1 години виникають уже при концентрації 1–2 мг/л. Концентрація 4–5 мг/л при даній експозиції є смертельною. Гранично допустима концентрація — 30 мг/м3.
Карбону (ІІ) оксид надходить в організм і виділяється з нього в незміненому вигляді через органи дихання.
Він погано адсорбується активованим вугіллям та пористими поверхнями, що унеможливлює використання загальновійськового протигаза для захисту. Відсутність подразнювальної дії, кольору та запаху ускладнює своєчасну діагностику отруєнь. В організм потрапляє тільки через органи дихання і, легко долаючи аерогематичний бар’єр, швидко надходить у кров. Токсичність СО визначається як його концентрацією, так і експозицією.
Гранично допустима концентрація СО в повітрі зони становить 20 мг/м3. Токсичність монооксиду вуглецю підвищується в умовах зниженого парціального тиску кисню, підвищеної температури навколишнього середовища, фізичному навантаженні (через посилене зовнішнє дихання й інтенсифікацію легеневого кровообігу).
Патогенез. За своєю хімічною природою є відновником, а тому добре вступає в реакцію з двовалентним залізом гемоглобіну (Hb), міоглобіну, цитохромів тощо, чим і пояснюється механізм токсичної дії отрути:
1. CO, зв’язуючись із Hb, утворює карбоксигемоглобін (HbCO), який не в змозі транспортувати кисень, що є причиною формування гемічної гіпоксії й супроводжується порушенням «гем-гем» взаємодії. Результатом є уповільнення асоціації та дисоціації О2 (ефект Холдена).
2. При взаємодії з залізом міоглобіну утворюється карбоксиміоглобін, у результаті порушується постачання кисню до працюючих м’язів, його депонування, чим пояснюється м’язова слабкість.
3. В умовах гіпоксії тканин цитохромоксидаза починає зв’язувати СО, що призводить до інактивації ферменту й формування тканинної гіпоксії [3].
В основі дії СО на організм людини лежить утворення карбоксигемоглобіну (НbСО). Тому чадний газ відносять до групи кров’яних отрут, що викликають патологічні зміни пігментів крові. Проникаючи в кров через легеневу мембрану, СО легко з’єднується із залізом гемоглобіну, утворюючи карбоксигемоглобін. Цей процес здійснюється за рахунок того, що чадний газ має майже в 300 разів більшу спорідненість з гемоглобіном, ніж кисень. Відбуваються процеси конкурентного зв’язування СО з гемоглобіном і активне витіснення з нього кисню згідно з реакцією: НbО2 + СО = НbСО + О2.
Реакція йде й у зворотному напрямку, але карбоксигемоглобін є міцною сполукою, і дисоціація його відбувається значно повільніше, ніж оксигемоглобіну (НbО2). Має місце порушення процесу оксигенації гемоглобіну, що зумовлює розвиток гемічної гіпоксії. Патологічний процес поглиблюється тим, що дисоціація оксигемоглобіну при наявності в крові карбоксигемоглобіну сповільнюється.
Гіпоксемічний синдром при інтоксикації, викликаній СО, супроводжується зменшенням вмісту кисню в артеріальній крові, артеріовенозної різниці та коефіцієнта утилізації кисню тканинами, а також гіпокапнією.
Тривала гіпоксемія є провідним фактором у механізмі розвитку уражень нервової системи при інтоксикаціях, викликаних СО. Має значення також безпосередня дія чадного газу на ферментні системи нервової тканини, що беруть участь в окислювально-відновних процесах. Є дані, що свідчать про вплив СО на біохімічні системи, які містять залізо: міоглобін, пероксидазу, каталазу, цитохромоксидазу, цитохром С, цитохром Р-450.
Механізм утворення карбоксигемоглобіну під час розвитку порохової хвороби зрозумілий. Згоряючи, порох виділяє значну кількість оксиду вуглецю. Останній зв’язується з гемоглобіном крові. Його також знаходять у ділянці вхідних і вихідних отворів кульових та осколкових поранень із забарвленням уражених тканин у яскраво-червоний колір.
Патологоанатомічна картина. При гострій інтоксикації, викликаній СО, спостерігаються повнокров’я органів, стази, крововиливи, тромбози. Мають місце дистрофічні зміни й некрози в багатьох органах і системах (шкіра, м’язи, головний мозок).
Клінічна картина. У випадку розвитку порохової хвороби має місце клініка розвитку гострої інтоксикації СО. Швидкість розвитку й тяжкість перебігу інтоксикації значною мірою залежать від концентрації в повітрі й тривалості впливу СО на організм, вмісту кисню в навколишньому повітрі, стану кровообігу й дифузійної здатності легень.
Токсикологи виділяють два варіанти перебігу гострих інтоксикацій СО: уповільнений, з типовою та ейфорійною клінічними формами, та блискавичний (при короткочасному вдиханні СО в дуже великих концентраціях), з апоплектичною та синкопальною формами.
Гостра інтоксикація (уповільнена, типова форма) характеризується змінами зі сторони крові, нервової, дихальної та серцево-судинної систем, трофічними ураженнями шкіри. Розрізняють легку, середню й тяжку гостру інтоксикацію, викликану чадним газом.
При легкому ступені гострої інтоксикації спостерігаються загальна слабкість, біль у ділянці скронь і чола, запаморочення, відчуття важкості в голові й оглушення, шум у вухах, іноді нудота й блювання, сонливість. Характерне своєрідне рожеве забарвлення шкіри та слизових оболонок. Реєструється незначна тахікардія. Рівень НbСО в крові збільшується до 20–30 % (у нормі до 5 %).
При гострій інтоксикації середньої тяжкості хворого турбують сильний головний біль, запаморочення, нудота, блювання, виражена задишка, серцебиття. Надалі спостерігається нетривала втрата свідомості, з’являються мимовільні рухові розлади, судоми. Шкіра й видимі слизові оболонки мають малиново-червоний відтінок. Уміст НbСО у крові досягає 35–40 %.
Тяжкий ступінь характеризується раптовою тривалою втратою свідомості, появою генералізованих тонічних і клонічних судом, фібрилярними посмикуваннями окремих груп м’язів. Можливі мимовільні сечовипускання й дефекація. Дихання поверхневе, прискорене, виражена тахікардія, дифузні ураження серцевого м’яза, артеріальний тиск різко падає. Можливий набряк легень, порушення коронарного кровообігу аж до інфаркту міокарда. Спостерігаються трофічні ураження шкіри у вигляді набряку, еритеми, пухирів, наповнених транссудатом, ущільнення м’язів, що зумовлено місцевим розладом мікроциркуляції внаслідок стиснення відповідних ділянок тіла. У крові рівень НbСО становить 50 % і вище. Підвищується в’язкість крові й сповільнюється швидкість осідання еритроцитів (ШОЕ) унаслідок збільшення кількості еритроцитів і вмісту гемоглобіну. У перші години перебігу інтоксикації спостерігається нейтрофільний лейкоцитоз зі зсувом формули вліво, збільшення кількості негемоглобінового заліза в плазмі крові.
Ейфорійна форма, будучи різновидом тяжкого отруєння, характеризується розвитком мовленнєвого та рухового збудження з подальшою втратою свідомості. Уражені непритомніють, падають, а потім, після короткочасних судом або відразу, настає зупинка дихання. При синкопальній формі первинно розвивається тяжкий колапс, через що шкірні покриви отруєного забарвлюються в сіро-попелястий колір. Смерть настає внаслідок зупинки дихання й первинного токсичного колапсу, обумовлених паралічем дихального (апоплектична форма) та судинорухового центрів (синкопальна форма).
Вплив нітрогазів на організм виражається переважно ураженням органів дихання і проявляється у вигляді токсичного трахеобронхіту, бронхіоліту, токсичного набряку легень. Одночасно можуть мати місце й зміни в системі крові (метгемоглобінемія) [10, 11, 13, 15–17].
Патогенез. Механізм дії полягає у здатності активувати вільнорадикальні процеси в клітинах, що формують аерогематичний бар’єр. Патологічний процес додатково включає окислення мітохондріального цитохрому С, що викликає порушення транспорту електронних пар і, як наслідок, апоптоз. Наукові праці також описують взаємодію нітрогену діоксиду з водою з утворенням нітритної та нітратної кислот, які прямо руйнують структурні та функціональні клітини легень, а тому є ще більш токсичними [10, 11, 13, 15, 17]. У тяжких випадках або за відсутності лікування розвивається впродовж декількох діб або тижнів продуктивне запалення — гострий токсичний бронхіоліт [16].
У цілому утворення метгемоглобіну для нітрогазів не характерне. Його походження можна пояснити складним ланцюгом хімічних реакцій у процесі згоряння пороху й залишковими домішками вибухових речовин, які не вступили в реакцію горіння, у складі димів або аерозолів, що утворюються. При згорянні пороху утворюється азот, що в повітрі окисляється в окис азоту з переходом останнього в двоокис і азотну кислоту. Шляхом запуску рефлекторних реакцій вони викликають токсико-хімічні ураження органів дихання, але в кров не надходять. Наявність азотистих сполук лише допускає їх вплив на гемоглобін крові й утворення метгемоглобіну. Скоріше за все, причиною розвитку метгемоглобінемії і є ті залишкові домішки вибухових речовин, що містяться в порохових газах. Лише при контакті з дуже високими концентраціями NO2 може розвинутись метгемоглобінемія.
Нітрогази є хімічними речовинами з вираженою подразнюючою дією на органи дихання. Азоту оксиди — гази жовто-бурого кольору. Їх називають також отрутами задушливої дії, оскільки їх вплив супроводжується порушенням легеневого газообміну та кисневою недостатністю [5].
Найбільше токсикологічне значення має NO2, меншою мірою — NO, оскільки останній характеризується оборотною формою інтоксикації з виникненням судинорозширювальної дії, що зникає після припинення контакту з газом. Гранично допустима концентрація нітрогазів у перерахунку на NO2 — 5 мг/м3.
За фізичними властивостями NO2 — газ червоно-бурого кольору, що має різкий, неприємний запах у великих концентраціях, але у низьких може бути безбарвним та не мати запаху.
Усі нітрогази потрапляють в організм інгаляційним шляхом, викликають ураження органів дихання [2]. Оксиди азоту погано розчиняються у воді, тому вражають в основному глибокі відділи органів дихання. Клінічні ознаки впливу цих речовин виникають, як правило, після латентного періоду різної тривалості.
При контакті з тканинами речовини подразнюючої дії викликають запальну реакцію, у тяжких випадках — порушення структури тканин і їх некроз.
Залежно від проявів виділяють три ступені тяжкості гострих інтоксикацій — легкий, середньої тяжкості й тяжкий. Легкі випадки характеризуються ураженням верхніх дихальних шляхів, трахеї й великих бронхів. Інтоксикація середньої тяжкості відповідає клінічній картині гострого токсичного бронхіту, коли до процесу залучаються великі бронхи, бронхи середнього й частково дрібного калібру.
Тяжкі форми інтоксикації супроводжуються картиною дифузного токсичного бронхіоліту або токсичного набряку легень.
Перші симптоми отруєння варіюють від легких (кашель, хрипи, головний біль, задишка) до тяжких (ядуха, важкість, біль у грудній клітці, кровохаркання). Вони можуть з’явитись відразу або через 3–30 годин після контакту з розвитком бронхоспазму або набряку легень.
Гострий токсичний ларинготрахеїт буває:
— легкого ступеня — гіперемія й крововиливи в слизову оболонку гортані та трахеї;
— середнього ступеня — набряк слизової оболонки гортані й трахеї, охриплість або тимчасова втрата голосу;
— тяжкого ступеня — виразки на слизовій оболонці гортані й трахеї, некротичні процеси, асфіксія та смерть.
Гострий токсичний бронхіт буває:
— легкого ступеня — характеризується дертям у горлі, болючим кашлем, стисненням і тяжкістю у грудях, утрудненням дихання. Виникають сльозотеча й світлофобія. При об’єктивному обстеженні коробковий відтінок перкуторного звуку над грудною кліткою, в легенях жорстке дихання, сухі хрипи. Тривалість процесу — 3–7 днів без ускладнень;
— середнього ступеня — у цьому випадку виникає ринорея, сльозотеча, утруднення дихання через ніс, інтенсивний біль у грудях, нападоподібний кашель з виділенням харкотиння слизуватого характеру, задишка. Об’єктивно — ціаноз, явища невираженої емфіземи легень, при аускультації в легенях сухі хрипи й незначна кількість вологих. Відмічається тахікардія, субфебрильна температура тіла. У крові нейтрофільний лейкоцитоз, підвищення ШОЕ. Процес триває 7–10 днів, можливі ускладнення;
— тяжкого ступеня — виражені клінічні прояви, особливо виражена задишка у стані спокою. Об’єктивно — ціаноз, явища емфіземи легень, при аускультації в легенях велика кількість сухих і вологих хрипів над всією поверхнею. Процес триває 2–6 тиж. Можливе одужання або розвиток ускладнень у вигляді пневмосклерозу або ХБ.
Гострий токсичний бронхіоліт буває:
— легкого ступеня — характеризується кашлем з виділенням невеликої кількості харкотиння, помірною задишкою. Розвиваються явища емфіземи. При аускультації в легенях незначна кількість сухих та вологих хрипів. Відмічається субфебрильна температура тіла. У крові нейтрофільний лейкоцитоз, підвищення ШОЕ. Процес триває від 1–2 діб до 2–3 тиж., в основному закінчується одужанням. З прогресуванням захворювання відмічається погіршення стану;
— середнього й тяжкого ступеня — виражені клінічні прояви, особливо виражена задишка в стані спокою, нестерпний кашель з відходженням великої кількості харкотиння, іноді з домішками крові, біль у грудній клітці та головний біль, втрата апетиту, загальна слабкість. Частота дихання — 30–40/хв, температура тіла — 38–39 °С. Об’єктивно: виражений ціаноз, явища емфіземи легень, при перкусії — коробковий відтінок перкуторного звуку, при аускультації в легенях велика кількість вологих дрібнопухирцевих і середньопухирцевих хрипів над всією поверхнею. Відмічається тахікардія, ослаблення серцевих тонів, зниження АТ. У крові поліцитемія зі збільшенням кількості гемоглобіну й еритроцитів, нейтрофільний лейкоцитоз із зсувом формули вліво, підвищення ШОЕ до 50 мм/год. Збільшена болюча печінка. У сечі протеїнурія, циліндрурія. Рентгенологічно відмічається зливання дрібносітчастих утворень. Корені легень розширені, нечіткі. Процес триває 2–3 міс., можливе одужання або поява ускладнень.
Токсичний набряк легень — патологічний процес, що розвивається внаслідок інгаляційного надходження й переважного впливу на легеневу тканину токсичних речовин подразнюючої дії з розвитком масивного пропотівання багатої на білок рідини в інтерстиціальну тканину й альвеоли.
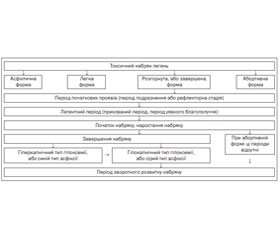
Патогенез розвитку токсичного набряку легень досить складний і зумовлений низкою складових, що наведено на рис. 1.
Клінічна картина токсичного набряку легень досить варіабельна — від незначних проявів до смертельних наслідків.
Розрізняють декілька форм токсичного набряку легень (рис. 2):
1. Асфіктична форма виникає при впливі на організм високих концентрацій токсичних речовин. Внаслідок цього впливу виникає рефлекторний спазм м’язів гортані та голосових зв’язок, що призводить до звуження голосової щілини. Клінічна картина характеризується значно утрудненим вдихом, що супроводжується шумом і свистом (стридорозне дихання), прогресуючим ціанозом шкіри. Можлива миттєва смерть внаслідок асфіксії й зупинки дихання. За певних умов асфіксія може виникати внаслідок дуже швидкого розвитку токсичного набряку легень.
Саме ця форма й дала групі токсичних речовин подразнюючої дії дещо умовну назву «задушливі».
2. Легка форма токсичного набряку легень часто не діагностується. Це так званий німий набряк, який виявляють лише під час рентгенологічного дослідження, при цьому клінічні прояви набряку легень практично відсутні.
3. Розгорнута, або завершена, форма токсичного набряку легень. У її розвитку виділяють п’ять послідовних стадій (періодів):
А. Початкових проявів (період подразнення, або рефлекторна стадія). При безпосередньому контакті з токсичною речовиною виникають явища подразнення слизової оболонки дихальних шляхів і очей.
Клінічна симптоматика характеризується сухим кашлем, задишкою, відчуттям дертя в горлі, болем у грудній клітці. Виникає ринорея, сльозотеча. Зі зменшенням розчинності токсичних речовин зменшуються й прояви клінічної симптоматики цього періоду. Тривалість періоду — 15–20 хв.
Б. Латентний період (прихований період, період уявного благополуччя). Характеризується розвитком набряку інтерстиціальної тканини легень.
Клінічні прояви практично відсутні: лабільність пульсу, легкі задишка та ціаноз, помірні прояви емфіземи легень. Тривалість періоду в середньому становить 3–12 год. Зі збільшенням розчинності отруйної речовини його тривалість зменшується. З урахуванням цього фактора вона може становити від 30 хв до 24–36 год. При рентгенологічному обстеженні органів грудної клітки спостерігають посилення й розмитість судинного рисунка.
В. Початок набряку, наростання набряку. У цей період відбувається перехід рідини з інтерстиціальної тканини в просвіт альвеол.
Клінічно спостерігається кашель з виділенням серозно-слизистого харкотиння, наростаючий ціаноз, задишка, відчуття стиснення в грудях. Прослуховується коробковий відтінок перкуторного звуку й обмеження рухливості краю легень, при аускультації — дрібнопухирцеві вологі хрипи, крепітація з тенденцією до наростання.
При рентгенологічному дослідженні виявляють нечіткий розмитий легеневий рисунок, стовщення міжчасткової плеври. Корені легень розширені, мають нечіткі контури, з’являються дисеміновані дрібноплямисті, нечітко окреслені вогнищеві тіні в нижніх і середніх відділах легень.
З боку периферичної крові наявне її згущення з підвищенням в’язкості, збільшення ШОЕ, нейтрофільний лейкоцитоз із зсувом формули вліво, лімфопенія.
Г. Завершення набряку. Відбувається заповнення рідиною альвеол і великих бронхів. Перехід процесу в завершений набряк легень часто відбувається дуже швидко й має прогресуючий перебіг.
При рентгенологічному дослідженні в цьому періоді визначаються численні дрібні плямисті тіні в нижніх та середніх відділах легень, які зумовлені скупченням рідини в альвеолах. З часом тіні поступово збільшуються в розмірах за рахунок злиття окремих фокусів з формуванням великих плямистих утворень з нечіткими контурами, що нагадують хмарне небо або лапатий сніг, який тане. Затемнення чергуються з ділянками просвітлення, зумовленими вогнищами бульозної емфіземи. Корені легень розширені, з нечіткими контурами.
У цьому періоді розрізняють дві фази розвитку патологічного процесу: гіперкапнічний тип гіпоксемії, або синій тип асфіксії, та гіпокапнічний тип гіпоксемії, або сірий тип асфіксії.
Гіперкапнічний тип гіпоксемії, або синій тип асфіксії. Клінічно наростає задишка (частота дихання 50–60/хв), посилюється кашель, що супроводжується виділенням кров’янистого пінистого харкотиння, з’являється клекотливе дихання. Виражений ціаноз шкіри та слизових оболонок внаслідок надлишку відновленого гемоглобіну, гіпертермія. Над усією поверхнею легень вислуховують велику кількість різнокаліберних вологих хрипів. Характерна тахікардія, АТ з тенденцією до підвищення.
При дослідженні крові відмічається еритроцитоз, лейкоцитоз, гіперкоагуляція, підвищення вмісту гемоглобіну, зниження ШОЕ.
Відмічається дефіцит насичення артеріальної крові киснем при одночасному збільшенні вмісту вуглекислоти. Вміст вуглекислоти в артеріальній крові досягає 80–85 % (при нормі 45–60 %). Виникає компенсований газовий ацидоз.
Синя асфіксія може перейти в сіру.
Гіпокапнічний тип гіпоксемії, або сірий тип асфіксії. Нерідко ця фаза розвитку набряку змінює фазу синьої асфіксії, однак іноді сіра асфіксія виникає відразу після третього періоду, минаючи фазу синьої асфіксії.
Хворий інертний, шкіра й видимі слизові оболонки попелясто-сірого відтінку. Обличчя вкрите холодним потом, риси загострені, дихання переривчасте. Кінцівки холодні на дотик. Відмічається частий, малого наповнення пульс, падіння АТ. Можливий розвиток колапсу.
Газовий склад крові характеризується зниженими вмістом кисню та вуглекислого газу.
Якщо цей стан не закінчується летально, то змінюється п’ятим періодом.
Ґ. Період зворотного розвитку набряку. Починається виділення та резорбція рідини з альвеол. Токсичний набряк легень, включаючи всі стадії, у середньому становить 4–8 год, однак в окремих випадках може продовжуватися до 24–36 год. Поступово зменшується кількість хрипів, припиняється кашель, зникає ціаноз. Зворотний розвиток характерний і для рентгенологічних змін, нормалізуються гематологічні показники. Повне одужання спостерігається протягом 4–6 діб. Іноді зворотний розвиток може бути блискавичним. Швидко зникають прояви набряку, потерпілий відчуває себе здоровим.
4. Абортивна форма токсичного набряку легень має чотири періоди розвитку, з виключенням періоду завершеного набряку.
Прогноз при токсичному набряку легень залежить від ступеня тяжкості отруєння та загального стану організму. Випадки легкого ступеня тяжкості завершуються повним одужанням хворого без залишкових явищ. При інтоксикації середнього та тяжкого ступенів прогноз щодо повного одужання сумнівний. Тяжкі форми набряку легень можуть призвести до смерті хворого через 24–48 год після впливу отруйних речовин подразнюючої дії. У 85 % випадків після перенесеного набряку легень розвиваються хронічні захворювання органів дихання.
Одужання хворих після перенесеного токсичного набряку легень може затягуватися через приєднання ускладнень (рис. 3):
1. Пневмонія. У ряді випадків, зазвичай на 3–5-й день захворювання, у період стихання клінічних проявів набряку загальний стан різко погіршується. Підвищується температура тіла до 38–39 °С, посилюється кашель з виділенням харкотиння слизисто-гнійного характеру. У легенях з’являються вологі хрипи. Зі сторони загального аналізу крові відмічається лейкоцитоз, підвищення ШОЕ. При проведенні рентгенографії виявляють дрібні інфільтративні фокуси за типом вогнищевої пневмонії. Пневмонія, що виникла після токсичного набряку легень, має тяжкий перебіг і може бути причиною смерті пацієнта на 8-му — 9-ту добу захворювання.
2. Вторинний набряк легень. Виникає в кінці другого — у середині третього тижня захворювання внаслідок гострої серцевої лівошлуночкової недостатності.
3. Пневмосклероз. У віддалений термін в осіб, які перенесли токсичний набряк легень, можливий розвиток дифузного й вогнищевого пневмосклерозу.
4. Токсична енцефалопатія з різними клінічними проявами: дратівливість, відчуття тривоги, депресивно-іпохондричні реакції, оглушеність, сонливість, адинамія, зниження пам’яті та уваги.
5. Токсичний гепатит. Характеризується гепатомегалією, змінами функціональних печінкових проб.
При високих концентраціях порохових газів смерть може наступити миттєво. Це так звана блискавична форма отруєння. Смерть настає від центрального паралічу дихання.
Атипові, або змішані, форми характеризуються поєднанням симптоматики, що викладена вище і залежить від переважання певних конкретних компонентів у складі газової суміші.
Діагноз порохової хвороби підтверджується даними про перебування потерпілого в зоні загазованості і відповідною клінічною картиною захворювання.
Для діагностики отруєння вибуховими газами істотну допомогу надає дослідження крові на карбоксигемоглобін і метгемоглобін.
Діагностика токсичного набряку легень ґрунтується на наявності певної періодичності в розвитку токсичного набряку легень з типовою клінічною картиною та на динаміці рентгенологічної картини.
Додатково проводять комп’ютерну томографію грудної порожнини, спірометрію, визначають газовий склад крові.
Лікування. Перша допомога й лікування при отруєнні пороховими газами проводяться відповідно до клінічних проявів отруєння.
При наданні першої медичної допомоги потерпілого необхідно терміново вивести із загазованої атмосфери, що забезпечить припинення контакту з отруйними речовинами.
Долікарська допомога полягає в основному в інгаляції кисню та введенні засобів, що підтримують серцеву діяльність.
Перша лікарська, кваліфікована, спеціалізована медична допомога й лікування спрямовані на відновлення життєво важливих функцій організму.
Якщо в клінічній картині інтоксикації є симптоми, що вказують на вплив нітрогазів та інших нітросполук, особливо при метгемоглобіноутворенні, то застосовують як специфічний антидот метиленовий (толуїдиновий) синій.
Антидоту проти оксидів азоту немає, тому лікування включає в себе підтримання функцій дихальної та серцево-судинної систем. Проводяться всі заходи, спрямовані на боротьбу з набряком легень і серцево-судинною недостатністю. Застосовують спазмолітики, кортикостероїди у великих дозах у комбінаціях з β2-агоністами, метилксантинами та антибіотиками. При розвитку токсичного набряку легень призначають кисень з піногасниками (спирт, антифомсилан).
Специфічними антидотами при отруєнні монооксидом вуглецю є цитохром С, ферковен і ацизол. Останній є сполукою цинку, що при дії на гемоглобін зменшує його спорідненість до СО (константа Хіла процесу взаємодії зменшується з 2,3 до 1,8). Препарат рекомендують застосовувати в найбільш ранні строки після впливу монооксиду вуглецю.
Найбільш ефективним методом лікування є гіпербарична оксигенація (ГБО), яку можна віднести до патогенетичної терапії [8, 14]. Ряд не рандомізованих і не сліпих досліджень підтверджують, що використання ГБО запобігає розвитку неврологічних ускладнень. Проте рандомізовані не мають таких результатів, тому потрібні додаткові дослідження, щоб краще встановити роль ГБО у лікуванні [8]. Наразі проводиться ряд сучасних досліджень, які також підтверджують ефективність ГБО при отруєнні монооксидом вуглецю зі зменшенням ризику неврологічних ускладнень [9, 12, 18, 19]. ГБО також призводить до підвищеної редукції метгемоглобіну та швидкої реоксигенації тканин завдяки розчиненому в плазмі кисню незалежно від ступеня метгемоглобінемії [14].
Симптоматичне лікування направлене на усунення проявів захворювання (заспокійливі, барбітурати, серцево-судинні засоби). Вводиться кофеїн, вітаміни С і групи В. Доцільно вводити внутрішньовенно краплинним методом суміш, що містить 500 мл 5% розчину глюкози, 20 мл 5% розчину аскорбінової кислоти і 50 мл 2% розчину новокаїну.
Найбільш важким є лікування осіб з токсичним набряком легень, воно полягає у використанні загальних та диференційованих підходів залежно від фази асфіксії в період завершення набряку згідно з даними клінічної картини:
1. Заміна забрудненого одягу, обробка шкіри спочатку водою, потім милом (при утворенні кислот) або 5% розчином оцтової, лимонної кислоти (при утворенні лугів), промивання очей антисептичними або знеболюючи краплями. Інгаляції, полоскання ротової порожнини та промивання порожнини носа 2% розчином натрію гідрокарбонату (при утворенні кислот).
2. При ураженні гортані необхідний режим мовчання, інгаляції атропіну. У випадку розвитку тяжкого ларингоспазму необхідно терміново виконати трахеотомію.
3. Особи, які контактували з пороховими газами у високій концентрації, підлягають госпіталізації до стаціонару на добу, незважаючи на задовільне загальне самопочуття на момент огляду. Враховуючи етапність розвитку токсичного набряку легень, слід мати на увазі, що патологічний процес має латентний, прихований період (період уявного благополуччя), після закінчення якого розвивається токсичний набряк легень.
4. Заходи, направлені на зниження проникності судин.
5. Відволікаючі рефлекторні засоби.
6. Оксигенотерапія проводиться для усунення кисневої недостатності. Залежно від фази гіпоксемії використовують різні підходи.
На етапі синьої гіпоксемії застосовують інгаляції кисню або киснево-повітряної суміші (вміст кисню 50–60 %) у зволоженому та підігрітому стані в поєднанні з речовинами, що переводять піну в рідину та сприяють покращенню вентиляції в легенях.
При сірій асфіксії проводиться інгаляція суміші 60 % кисню і 5 % вуглекислоти з повітрям або карбогену, що містить 95 % кисню і 5 % вуглекислоти. Дана процедура проводиться для насичення крові в першу чергу вуглекислотою, оскільки дихальний центр людини реагує на вміст саме вуглекислоти в крові. Якщо в даному випадку почати з вдихання кисню, різко відносно кисню падає вміст вуглекислоти в крові, що призводить до рефлекторної зупинки дихання. Після 5–10 хв інгаляції суміші з вуглекислотою переходять на інгаляцію кисню або киснево-повітряної суміші.
7. Дегідратація шляхом застосування діуретиків.
8. Призначення еуфіліну як препарату, що позитивно впливає на різні ланки патогенезу виникнення токсичного набряку легень. Еуфілін має бронходилатаційну та сечогінну дію, покращує мозковий та коронарний кровообіг, знижує тиск у системі легеневої артерії.
9. Засоби, що стимулюють діяльність серцево-судинної системи.
10. З метою розвантаження малого кола кровообігу застосовують гангліоблокатори та нітрати.
11. Депонування крові шляхом накладання джгутів на нижні кінцівки або кровопускання в об’ємі 250–350 мл. При сірій асфіксії кровопускання протипоказане.
12. Корекція кислотно-лужного балансу.
13. Для стабілізації гемодинамічних розладів (тахікардія, гостра лівошлуночкова недостатність) показане введення серцевих глікозидів.
14. У разі зупинки дихання необхідне введення дихальних аналептиків.
15. Після виведення хворого зі стану набряку можливе профілактичне призначення антибіотиків і сульфаніламідів для запобігання розвитку інфекційних ускладнень.
При легкому й середньому ступені тяжкості інтоксикації пороховими газами, як правило, спостерігається повне одужання, тому за відсутності залишкових явищ і ускладнень боєздатність особового складу повністю відновлюється. Військовослужбовці можуть повернутися до служби.
Особи, які перенесли інтоксикацію середнього й тяжкого ступеня, можуть повернутися до служби лише у випадку повного одужання.
В осіб, які перенесли інтоксикацію тяжкого ступеня, нерідко у віддаленому періоді зберігаються залишкові явища ураження центральної нервової системи, у клінічній картині яких спостерігаються рухове занепокоєння, психічні розлади, ретроградна амнезія, фобії, галюцинації, марення, маніакальний стан, синдром паркінсонізму. У таких випадках і при інших виражених залишкових явищах інтоксикації військовослужбовці не можуть продовжувати службу.
Після отруєння пороховими газами тривалий час можуть спостерігатися залишкові явища отруєння у вигляді затяжного астенічного стану. Тому такі хворі мають потребу в більш тривалому терміні госпіталізації й спостереженні після виписки із стаціонару [19].
Профілактика. Порохова хвороба передбачає застосування спеціальних технічних засобів, що забезпечують швидке видалення з приміщень порохових газів: приточно-витяжної вентиляції, періодичного провітрювання приміщень, використання особовим складом при роботі в приміщеннях, що містять порохові гази, ізолюючих протигазів або протигазів з гопкалітовими патронами.
Будучи сполукою ненасиченою, СО має виражену редукуючу властивість. Його окислювання енергійніше відбувається в присутності каталізаторів. Найбільш активним каталізатором є гопкаліт (суміш, що складається з 60 частин марганцю, 40 — окису міді, слідів кобальту і срібла). Останній використовується у вигляді гопкалітового патрона як насадки до протигаза й служить для захисту від ураження окисом вуглецю.

/123.jpg)
/126.jpg)
/127.jpg)
/128.jpg)