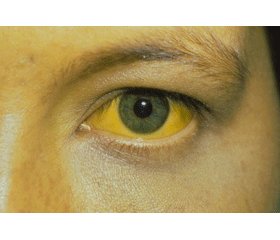
Клінічні прояви синдрому Жильбера (CЖ) можливі як при гомозиготному статусі по UGT1А1, так і при гетерозиготному статусі по UGT1А1. У осіб із гетерозиготним статусом переважає латентний варіант перебігу захворювання. У до 30 % гомозиготних осіб за дефектним геном СЖ хвороба перебігає безсимптомно [1]. У інших вона проявляється жовтяницею, ступінь якої буває різним. Звертає на себе увагу те, що загальний стан таких хворих практично не порушується. Недаремно за старих часів лікарі говорили про таких хворих, що вони «більше жовтяничні, ніж хворі». Незважаючи на жовтяницю, більшість хворих почувають себе здоровими.
На підставі аналізу клінічних проявів І.С. Шулятьєвим у 2005 році була запропонована класифікація СЖ за варіантами перебігу: диспептичний, астеновегетативний, жовтяничний, латентний [2].
При диспептичному варіанті хворі скаржаться на біль у правому підребер’ї, епігастральній ділянці, нудоту, печію, порушення апетиту, тяжкість у животі після їжі, хронічний запор, діарею. Непрямий білірубін помірно підвищений, однак жовтяниця не виражена.
Астеновегетативний варіант характеризується нездужанням, головним болем, погіршенням настрою, зниженням концентрації уваги, швидкою втомлюваністю, слабкістю, пітливістю, безсонням, неприємними відчуттями в ділянці серця. Незважаючи на те, що рівень білірубіну підвищений, астеновегетативні скарги виходять на перший план.
При жовтяничному варіанті, окрім жовтяниці, жодних інших скарг немає. Жовтяниця проявляється іктеричністю склер, слизових оболонок, шкіри. Колір сечі найчастіше не змінений, калові маси забарвлені [3, 4]. Перший епізод жовтяниці й інші симптоми захворювання з’являються нерідко після голодування, перевтоми, надмірного фізичного навантаження, лихоманки, гострої респіраторної вірусної інфекції, гострого апендициту, перенесення гострого вірусного гепатиту [5, 6, 36].
За результатами дослідження [7], у групі хворих із вмістом білірубіну менше 40 мкмоль/л більше ніж у половині випадків мав місце диспептичний варіант перебігу захворювання, майже у чверті пацієнтів — безсимптомний, у 11,4 % — жовтяничний, у 5,6 % — астеновегетативний. У групі хворих на СЖ виявлена більш висока поширеність есенціального тремору, ніж у популяції [8].
Характерним є те, що в дівчаток захворювання проявлялося практично з однаковою частотою у всіх вікових періодах, а в хлопчиків — набагато частіше в пубертатному віці (співвідношення хлопчиків і дівчаток віком 12–15 років — 2,3 : 1). Це пов’язано, очевидно, з підвищенням рівня статевих гормонів у сироватці крові хлопчиків пубертатного періоду, а також із статевими відмінностями в захопленні печінкою органічних аніонів. Тільки в 17 сім’ях із 112 удалося встановити гіпербілірубінемію в родичів дітей із СЖ [9]. Разом із тим потрібно враховувати, що жовтяниця при сімейних гіпербілірубінеміях нерідко має інтермітуючий характер і найбільш часто спостерігається у віці 15–30 років. Однак нормальний рівень сироваткового білірубіну в членів сім’ї хворого ще не дозволяє не враховувати спадковий характер хвороби. З іншого боку, звертає на себе увагу висока спадкова схильність до захворювань шлунково-кишкового тракту (55,3 %) у дітей із доброякісною гіпербілірубінемією.
Відомо, що для СЖ характерна певна сезонність. За даними [6], діти надходили до стаціонару найбільш часто в період із лютого по червень. Зростання числа загострень у лютому — березні може бути пов’язане зі збільшенням числа гострих респіраторних вірусних інфекцій та загостренням супутньої гастродуоденальної патології, у травні — червні головну роль, можливо, відіграє посилена інсоляція, оскільки під впливом світла та тепла відмічається тенденція до підвищення пігментоутворення [10]. Серед факторів, що призводять до посилення жовтяниці шкіри і склер у дітей із СЖ, автор виділяє також погрішності в харчуванні, розумову перевтому, травми, гострі кишкові інфекції, прийом сульфаніламідних препаратів, перенесений вірусний гепатит.
Той факт, що в п’ятої частини дітей на зміну забарвлення шкіри та слизових оболонок вперше було звернуто увагу тільки в стаціонарі, а деякі діти надходили в клініку з різними помилковими діагнозами (вірусний гепатит, хронічний гепатит, гострий холецистит, гемолітична анемія), свідчить про недостатню діагностику СЖ на догоспітальному етапі та труднощі диференціальної діагностики даного захворювання.
Клінічна вираженість ознак СЖ варіабельна. Так, за даними дослідження [11], жовтушність склер була постійною та більш інтенсивною по периферії очних яблук. Жовтяничне забарвлення шкіри виявлялося тільки в 45 (40,2 %) дітей, головним чином долонь, підошов, носогубного трикутника, вушних раковин.
Описані ще О. Жильбером ксантелазми, пігментні плями на шкірі за даними дослідження [12] не виявлялися. Шкірний свербіж також був відсутній. У 13,4 % дітей іктеричність шкіри та склер стала єдиним симптомом захворювання.
У 72 % дітей в анамнезі і при надходженні в стаціонар був абдомінальний синдром. Біль у животі за своїм характером був як раннім (44,6 %), так і пізнім (27,7 %). Дещо частіше він був нападоподібним (40,2 %), ніж тупим (32,1 %). При безпосередньому дослідженні ділянки живота максимальна болючість однаково часто виявлялася в епігастральній ділянці (у 25,9 %) і правому підребер’ї (25,9 %), дещо рідше — у пілородуоденальній ділянці (13,4 %). У третини дітей живіт при пальпації був безболісний.
У 45,5 % дітей відзначалися диспептичні розлади. Найчастіше діти скаржилися на нудоту, блювання, нестійкі випорожнення, рідше — на відрижку, запори, печію.
За повідомленням С.Д. Подимової [3], у 1/3 хворих на СЖ виявлено підвищення кислотності шлункового соку, що, як правило, поєднувалося з підвищенням рівня гемоглобіну до 160 г/л.
При обстеженні дітей із СЖ у 86,4 % була виявлена патологія верхніх відділів шлунково-кишкового тракту: дуоденіт — у 58 % осіб, гастрит — у 56,8 %, езофагіт — у 12,5 %, виразкова хвороба дванадцятипалої кишки — у 2,3 %, у 39,7 % хворих зареєстровані сфінктерні порушення (гастроезофагеальний, дуоденогастральний рефлюкси) [13]. В іншому дослідженні відзначається більш часте поєднання в дітей СЖ і лужного рефлюксу [14].
Описано клінічний випадок поєднання гастроезофагеальної рефлюксної хвороби, ускладненої стравоходом Баррета, у пацієнта із СЖ. При проведенні детального ендоскопічного дослідження в стравоході виявлено ерозії та кишкову метаплазію епітелію, ознаки хронічного неактивного гелікобактерасоційованого пангастриту, шлункової метаплазії епітелію дванадцятипалої кишки, дуоденогастрального рефлюксу [15].
За даними [16, 17], жовтяниця, асоційована з гіпертрофічним пілоростенозом у новонароджених, є ранньою ознакою маніфестації СЖ.
Для пацієнтів із СЖ характерно зниження детоксикаційної функції печінки, зокрема у 2/3 осіб визначається порушення поглинальної здатності гепатоцитів, у половини — страждає екскреторна функція печінкових клітин [13, 18].
На сьогодні встановлено, що СЖ розвивається в 1–3 % дітей упродовж першого року після гострого періоду вірусного гепатиту [19]. При цьому СЖ не є протипоказанням до донорства печінки. У літературі є повідомлення про успішні трансплантації лівої частки печінки від живих донорів із СЖ. Функція трансплантата в реципієнтів була задовільною [20]. Однак, за даними [21], у 106 випадках трансплантації печінки в дітей після операцій у реципієнтів відзначалося підвищення вмісту білірубіну до 34 ммоль/л, переважно за рахунок непрямого. У досліджених ДНК біоптатів печінки була виявлена мутація, характерна для СЖ.
Виявлений зв’язок між СЖ і захворюваннями жовчовивідних шляхів. При вивченні функціонального стану жовчного міхура та сфінктера Одді у 88 % обстежених із СЖ мала місце дисфункція жовчовивідних шляхів із переважанням гіпомоторної функції жовчного міхура [22]. Спостерігається підвищений ризик утворення жовчних каменів у пацієнтів у поєднанні із СЖ і захворюваннями, що проявляються хронічним гемолізом, — уродженим сфероцитозом, β-таласемією, серпоподібноклітинною анемією. Поєднання жовчнокам’яної хвороби, СЖ і компенсованого еліпсоцитозу з нормальним гемоглобіном у 15-річного підлітка описали N. Radlović і співавт. [23]. Підвищений ризик утворення жовчних каменів установлено і для пацієнтів, хворих на муковісцидоз.
У літературі описано 4 випадки поєднання Епштейна — Барр-вірусної інфекції з гострим некалькульозним холециститом у дітей, із них принаймні два поєднувалися із СЖ [24].
В окремих пацієнтів із СЖ відзначають особливості психіки, зокрема наявність тривожності. Це можна пояснити наслідком впливу на гіпоталамус підвищеного рівня непрямого білірубіну. Відомо, що для синдрому діареї, описаного при СЖ, не знайдено морфологічного субстрату. Очевидно, він також може бути наслідком підвищеної тривожності і трактуватися як синдром подразненого кишечника [25].
На розвиток поєднаної патології шлунково-кишкового тракту може впливати і знижена активність уридиндифосфатглюкуронілтрансферази (УГТ) 1А1 в кишечнику, де цей фермент також був знайдений. Можливо, у хворих на СЖ знижений метаболізм –нейромедіаторів, що відповідають за моторику кишечника [26]. При СЖ описані супутні дефекти інших ізоферментів УГТ 1А, що теж може робити внесок у розвиток поєднаної патології [27, 39].
Зменшення активності ферментів і порушення транспорту органічних аніонів призводять до зниження детоксикаційних властивостей печінки щодо різних ендогенних і екзогенних речовин, у тому числі лікарських засобів. У хворих на СЖ є ризик розвитку небажаних побічних ефектів при прийомі різних препаратів — гемфіброзилу, іринотекану, симвостатину, бупренорфіну, кетотифену, парацетамолу, сульфаніламідів, атазанавіру [27]. Одні лікарські засоби, такі як гемфіброзил та інгібітори вірусних протеаз (атазанавір і індинавір), можуть бути провокаторами епізодів жовтяниці, оскільки гальмують активність ферментів [27]. Інші, зокрема парацетамол (ацетамінофен), піддаються метаболізму альтернативними шляхами з утворенням токсичних метаболітів. За результатами [28], при зниженому метаболізмі парацетамолу серед частини пацієнтів із СЖ не виявлено випадків його токсичності після застосування терапевтичних доз.
У хворих на СЖ при прийомі статинів у комбінації з гемфіброзилом існує підвищений ризик виникнення міозиту [29].
Іринотекан використовується для лікування деяких солідних пухлин. Препарат має вузьке терапевтичне вікно і викликає різні побічні ефекти у 29–44 % пацієнтів (лейкопенія, тромбоцитопенія, діарея). Часто ці побічні ефекти вимагають припинення лікування або зниження дози [30]. Токсична дія іринотекану часто проявляється у хворих на СЖ.
Для пацієнтів із СЖ характерний генетичний поліморфізм. Повідомляється, що серед дітей із гіпертрофічним пілоростенозом без жовтяниці 10,7 % мають генотип (ТА)7/(ТА)7, тоді як у поєднанні з жовтяницею — 43,8 %. Також у носіїв поліморфізму (ТА)7 підвищена ймовірність утворення жовчних каменів, особливо серед осіб чоловічої статі [31]. Автори [32] на вибірці з 30 дітей із холелітіазом показали значне збільшення серед них кількості носіїв генотипу (ТА)7/(ТА)7 — 36,7 %. У хворих на муковісцидоз і одночасно носіїв мутації (ТА)7 також був виявлений підвищений ризик утворення жовчних каменів [33]. Найбільш висока ймовірність небажаних реакцій при супутньому дефекті в гені спорідненого ферменту УГТ 1А7, що знижує його експресію. Гомозиготність по (ТА)7 зменшує ймовірність розвитку хвороби Крона. Найбільша ймовірність, що це відбувається через антиоксидантну активність помірно підвищеного рівня непрямого білірубіну [34].
Цікаво відзначити протективну роль непрямого білірубіну, зокрема при цукровому діабеті, щодо розвитку мікроангіопатій [35], у хворих на СЖ знижується ризик розвитку склеротичного ураження серця. Це явище пояснюється тим, що помірні дози однієї з фракцій непрямого білірубіну можуть діяти як антиоксидант [36, 37].
Дослідження останніх 10 років показали, що в пацієнтів із СЖ серцево-судинна захворюваність нижча, ніж у популяції [38]. Щоправда, механізм цього феномена точно не вивчений. Виявлено, що в крові хворих на СЖ значимо знижені рівні деяких факторів ризику розвитку атеросклерозу.
Діагностика СЖ базується на клінічно-анамнестичних даних, даних лабораторно-інструментального та генетичного дослідження.
В анамнезі відзначаються:
— стресові ситуації (емоційний стрес, важка фізична праця, порушення в дієті, голодування, медикаментозні навантаження — левомецитин, преднізолон, вітамін К, саліцилати, парацетамол);
— інтеркурентні захворювання;
— наявність родичів із періодичною гіпербілірубінемією.
Хворі скаржаться на неінтенсивний біль у правому підребер’ї, нудоту, гіркоту в роті, зниження апетиту, відрижку.
При фізикальному обстеженні виявляються: жовтяниця (пожовтіння склер, жовтяничний колір шкіри спостерігається тільки в окремих пацієнтів у вигляді матово-жовтушного забарвлення, в основ–ному вушних раковин, твердого піднебіння, пахвових ділянок, долонь, стоп); ксантелазми повік, розсіяні пігментні плями на шкірі.
Оглядати пацієнтів необхідно при денному світлі. При електричному освітленні колір шкіри спотворюється і може бути неправильно витлумачений. Жовтяниця шкіри та видимих слизових оболонок стає добре помітною, коли рівень білірубіну в сироватці крові досягає 43–50 мкмоль/л і вище. Холемія може бути і без жовтяниці.
У 20 % дітей печінка виступає з підребер’я на 1,5–3,0 см, консистенція її звичайна, пальпація безболісна, селезінка не пальпується. В окремих хворих реєструються множинні стигми дизембріогенезу.
Лабораторні критерії діагностики СЖ включають:
— загальний аналіз крові, підрахунок ретикулоцитів, загальний аналіз сечі, визначення креатиніну в сечі;
— біохімічний аналіз крові (АЛТ, АСТ, тимолова проба, білірубін);
— коагулограму (визначення протромбінового часу, фібриногену, толерантності плазми до гепарину, активованого часткового тромбопластинового часу в плазмі крові, індексу ретракції кров’яного згустку, розчинного фібринмономерного комплексу в плазмі крові);
— визначення IgG до вірусу гепатиту A, IgG до HBcAg вірусу гепатиту B, IgG до вірусу гепатиту C у сироватці крові;
— пряму ДНК-діагностику — дослідження промоторної ділянки гена UGT1A1 (UGT1A1 (ТА)6/(ТА)6 — генотип, не пов’язаний із розвитком СЖ; UGT1A1 (ТА)6/(ТА)7 — генотип, що характеризується збільшенням ТА-повторів у гені в гетерозиготному стані, пов’язаний із ризиком розвитку СЖ; UGT1A1 (ТА)7/(ТА)7 — генотип, що характеризується збільшенням ТА-повторів у гені в гомозиготному стані, пов’язаний із ризиком розвитку СЖ);
— дослідження калу на найпростіші та гельмінти;
— дослідження періанального зскрібка.
За допомогою ультразвукової діагностики органів черевної порожнини визначають розміри і стан паренхіми печінки, розміри, форму, товщину стінок, можливі конкременти в жовчному міхурі та жовчних протоках.
За наявності показань для виключення хронічного гепатиту, цирозу печінки проводять пункційну біопсію печінки з морфологічною оцінкою біоптату.
За потреби призначається консультація оториноларинголога та стоматолога з метою виявлення хронічних вогнищ інфекції та їх санації; інфекціоніста-гепатолога — з метою виключення інфекційного ураження печінки.
Спеціальні методи діагностики:
— проба з бромсульфаленом (Caroli): після внутрішньовенного введення 5% розчину бромсульфалену (із розрахунку 5 нг/кг маси тіла) визначають час його появи в дуоденальному вмісті. Для цього кожні 30 хв поміщають краплю вмісту дванадцятипалої кишки в 10% розчин їдкого натрію — на наявність бромсульфалену вказує фіолетове забарвлення (хромодіагностика). При СЖ відзначається затримка елімінації індикатора до 20–40 хв (у нормі 5–15 хв). Можна також визначати елімінацію бромсульфалену РЕМ печінки. З цією метою до і через 45 хв після внутрішньовенного вливання бромсульфалену визначають вміст індикатора в крові. При СЖ у кров’яному руслі залишається > 10 % введеного барвника (у нормі < 6 %);
— проба з нікотиновою кислотою: нікотинову кислоту вводять внутрішньовенно в дозі 50 мг або приймають усередину 170 мг вранці натщесерце. До її введення і через 3 години після «навантаження» нікотиновою кислотою визначають рівень вільного білірубіну. При СЖ він зростає у 2 рази і більше, в основному за рахунок білірубінмоноглюкуроніду (у нормі переважає білірубіндиглюкуронід);
— проба з гіпокалорійною дієтою (Petrellga) (400 ккал/добу; якщо можливо, обмежується рідина): через 24–48 год вміст вільного білірубіну в крові збільшується в 1,5–2 рази (до 30–50 мкмоль/л);
— проба з рифампіцином (Vesilla): прийом 900 мг рифампіцину викликає підвищення рівня некон’югованого білірубіну в крові в 1,5 рази (аналогічний ефект отримано також при введенні анаболічних стероїдів);
— проба з фенобарбіталом: прийом препарату, що є індуктором (активатором) мікросомального ферменту уридиндифосфатглюкуронілтрансферази, у дозі 3 мг/кг маси тіла на добу протягом 5 днів істотно знижує вміст вільного білірубіну в крові (діагноз ex juvantibus).
Якщо згрупувати діагностичні критерії СЖ, то їх можна подати так:
1. Своєрідний світло-жовтуватий колір шкіри (teinte bilieuse), особливо обличчя, кистей і стоп, без вираженої жовтяниці склер. Іноді спостерігаються повторні інтермітуючі випадки жовтяниці з високою білірубінемією (непрямий білірубін) без ознак гемолізу (диференціально-діагностична ознака).
2. Схильність до розвитку пігментних і судинних невусів і ксантелазм у ділянці повік, а також гіперпігментації навколо очей.
3. Посилена тенденція до пігментоутворення під впливом світла та тепла, а також хімічних і механічних подразників.
4. Схильність до брадикардії та гіпотермії.
5. Нейром’язова гіперзбудливість.
6. Схильність до мігрені.
7. Підвищена чутливість до холоду.
8. Диспептичні скарги (біль, нудота, відчуття пов–ноти шлунка, пронос або запор).
9. Схильність до ортостатичної, переміжної альбумінурії або до аліментарної глюкозурії.
10. Відсутність ознак підвищеного гемолізу (диференціально-діагностична ознака) при збільшенні вмісту в сироватці непрямого білірубіну (диференціально-діагностична ознака). У більшості хворих функціональні проби печінки нормальні (диференціально-діагностична ознака), проба з виділенням бромсульфалену також зазвичай нормальна (диференціально-діагностична ознака).
11. Біохімічна аномалія не виявляється гістологічними методами (диференціально-діагностична ознака).
12. Часто виявляють сімейну захворюваність печінки.
Диференціальну діагностику СЖ проводять з усіма типами гіпербілірубінемій (табл. 1), гемолітичними анеміями, уродженим цирозом печінки, гепатитами, холецистопатіями, атрезією жовчних ходів або тонкої кишки, іншими патологічними станами [39–50].
Ефективність терапії при СЖ залежить від рівня гіпербілірубінемії. Мета лікування СЖ — досягнення компенсації та профілактика ускладнень. Тактика лікування: при оцінці мікросоціальних умов як задовільних, поза загостренням і/або при нетяжкому перебігу захворювання рекомендується переважно амбулаторне лікування. У разі ускладненої клінічної картини і/або неефективності втручання на амбулаторному етапі вирішується питання про стаціонарне лікування.
Немедикаментозне лікування включає режим, дієту та достатню кількість добової рідини. Забороняються фізичні перевантаження.
Із раціону харчування виключаються: жирна їжа, свіжі хлібобулочні вироби, вироби із здобного тіста (торти, млинці, оладки, смажені пиріжки тощо); супи на м’ясних, рибних, грибних бульйонах, жирні сорти яловичини, баранини, свинини, гуска, качка, кури, жирні сорти риби (севрюга, осетрина, білуга, сом); гриби, шпинат, щавель, редис, редька, цибуля зелена, мариновані овочі; консерви, копченості, ікра; морозиво, вироби з кремом, шоколад; гірчиця, перець, хрін; чорна кава, какао, холодні напої; кулінарні жири, сало; журавлина, кислі фрукти і ягоди, яйця круто і смажені. Дозволяється вживати хліб вчорашньої випічки або підсушений пшеничний, житній, печиво; страви з борошна, крупи, бобових і макаронних виробів — розсипчасті каші, пудинги, запіканки, особливо рекомендуються блюда з вівсянки, гречаної каші; супи з овочів, круп, макаронних виробів на овочевому відварі або молочні, фруктові супи; страви з нежирної яловичини, птиці у відвареному вигляді або запечені після відварювання, шматком або рубані, сосиски молочні; нежирні сорти риби (тріска, судак, щука, сазан) у відварному або паровому вигляді; некисла квашена капуста, консервований зелений горошок, стиглі томати; яйця — не більше одного на день у вигляді додавання в блюда, білковий омлет; фрукти і ягоди, окрім дуже кислих, фруктові консерви, компоти, киселі, лимон (із чаєм), цукор, варення, мед; молоко з чаєм, згущене, сухе молоко, сир знежирений, сметана в невеликій кількості, сири негострі, масло вершкове, олія (до 50 г на день); вимочений оселедець, паюсна ікра, салати та вінегрети, заливна риба; чай і неміцна кава з молоком, некислі фруктово-ягідні соки, томатний сік, відвар шипшини.
Медикаментозні препарати застосовуються виключно при вираженій гіпербілірубінемії та як супутня терапія за наявності в клінічній картині симптомів гіповітамінозу, порушень моторно-евакуаторної функції верхніх відділів травного тракту, для запобігання ускладненням (жовчнокам’яна хвороба).
До медикаментозних засобів включають:
— фенобарбітал — похідний барбітурової кислоти, індукує фермент глюкуронілтрансферазу, що регулює кон’югацію білірубіну та призводить до зниження концентрації вільного білірубіну в сироватці;
— лактулозу — дисахарид, у товстому кишечнику під впливом лактулози змінюється осмотичний тиск, що призводить до перерозподілу води з організму в просвіт кишечника. Це призводить до збільшення обсягу калових мас, розм’якшення випорожнень і стимулює перистальтику кишечника. У результаті лактулоза надає послаблюючий ефект і нормалізує роботу кишечника, очищає кишечник завдяки низькому показнику pH. Сприяє виведенню кон’югованого білірубіну й адсорбує білірубін у кишечнику;
— урсодезоксихолеву кислоту — зменшує утворення каменів у жовчному міхурі і знижує вміст холестерину, стабілізує печінкові клітини. Молекули здатні вбудовуватися в склад мембран гепатоцитів і робити їх більш стійкими до пошкодження агресивними середниками. За рахунок утворення безпечних комплексів із токсичними жовчними кислотами урсодезоксихолева кислота нейтралізує їх, запобігаючи шкідливій дії на мембрани клітин;
— тіаміну бромід — вітамін B1, в організмі в результаті процесів фосфорилювання перетворюється в кокарбоксилазу, що є коензимом багатьох ферментних реакцій. Відіграє важливу роль у вуглеводному, білковому та жировому обміні, а також у процесах проведення нервового збудження в синапсах. Захищає мембрани клітин від токсичного впливу продуктів перекисного окислення;
— піридоксину гідрохлорид — вітамін B6, бере участь в обміні речовин; необхідний для нормального функціонування центральної та периферичної нервової системи. Фосфорилюється, перетворюється в піридоксаль-5-фосфат і входить до складу ферментів, що здійснюють декарбоксилювання та переамінування амінокислот. Бере участь в обміні триптофану, метіоніну, цистеїну, глутамінової та інших амінокислот;
— альфа-токоферолу ацетат — вітамін Е, антиоксидант. Оберігає клітинні мембрани тканин організму від окисних змін; стимулює синтез гема та гемвмісних ферментів — гемоглобіну, міоглобіну, цитохромів, каталази, пероксидази. Гальмує окислення ненасичених жирних кислот і селену. Пригнічує синтез холестерину;
— ретинолу пальмітат — активує окислювально-відновні процеси, стимулює синтез пуринових і піримідинових основ, бере участь в енергозабезпеченні метаболізму, створюючи сприятливі умови для синтезу аденозинтрифосфату. Контролює швидкість ланцюгових реакцій у ліпідній фазі біомембран і підтримує антиокислювальний потенціал різних тканин на постійному рівні. Регулює біосинтез глікопротеїдів поверхневих мембран клітин, що визначають рівень процесів клітинної диференціації;
— фолієву кислоту — групу вітамінів В, в організмі відновлюється до коензиму (тетрагідрофолієвої кислоти). Цей коензим необхідний для багатьох важливих метаболічних процесів: бере участь в утворенні пуринів, піримідинів, нуклеїнових і амінокислот; для обміну холіну;
— домперідон — антагоніст рецепторів допаміну, поліпшує антродуоденальну рухливість, чинить гастрокінетичну дію.
Висновок
Клінічні прояви синдрому Жильбера можливі як при гомозиготному статусі за геном UGT1А1, так і при гетерозиготному. У хворих із гетерозиготним статусом переважає латентний варіант перебігу захворювання, що виявляється при проведенні навантажувальних проб.
Від лікарів різних спеціальностей вимагається більша увага щодо захворювань органів шлунково-кишкового тракту при СЖ.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/108-1.gif)