Вступ
Лямбліоз — одне з найбільш поширених паразитарних захворювань у світі. Щорічно реєструється близько 200 млн випадків, причому 500 тис. людей мають клінічно виражені форми захворювання. Носіями інфекції є люди, коти, собаки, щури, морські свинки. Уперше збудника лямбліозу описав у 1859 р. професор Харківського університету Д.Ф. Лямбль, а в 1888 р. паразит був названий на честь першовідкривача Lamblia intestinalis. Міжнародна назва збудника лямбліозу — Protozoa Giardia Lamblia.
Поширеність лямбліозу дуже варіабельна та залежить від віку, території, сезону року, якості води, умов проживання, застосування діагностичних методів.
В Україні щорічно офіційно реєструється 30–40 тис. випадків, із них 65 % — у дітей [1, 3, 5, 9]. Лямбліями можуть бути уражені діти з 3-місячного віку (часто це маска гострих кишкових інфекцій), проте в літературі описані випадки лямбліозу й у новонароджених. Ще декілька років тому вважалося, що лямблії — умовно-патогенні паразити, які за сприятливих для них умов набувають патогенних властивостей та викликають тяжкі форми захворювань. Проте в організмі людини лямбліоз може бути й у формі носійства, викликати вторинний імунодефіцит, сприяти дисбіотичним порушенням, погіршувати ефективність вакцинопрофілактики. Важливим є алергізація дитини з розвитком екзем, дерматитів, алергічних ентероколітів, що асоціюються з паразитуванням найпростіших у дитячому організмі.
У процесі еволюції лямблія набула дві форми — вегетативну та цистну.
Вегетативні форми знаходяться переважно у верхніх відділах тонкої кишки. При потраплянні в товсту кишку вони перетворюються знову в цисти. Хвора дитина щодоби може виділяти з калом до 900 млн цист лямблій, тоді як для зараження достатньо 10 цист. Виділення цист назовні відбувається на 9–
12-ту добу після зараження, розмноження відбувається кожні 9–12 год.
Сприяють розмноженню лямблій їжа, багата на вуглеводи, дріжджові гриби та низька концентрація жовчі. Тривалість життя лямблій 30–40 днів, у вологих умовах — до 70 днів.
Виділяють 3 основних шляхи передачі лямбліозу: водний, контактно-побутовий і харчовий.
Цисти лямблій безперешкодно проходять шлунок (кислотостійкі), у дванадцятипалій кишці з однієї цисти утворюються 2 вегетативні форми, що щільно прикріплюються до ворсинок слизової оболонки проксимальних відділів тонкої кишки й викликають в ній запалення — субатрофічні та атрофічні зміни, порушення синтезу ферментів, у тому числі й лактази, розвивається лактазна недостатність; підвищення проникності стінки кишки для великомолекулярних антигенів із розвитком мальабсорбції та запуском механізмів формування харчової алергії, дефіциту мікронутрієнтів і полівітамінної недостатності, порушення зв’язування жовчних кислот служить одним із механізмів порушення моторики кишечника, абдомінального синдрому, дискінезії шлунково-кишкового тракту та жовчовивідних шляхів. Зміна хімічних параметрів хімусу та порушення мікробіологічної картини різних відділів кишечника приводить до формування дисбіозу кишечника.
У результаті довготривалої персистенції лямблій, дії їх метаболітів на організм формується синдром хронічної ендогенної інтоксикації з порушенням функції печінки як органа детоксикації.
Отже, лямблії, що багаторазово прикріплюються до епітеліальних клітин та відкріплюються від них, чинять не тільки механічну ушкоджуючу дію, а й запускають цілий ряд патологічних процесів у незрілому дитячому організмі, формують хронічне запалення у всьому шлунково-кишковому тракті, вторинну імунну недостатність та сенсибілізацію.
Останніми роками досягнуті значні успіхи у вивченні патогенетичних механізмів ураження ШКТ при лямбліозі. Так, в основі ураження верхніх відділів травного тракту лежить дискоординація моторно-евакуаторної функції, що забезпечує доступ агресивних субстанцій зі шлунка до стравоходу та з дванадцятипалої кишки до шлунка. Як одне з таких порушень розглядають біліарний, або жовчний, рефлюкс, що являє собою стійкий патологічний стан, який потребує тривалого лікування [10].
Розвиток зовнішньосекреторної недостатності підшлункової залози при лямбліозі описано рядом дослідників [13, 16, 19]. Показано можливість значного зниження ферментів (інвертази, лактази, естерази) тонкої кишки та руйнування глікокаліксу лямбліями, що сприяє інокуляції умовно-патогенної та патогенної мікрофлори з розвитком дисбіотичних порушень у кишечнику, особливо зростає чисельність аеробної мікрофлори.
Значна роль у патологічному процесі відводиться гепатобіліарній системі. Формування цієї патології починається в ранньому віці у вигляді функціональних (дискінетичних) розладів жовчного міхура та біліарних сфінктерів, холестазу. У старшому віці при лямбліозі, за даними дослідників, формуються ділянки запальної інфільтрації в тканині печінки, деструктивні процеси стінки жовчного міхура, перипортальні та дифузні зміни печінки [13].
Факт виявлення патологічних змін органів травлення при латентному перебігу лямбліозу в дітей часто пов’язаний також із відсутністю виражених клінічних скарг, утруднює своєчасне встановлення діагнозу, вказує на необхідність активного обстеження шлунково-кишкового тракту та гепатобіліарної системи.
Тому в комплексному лікуванні лямбліозу в дітей повинні застосовуватися поряд із препаратами широкої протипаразитарної дії й препарати з гепатопротекторною, холеретичною, дезінтоксикаційною, антирефлюксною дією.
Найбільш поширеним препаратом у лікуванні лямбліозу в дітей дошкільного віку є альбендазол, системна дія якого пов’язана з активним метаболітом — сульфоксидом альбендазолу, що утворюється в печінці. Рядом наукових досліджень також доведена ефективність альбендазолу при лікуванні резистентних штамів лямблій [15].
Стандартом в лікуванні гепатобіліарних порушень є препарати урсодеоксихолієвої кислоти, що сповільнює створення та виведення з жовчю токсичних жовчних кислот шляхом заміщення їх нетоксичною високогідрофільною жовчною кислотою. Під її впливом жовчні кислоти перетворюються на водорозчинну форму, що не подразнює слизову оболонку шлунково-кишкового тракту (цитопротекторна дія), знижує насиченість жовчі холестерином шляхом уповільнення поглинання холестерину в тонкому кишечнику та зменшення секреції холестерину в жовчі (холеретична дія), покращує секреторну здатність гепатоцитів, чинить імунорегуляторну, антифібротичну, антиоксидантну та ряд інших дій.
Мета дослідження: вивчити стан гепатобіліарної системи та шляхи його корекції в дітей із лямбліозом.
Матеріали та методи
Під нашим спостереженням були 30 дітей віком від 3 до 5 років, серед яких хлопчиків було 19 (63,3 %), дівчаток — 11 (36,7 %), які перебували на обстеженні та лікуванні у відділенні проблем харчування та соматичних захворювань дітей раннього віку ДУ «ІПАГ НАМН України» (м. Київ).
Верифікація діагнозу проводилася на основі поглибленого клініко-анамнестичного та об’єктивного обстеження з використанням лабораторно-інструментальних методів обстеження хворих дітей згідно з Наказом № 59 від 29.01.2013 р. «Про затвердження Уніфікованих клінічних протоколів медичної допомоги дітям із захворюваннями органів травлення».
Лабораторні дослідження включали: загальний (розгорнутий) аналіз крові; біохімію крові (АЛТ, АСТ, тимолова проба, лужна фосфатаза, загальний бiлірубін і його фракції); копрограму, в т.ч. дослідження фекалій на наявність цист лямблій у консерванті Сафаралієва, що є золотим стандартом діагностики захворювання.
Інструментальні дослідження: ультразвукове дослідження (УЗД) органів черевної порожнини з жовчогінним сніданком; фіброезогастродуоденоскопія (ФЕГДС) за показаннями.
Всі дослідження проводилися до та після прийому препаратів.
Діагноз лямбліозу встановлювався на підставі скарг, анамнезу захворювання, даних об’єктивного і лабораторно-інструментальних методів дослідження. Для підтвердження діагнозу використовувалось копрологічне дослідження фекалій у консерванті Сафаралієва, при ФЕГДС звертали увагу на наявність пінистого слизу з жовчю у дванадцятипалій кишці — свідчення наявності вегетативних форм лямблій.
При однократному дослідженні цисти лямблій були виявлені у 20 хворих, при повторних дослідженнях — ще у 10. З метою покращення виявлення захворювання перед дослідженням калу ми використовували жовчогінні провокації у вигляді жовчогінних фіточаїв протягом 5–7 днів (у 22 дітей), що сприяло більшому виділенню цист із калом.
Усі 30 дітей у складі комплексної терапії лямбліозу отримували лікарські препарати урсодеоксихолієвої кислоти (Укрлів, суспензія 250 мг/5 мл) та альбендазолу (Альбела, таблетки по 400 мг).
З метою вивчення ефективності лікування була проведена комплексна оцінка основних клініко-параклінічних показників у динаміці: на початку та наприкінці лікування.
Отримані дані оброблялися статистично загальноприйнятими математичними методами варіаційної статистики.
Усі діти отримали повний курс лікування. Дострокового припинення прийому препаратів не зафіксовано.
Результати та обговорення
У всіх 30 дітей проводилося вивчення анамнезу шляхом анкетування. З особливостей його слід відзначити, що 17 (56,7 %) дітей були народжені від матерів із патологічним перебігом вагітності; 8 (26,7 %) — від патологічних пологів, у 12 (40 %) при народженні був обтяжений пери- та постнатальний період. Обтяженим був і сімейний анамнез із боку шлунково-кишкового тракту та гепатобіліарної системи у 23 матерів і 14 батьків.
При вивченні скарг та анамнезу захворювання у всіх 30 (100 %) дітей реєструвався синдром інтоксикації у вигляді слабкості, швидкої втомлюваності, дратівливості, запаморочення, пригнічення тощо на фоні виражених вегетативних дисфункцій, а у 25 (83,3 %) — головокружіння, субфебрилітет, кардіалгії.
Симптоми ураження шлунково-кишкового тракту були різноманітними та непостійними: на болі в животі скаржилися 27 (90,0 %) дітей, зниження апетиту відзначалося у 23 (76,7 %), причому в раціоні харчування віддавалася перевага молоку, стравам із картоплі, хлібобулочним виробам, тобто багатій вуглеводами їжі.
Метеоризм, бурчання в животі відзначалося у 2/3 обстежених дітей, а нудота з періодичними епізодами блювання — в 1/3 дітей. Досить часто (в 1/4 випадків) матері скаржилися на неприємний запах із рота дитини, особливо зранку. У 3 (10 %) дітей було зниження маси тіла, що швидко нормалізувалася після одужання.
У 28 дітей виявлені зміни характеру випорожнень з короткочасними загостреннями, що проявлялися рідкими, смердючими, світлими, пінистими каловими масами з домішками слизу, що супроводжувалися вираженим здуттям кишечника у 23 (76,7 %), а у 5 (16,7 %) дітей — вираженими запорами з виділенням сухого, фрагментованого калу та патологічною дефекацією.
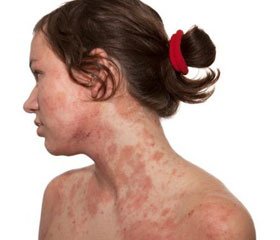
У 12 (40 %) дітей було виявлено полісимптоматичне ураження шкіри у вигляді фолікулярного гіперкератозу («гусяча шкіра»), нерівномірне забарвлення шкіри («різнобарвна шкіра») на шиї, бокових поверхнях живота, пахових складках на фоні її сухості. У 3 (10,0 %) дітей — ураження червоної облямівки губ у вигляді лущення та сухості періоральної зони та хейліту з тріщинами. У декількох хворих відзначалося стоншення та уповільнений ріст волосся.
Загалом клінічна картина лямбліозу в досліджуваних дітей відрізнялася поліморфізмом, а також залежала від супутніх захворювань та особливостей індивідуального розвитку (табл. 1).
Різноманітні клінічні прояви лямбліозу та відсутність патогномонічних симптомів для постановки діагнозу потребували лабораторного підтвердження шляхом проведення протозоологічного дослідження.
Інформативними були й копроскопічні обстеження в динаміці спостереження (табл. 2).
У загальноклінічному аналізі крові в 11 (36,7 %) дітей була виявлена анемія першого ступеня, причому в 9 (30,0 %) — «ножиці» між зниженими цифрами гемоглобіну та нормальними цифрами еритроцитів крові та гематокриту. Еозинофілія крові відмічена в 11 (36,7 %) дітей, що збігалося на час обстеження з наявністю висипань на шкірі. Відносно низький рівень еозинофілії крові пояснюється тривалістю захворювання та стадією лямбліозу (табл. 3).
Рівень аспартатамінотрансферази крові був підвищений у 5 дітей (16,7 %).
При проведенні УЗД гепатобіліарної системи та підшлункової залози виявлені реактивні зміни печінки у 10 (33,3 %), реактивні зміни підшлункової залози — у 5 хворих (16,7 %). Дискінезії за гіпотонічно-гіпокінетичним типом спостерігались у 16 (53,3 %), а в 6 (20,0 %) — за гіпертонічно-гіперкінетичним типом. Перипортальні дифузні зміни печінки були виявлені в 7 (23,3 %), структурні зміни підшлункової залози — у 6 (20,0 %); структурні зміни паренхіматозних органів — у 5 (16,7 %), ознаки дисфункції жовчного міхура — у 14 дітей (46,7 %).
При лямбліозі розвивався дисбіоз товстої кишки зі зростанням аеробної мікрофлори та грибів, а також із зменшенням кількості нормальної кишкової палички, лакто- та біфідобактерій. У всіх обстежених хворих із лямбліозом лабораторно підтверджувався дисбіоз кишечника різного ступеня вираженості.
Отримані дані доводять, що в загальний патологічний процес при лямбліозі втягується гепатобіліарна система або лямбліоз, як патологічний стан, розвивається на тлі гепатобіліарних функціональних розладів.
Таким чином, порівняльний аналіз клініко-паракліничних ознак захворювання до та після проведеного лікування вказує на необхідність активного обстеження шлунково-кишкового тракту та гепатобіліарної системи у дітей, що інфіковані лямбліями.
Критеріями ефективності лікування (одужання) були динаміка клінічних симптомів, загальноклінічного аналізу крові, біохімічних показників крові, копроскопічного обстеження з контролем калу на наявність цист лямблій із трикратним негативним результатом, а також позитивна динаміка ехоструктурних показників при повторному УЗД-обстеженні органів черевної порожнини.
Так, уже через 2 тижні прийому суспензії Укрлів у значно меншої кількості дітей відзначалися болі в животі та зниження апетиту, майже втричі зменшилися скарги на метеоризм та бурчання в животі, виявлено значну динаміку в зникненні висипань, зуду та сухості шкірних покривів.
Менше ніж в половини дітей на цей період відзначалися ознаки хронічної інтоксикації, тривалість якої пояснюється значною хронізацією процесу. Поступово зникали вегетативні розлади.
Зміни характеру випорожнень до діарей відбувалися значно швидше, ніж зміни до запорів, що доводить наявність хоч і функціональних, але стійких порушень з боку гепатобіліарної системи.
На період завершення досліджень зникла еозинофілія крові, знизилися до референтного рівня показники аспартатамінотрансферази, нормалізувались показники копроскопічного дослідження.
При трикратному дослідженні фекалій на наявність цист лямблій у консерванті Сафаралієва (золотий стандарт) були отримані негативні результати.
На 30-й день спостереження ультразвукові зміни в гепатобіліарній системі відзначалися у вигляді реактивних змін печінки — у 2 (6,7 %) дітей, реактивних змін підшлункової залози — в 1 (3,3 %), ознак дисфункції жовчного міхура — у 2 (6,7 %), ознак дискінезії жовчовивідних шляхів — у 2 (6,7 %). Збільшення розмірів печінки й підшлункової залози не виявлено.
Порівняння даних, що отримані при УЗД органів гепатобіліарної системи та підшлункової залози, свідчить про те, що ехоструктурні зміни нормалізуються поступово й утримуються значно триваліше за часом, що може обумовлювати продовження терапії із застосуванням суспензії Укрлів в індивідуальних схемах призначення препарату.
У процесі виконання дослідження нами не було відзначено алергічних або інших негативних реакцій на прийом суспензії Укрлів та таблеток Альбела.
У жодному випадку не виявлено посилення клінічної симптоматики захворювання або негативних змін при проведенні загальноклінічних і біохімічних обстежень. Це свідчить про високу безпечність та переносимість препаратів, що досліджувалися.
Ефективність лікування лікарськими засобами Укрлів та Альбела нами була оцінена як дуже добра та добра. Це дає нам підстави рекомендувати дані препарати в комплексному лікуванні у дітей із лямбліозом.
Висновки
1. Перебіг лямбліозу в дітей характеризується порушенням функції гепатобіліарної системи у вигляді функціональних розладів.
2. Комплексне застосування препаратів урсодеоксихолієвої кислоти та альбендазолу (Укрлів та Альбела, виробництва ТОВ «Кусум Фарм», Україна) дозволяє ефективно контролювати перебіг лямбліозу в дітей та ліквідувати основні клінічні симптоми (абдомінальні болі, метеоризм, порушення апетиту, диспепсія, інтоксикаційні та алергічні прояви).
3. Включення в терапію лямбліозу в дітей урсодеоксихолієвої кислоти (Укрлів) призводить до покращення функціонального стану гепатобіліарної системи, підшлункової залози та кишечника, дозволяє досягти повної ерадикації лямблій у фекаліях.
4. Переносимість комплексного лікування добра, побічних ефектів не зареєстровано.
Конфлікт інтересів. Не заявлений.

/47-1.jpg )
/48-1.jpg )