Резюме
Актуальність. Поширеність лямбліозу серед дітей становить 355 випадків на 100 тис. дитячого населення, при цьому 80 % випадків інвазії припадає на дітей, молодших 14 років. Актуальність високої поширеності протозойної патології у дітей зумовлена тим, що її прояви часто маскуються під різні патологічні стани. Мета. Вивчення частоти, предикторів і критеріїв діагностики лямбліозу в дітей. Матеріали та методи. Дизайн дослідження — контрольоване рандомізоване. У дослідження включені діти, хворі на лямбліоз (n = 55), віком від 3 до 17 років. Група порівняння становила 30 практично здорових дітей. Обстеження хворих і набір матеріалу проводили на базі поліклінічного та гастроентерологічного відділень КМУ «Чернівецька обласна дитяча клінічна лікарня» впродовж 2014–2016 років. Лабораторні та інструментальні дослідження проводилися в українсько-німецькій лабораторії «Букінтермед» та лабораторії дитячого гастроентерологічного центру «Дігест». Використані непрямі (серологічний метод, макроскопія слизової оболонки ДПК при ендоскопічному дослідженні, непрямі ознаки лямбліозу в дуоденобіоптатах) та прямі (мікроскопія калу, дуоденального вмісту, виявлення вегетативних форм лямблій у дуоденобіоптатах під час гістологічного дослідження) методи дослідження. Проводилося анкетування батьків. Відмінності вважалися статистично вірогідними при досягнутому рівні значущості р ≤ 0,05. Результати. Позитивний результат отримано у 29 із 565 обстежених на лямблії осіб (5,1 %). Найчастіше потребували дообстеження на наявність лямблій діти, хворі на хронічну патологію верхніх відділів шлунково-кишкового тракту та гепатобіліарної системи, з алергічними реакціями, дисбіозом кишечника та стійкою еозинофілією крові. Діти, хворі на лямбліоз, вірогідно частіше хворіли на супутню патологію, ніж діти групи порівняння (р < 0,05). У 41,4 % випадків діти проживали в умовах, що не відповідали задовільним, не завжди дотримувалися правил гігієни. Нами встановлені несприятливі фактори антенатального (стан здоров’я матері під час вагітності, перебіг вагітності, наявність професійних шкідливостей), інтранатального (передчасні пологи, стимуляція пологової діяльності та кесарів розтин, пологова травма й асфіксія у дітей) та постнатального (тривалість грудного вигодовування, супутня патологія) періодів. Усі гістологічні ознаки можуть бути використані як імовірні критерії лямбліозу в дітей, однак із найбільшою вірогідністю можна використовувати таку ознаку, як наявність ділянок десквамації епітелію ворсинок з одночасним переважанням в інфільтраті еозинофілів і тучних клітин. Висновки. Частота лямбліозу у дітей і підлітків дорівнює 5,1 %. Встановлені нами анамнестичні фактори (соціальні, гігієнічні, медико-біологічні) можна розглядати як предиктори розвитку лямбліозу в дітей. У клініці лямбліозу домінує ураження травного тракту — у 96,3 % дітей. Для підвищення точності діагностики лямбліозу в дітей необхідно використовувати комплекс прямих і непрямих методів діагностики.
Актуальность. Распространенность лямблиоза среди детей составляет 355 случаев на 100 тыс. детского населения, при этом 80 % случаев инвазии приходится на детей младше 14 лет. Актуальность высокой распространенности протозойной патологии у детей обусловлена тем, что ее проявления часто маскируются под различные патологические состояния. Цель. Изучение частоты, предикторов и критериев диагностики лямблиоза у детей. Материалы и методы. Дизайн исследования — контролируемое рандомизированное. В исследование включены дети с лямблиозом (n = 55) в возрасте от 3 до 17 лет. Группа сравнения составила 30 практически здоровых детей. Обследование больных и набор материала проводили на базе поликлинического и гастроэнтерологического отделений КГУ «Черновицкая областная детская клиническая больница» на протяжении 2014–2016 годов. Лабораторные и инструментальные исследования проводились в украинско-немецкой лаборатории «Букинтермед» и лаборатории детского гастроэнтерологического центра «Дигест». Использованы косвенные (серологический метод, макроскопия слизистой оболочки двенадцатиперстной кишки при эндоскопическом исследовании, косвенные признаки лямблиоза в дуоденобиоптатах) и прямые (микроскопия кала, дуоденального содержимого, обнаружение вегетативных форм лямблий в дуоденобиоптатах во время гистологического исследования) методы исследования. Проводилось анкетирование родителей. Различия считались статистически достоверными при достигнутом уровне значимости р ≤ 0,05. Результаты. Положительный результат получен у 29 из 565 обследованных на лямблии человек (5,1 %). Чаще всего нуждались в дообследовании на наличие лямблий дети, больные хронической патологией верхних отделов желудочно-кишечного тракта и гепатобилиарной системы, с аллергическими реакциями, дисбиозом кишечника и устойчивой эозинофилией крови. Дети с лямблиозом достоверно чаще имели сопутствующую патологию, чем дети группы сравнения (р < 0,05). В 41,4 % случаев дети проживали в условиях, не соответствующих удовлетворительным, не всегда соблюдали правила гигиены. Нами установлены неблагоприятные факторы антенатального (состояние здоровья матери во время беременности, течение беременности, наличие профессиональных вредностей), интранатального (преждевременные роды, стимуляция родовой деятельности и кесарево сечение, родовая травма и асфиксия у детей) и постнатального (продолжительность грудного вскармливания, сопутствующая патология) периодов. Все гистологические признаки могут быть использованы как вероятные критерии лямблиоза у детей, однако с наибольшей вероятностью можно использовать такой признак, как наличие участков десквамации эпителия ворсинок с одновременным преобладанием в инфильтрате эозинофилов и тучных клеток. Выводы. Частота лямблиоза у детей и подростков составляет 5,1 %. Анамнестические факторы (социальные, гигиенические, медико-биологические) можно рассматривать как предикторы развития лямблиоза у детей. В клинике лямблиоза доминируют поражения пищеварительного тракта (у 96,3 % детей). Для повышения точности диагностики лямблиоза у детей необходимо использовать комплекс прямых и косвенных методов диагностики.
Background. The prevalence of giardiasis among children is 355 cases per 100,000, with 80 % of cases of infestation occurring in children under the age of 14 years. The urgency of the high prevalence of protozoal pathology in children is determined by the fact that its manifestations are often masked under various pathological conditions. The purpose was to study the incidence, predictors and criteria for the diagnosis of giardiasis in children. Materials and methods. Research design is a controlled randomized trial. The study included children suffering from giardiasis (n = 55), aged 3 to 17 years. The comparison group consisted of 30 apparently healthy children. A survey of patients and collection of material performed at the outpatient and gastroenterology departments of the MHI “Chernivtsi Regional Clinical Hospital” during 2014–2016. Laboratory and instrumental investigations were conducted in Ukrainian-German laboratory “Bukintermed” and children’s gastroenterology center “Digest”. Indirect (serological one, macroscopy of the duodenal mucosa in endoscopic examination, indirect signs of giardiasis in duodenal biopsy samples) and direct methods were used (microscopy of the feces, duodenal contents, detection of vegetative forms of lamblia in duodenal biopsy samples during histological examination). A parent survey was conducted. Results. A positive result was obtained in 29 out of 565 subjects surveyed for lamblia (5.1 %). More often, additional examination was required for the presence of giardiasis in children suffering from chronic diseases of the upper gastrointestinal and hepatobiliary system, allergic reactions, intestinal dysbiosis and persistent eosinophilia. Children affected with giardiasis were more likely to have a concomitant illness than the children of the comparison group (p < 0.05). In 41.4 % of cases, children lived in conditions that were not satisfactory, did not always follow the rules of sanitary hygiene. We have established antenatal (health during pregnancy, the course of pregnancy, the presence of occupational hazards), intranatal (premature birth, stimulation of labor and cesarean section, birth trauma and asphyxia in children) and postnatal adverse factors (duration of breastfeeding, concomitant pathology). All histological features can be used as possible criteria for giardiasis in children, but with the highest probability, the following sign can be used — the presence of villous epithelium desquamation areas with simultaneous dominance of eosinophils and mast cells in the infiltrate. Conclusions. The incidence of giardiasis in children and adolescents is 5.1 %. Anamnestic factors (social, hygienic, medical and biological ones) established by us can be considered as predictors for the development of giardiasis in children. In the clinical picture of giardiasis, the defeat of the digestive tract dominates — in 96.3 % of children. To improve the accuracy of giardiasis diagnosis in children, it is necessary to use a set of direct and indirect methods of the diagnosis.
Вступ
Особливе місце у структурі паразитарних інвазій у дітей посідає жіардіаз (лямбліоз). Будь-який випадок інвазії Lamblia intestinalis, підтипами А і В (син. Giardia duodenalis, Giardia lamblia — G. lamblia), як клінічно явний, так і безсимптомний, згідно з визначенням Все–світньої організації охорони здоров’я, вважається жіардіазом (лямбліозом) [1]. У 1859 році російським ученим Д.Ф. Лямблем ці мікроорганізми були детально описані під назвою Cercomonas intestinalis. У 1882 році Kunstler вперше назвав даного збудника Giardia. Сьогодні в усьому світі це найпростіше має назву Giardia lamblia.
Поширеність лямбліозу серед дітей становить 355 випадків на 100 тис. дитячого населення, при цьому 80 % випадків інвазії припадає на дітей, молодших 14 років. За даними [2], 35 % дітей — носіїв G. lamblia відвідують дитячі дошкільні установи. Однак дані показники не відображають справжньої картини поширеності лямбліозу, тому що паразитологічні обстеження проводяться не більше як у 25 % населення [3], а традиційно застосовані методи лабораторної діагностики нерідко є малоефективними [4]. З огляду на стійкість цист G. lamblia у зовнішньому середовищі скупченість, несприятливі санітарні умови сприяють зараженню всіх членів сім’ї дитини та дітей в організованих колективах контактно-побутовим шляхом. Також паразити можуть передаватися через харчові продукти, на яких цисти тривало зберігають життє–здатність [5, 6].
Актуальність високої поширеності протозойної патології у дітей зумовлена тим, що її прояви часто маскуються під різні варіанти патології шлунково-кишкового тракту, лор-органів, вегетативної нервової системи, алергічних захворювань. На сьогодні відсутня міжнародна класифікація лямбліозу. Як робоча пропонується класифікація В.П. Новиковой та співавт. [7], прийнята на XX Конгресі дитячих гастроентерологів Росії і країн СНД у березні 2013 року. Дана класифікація враховує: 1) клінічну форму (з переважним ураженням травної системи або інших органів; змішаний варіант); 2) пере–біг захворювання (гострий, підгострий, хронічний); 3) період захворювання (інкубаційний, клінічних проявів, реконвалесценція, хронізація); 4) характер клінічних проявів (типовий, атиповий, в тому числі лямбліоносійство і субклінічний варіанти); 5) наявність ускладнень (специфічні: кропив’янка, набряк Квінке тощо; неспецифічні: білково-енергетична недостатність, нашарування інтеркурентних захворювань).
Мета дослідження — вивчити поширеність та пре–диктори ризику розвитку лямбліозу у дітей різного віку.
Матеріали та методи
Дизайн дослідження — контрольоване рандомізоване дослідження. У дослідження включені діти, хворі на лямбліоз (n = 55), віком від 3 до 17 років. Група порівняння становила 30 практично здорових дітей. Групи спостереження були порівнянні за місцем проживання, віком, статтю. Критерії відповідності: включення в дослідження базувалося на прямих методах підтвердження лямбліозу в пацієнтів, письмовій інформованій добровільній згоді дітей та/або батьків на участь у дослідженні; виключення з дослідження проводилося за наявності тяжких супутніх соматичних хронічних захворювань. Обстеження хворих і набір матеріалу проводили на базі поліклінічного та гастроентерологічного відділень КМУ «Чернівецька обласна дитяча клінічна лікарня» впродовж 2014–2016 років. Лабораторні та інструментальні дослідження проводилися в українсько-німецькій лабораторії «Букінтермед» і дитячому гастроентерологічному центрі «Дігест». Опис медичного втручання: опитування (дітей та батьків), загальний огляд, антропометрія (з використанням стадіометра та стаціонарних ваг), обстеження стану гепатобіліарної системи: пальпація живота, дослідження симптомів Кера, Мюссе (синонім — френікус-симптом), Ортнера — Грекова. Лабораторні обстеження проводились згідно зі стандартами надання медичної допомоги: розгорнутий аналіз крові, біохімічний аналіз крові (матеріалом для лабораторного дослідження була периферична кров, взята вранці натще з ліктьової вени в кількості 8–10 мл; кров забирали в спеціальні стерильні одноразові вакутейнери), аналіз сечі загальний, копрограма. –Ультразвукове дослідження органів черевної порожнини проводилося за стандартною методикою.
Для попередньої діагностики були використані непрямі (серологічний метод, макроскопія слизової оболонки дванадцятипалої кишки (ДПК) при ендо–скопічному дослідженні, непрямі ознаки лямбліозу в дуоденобіоптатах) і для подальшої верифікації лябліозу — прямі (мікроскопія калу: активний пошук у вигляді повторної багаторазової мікроскопії фекалій (6–8 аналізів), дуоденального вмісту, виявлення вегетативних форм лямблій у дуоденобіоптатах під час гістологічного дослідження) методи дослідження.
Показаннями до обстеження на лямбліоз були такі клінічні ситуації:
— діарея невстановленої етіології;
— наявність захворювань травного тракту, тенденція до їх хронічного перебігу та з частими загостреннями;
— дисбіоз кишечника;
— нейроциркуляторна дисфункція, особливо в поєднанні зі шлунково-кишковими порушеннями;
— порушення нутритивного статусу, особливо білково-енергетична недостатність;
— алергічні прояви (дерматит, кропив’янка, екзема, нейродерміт);
— обструктивні бронхіти, бронхіальна астма;
— стійка еозинофілія крові;
— імунодефіцитні стани;
— тривалий субфебрилітет неясної етіології;
— алергічні реакції невстановленої етіології.
Проводилося анкетування батьків та дітей, що дозволило виявити найбільш поширені предиктори ризику розвитку лямбліозу серед обстежених дітей: перебіг вагітності, стан перинатального та постнатального періоду розвитку дитини, соціально-побутові умови проживання, соціальна характеристика батьків обстежених дітей, вживання вуглеводної їжі, малобілкової їжі, наявність шкідливих звичок у дітей (гризіння нігтів, олівців, ручок, звички тримати пальці в роті), синдром мікробної контамінації, стан здоров’я дітей.
Протокол обстеження хворих і здорових дітей (група порівняння) відповідав етичним стандартам та був дозволений комісією з біомедичної етики КМУ «Чернівецька обласна дитяча клінічна лікарня». Розмір вибірки попередньо не розраховували. Статистичну обробку отриманих результатів проводили з використанням прикладних програм Statistica 6.0. Результати представлені як медіана (Мe) й інтерквартильний розмах у вигляді 25 і 75% процентилей (M ± m). Для всіх видів статистичного аналізу відмінності вважалися статистично вірогідними при досягнутому рівні значущості р ≤ 0,05.
Результати та обговорення
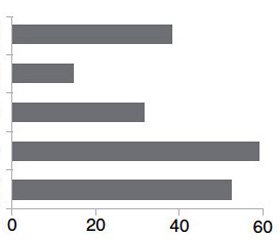
За період 2014–2016 рр. лабораторне дослідження на виявлення лямблій різними методами здійснено у 565 осіб дитячого та підліткового віку. Позитивний результат отримано у 29 (5,1 %) осіб. Частота станів, які потребували проведення дослідження на наявність лямблій, наведена в табл. 1. Найчастіше потребували дообстеження на наявність лямблій діти, хворі на хронічну патологію верхніх відділів шлунково-кишкового тракту та гепатобіліарної системи (хронічний гастрит — 5 осіб, хронічний гастродуоденіт — 12, хронічний холецистит — 9, хронічний гепатит — 2, дисфункція сфінктера Одді — 4), з алергічними реакціями (атопічний дерматит — 10 осіб, нейродерміт — 3, хронічна кропив’янка — 4, екзема — 5), дисбіозом кишечника та стійкою еозинофілією крові.
/28-1.jpg )
Спадкова обтяженість на різні захворювання травного тракту встановлена у 39,8 % випадків серед дітей основної групи та у 16,8 % дітей групи порівняння. Серед майбутніх матерів дітей основної групи у 2 рази частіше траплялися хронічні захворювання (65,8 та 32,6 % відповідно; р < 0,001).
За результатами анкетування встановлено превалювання матерів і батьків із вищою освітою серед дітей групи порівняння щодо таких в основній групі (відповідно р < 0,001 — серед матерів і р < 0,05 — серед батьків). Матері дітей, хворих на лямбліоз, у період вагітності відчували страх перед різними лікувальними та діагностичними процедурами у 2,4 раза частіше, ніж матері практично здорових дітей (67,6 і 28,2 %; р < 0,001). Очевидно, цей страх міг підтримувати високий ступінь нервово-емоційного напруження у майбутніх матерів і сприяти неадекватній оцінці свого стану здоров’я і здоров’я майбутньої дитини. Обтяжений акушерський анамнез, ускладнений перебіг вагітності, загроза викидня констатовані у 54,2 % випадків серед матерів хворих дітей, що перевищувало аналогічні дані у групі порівняння майже у 4 рази (р < 0,001).
Важливо відзначити, що професійні шкідливості мали місце у третині випадків серед матерів основної групи, причому на деяких матерів впливало поєднання 2–3 факторів. Нами виявлено переважання в матерів хворих дітей таких факторів ризику: передчасні пологи (23,4 %), переношена вагітність (3,8 %), стимуляція пологової діяльності та кесарів розтин (40,8 %), пологова травма й асфіксія у дітей (22,5 %).
Діти, хворі на лямбліоз, мали низьку масу тіла при народженні (маса тіла 2500 г та нижче відзначена у кожної четвертої хворої дитини), вони пізніше були прикладені до грудей (28,4 %) і частіше переводилися на штучне вигодовування (кожна третя хвора дитина переведена на штучне вигодовування до 4 місяця життя).
Варто відзначити, що фонові хвороби зареєстровані більше як у половини дітей, хворих на лямбліоз (55,4 %), тоді як у групі порівняння таких випадків було тільки 10,2 % (рис. 1). Високий інфекційний індекс, за даними дослідження, був більш характерним для дітей із лямбліозом (76,3 %; р < 0,05), ніж для здорових (45,8 %).
Отже, діти, хворі на лямбліоз, вірогідно частіше хворіли на супутню патологію, ніж діти групи порівняння (р < 0,05).
Задовільні житлово-побутові умови в основній групі констатовано у 63,6 % випадків, у той час як у групі порівняння — у 86,6 % випадків (р < 0,05).
У 41,4 % випадків діти проживали в умовах, що не відповідали задовільним: відсутнє центральне водопостачання, відзначалася підвищена вологість, скупченість проживання. При цьому діти не завжди дотримувалися правил гігієни, зокрема не завжди мили руки перед їжею, не завжди ретельно мили фрукти й овочі, мали домашніх тварин. Більше половини дітей разом із батьками часто проводили час на пікніках, вживали шашлики, купалися в озерах, ставках та інших водоймах.
У клініці лямбліозу домінує ураження травного тракту (96,3 % дітей). Біль у животі відзначалася у 81,8 % випадків, а найчастіша локалізація болі — навколопупкова ділянка (63,6 %), епігастрій (58,1 %). Серед диспептичних розладів найбільш часто відзначалися порушення апетиту, нудота, запори.
На другому місці за частотою прояву знаходилися ураження шкіри — 63,6 % (рис. 2). Астеноневротичний синдром спостерігався у 58,5 % дітей, шкірний синдром — у 28,7 %, безсимптомний перебіг — у 2,1 %. Вірогідних відмінностей клінічних проявів лямбліозу у дітей різних вікових груп виявлено не було.
Активний пошук — повторна багаторазова мікроскопія фекалій (6–8 аналізів) — застосовувався також при виявленні ендоскопічних маркерів лямбліозу у вигляді білястих напівсферичної форми діаметром 0,2–0,5 см вибухань слизової оболонки ДПК. Морфологічно напівсферичні вибухання були верифіковані як зони осередкового набряку, щільно інфільтровані еозинофільними лейкоцитами. Частота підтвердження діагнозу лямбліозу при виявленні ендоскопічних ознак наведена в табл. 2.
Р.М. Калачева, А.С. Надежин [8] сформулювали ряд імовірних ознак, що побічно свідчать на користь наявності жіардій, а саме:
1. Наявність між ворсинками попарно розташованих «голих» світлих ядер із великими темними ядерцями (1);
2. Наявність оксифільного «сміття» на щітковій каймі епітелію ворсинок (2);
3. Виявлення в гирлах келихоподібних клітин слабко забарвлених гематоксилін-еозином дрібних об’єктів, що не дають реакції на слиз (3);
4. Наявність ділянок десквамації епітелію ворсинок із одночасним переважанням в інфільтраті еозинофілів і тучних клітин (4).
Ми оцінили дані ознаки при проведенні гістологічного дослідження біоптатів ДПК та встановили відповідність між ними і позитивним фекальним тестом на лямблії (табл. 3).
Отже, практично всі гістологічні ознаки можуть бути використані як імовірні критерії лямбліозу в дітей, однак із найбільшою вірогідністю можна використовувати таку ознаку, як наявність ділянок десквамації епітелію ворсинок із одночасним переважанням в інфільтраті еозинофілів і тучних клітин.
Висновки
1. Частота лямбліозу в дітей та підлітків становить 5,1 %.
2. Встановлені нами анамнестичні фактори (соціальні, гігієнічні, медико-біологічні) можна розглядати як предиктори розвитку лямбліозу в дітей.
3. У клініці лямбліозу домінує ураження травного тракту (96,3 % дітей).
4. Для підвищення точності діагностики лямбліозу в дітей необхідно використовувати комплекс прямих і непрямих методів діагностики.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/28-1.jpg )
/29-1.jpg )
/29-2.jpg )