Резюме
Актуальність. Результати лікування пацієнтів із несправжніми суглобами великогомілкової кістки не задовольняють ні пацієнтів, ні лікарів. Велика кількість наукових праць свідчить про складність питання та різні підходи до вирішення проблеми. Матеріали та методи. Авторами досліджено результати лікування 12 хворих із несправжніми суглобами великогомілкової кістки. Оперативне втручання у хворих із несправжніми суглобами великогомілкової кістки включало обробку вогнища, застосування як пластичного матеріалу суміші аутоспонгіози, гідроксіапатиту, фибринового матрикса PRF, гемостатичної губки. Фіксація здійснювалася спице-стрижневими апаратами. Консервативний комплекс відновного лікування складався з мультимодального знеболення, застосування вітамінотерапії, антиоксидантів, кінезотерапії і фізіотерапії. Результати. Рентгенологічні результати засвідчували те, що у термін 5–6 місяців після втручання мала місце консолідація уламків, що дозволило демонтувати апарат і провести активну реабілітацію. Функціональні результати лікування хворих із несправжніми суглобами великогомілкової кістки свідчили про високу ефективність запропонованого методу — працеспроможність була відновлена в усіх 12 хворих. Висновки. Результати лікування хворих із несправжніми суглобами великогомілкової кістки свідчать про високу ефективність запропонованого методу.
Актуальность. Результаты лечения пациентов с ложными суставами большеберцовой кости не удовлетворяют ни пациентов, ни врачей. Большое количество научных работ свидетельствует о сложности вопроса и различных подходах к решению проблемы. Материалы и методы. Авторами исследованы результаты лечения 12 больных с ложными суставами большеберцовой кости. Оперативное вмешательство у больных с ложными суставами большеберцовой кости включало обработку очага, применение в качестве пластического материала смеси аутоспонгиозы, гидроксиапатита, фибринового матрикса PRF, гемостатической губки. Фиксация осуществлялась спице-стержневыми аппаратами. Консервативный комплекс восстановительного лечения состоял из мультимодального обезболивания, применения витаминотерапии, антиоксидантов, кинезотерапии и физиотерапии. Результаты. Рентгенологические результаты свидетельствовали, что в сроки 5–6 месяцев после вмешательства имела место консолидация обломков, что позволило демонтировать аппарат и провести активную реабилитацию. Функциональные результаты лечения больных с ложными суставами большеберцовой кости свидетельствовали о высокой эффективности предложенного метода — работоспособность была восстановлена у всех 12 больных. Выводы. Результаты лечения больных с ложными суставами большеберцовой кости свидетельствуют о высокой эффективности предложенного метода.
Background. The results of treatment of patients with false joints of the tibia do not satisfy either patients or doctors. A large number of scientific papers demonstrates the complexity of the issue and various approaches to solving the problem. Materials and methods. The authors of the study showed the results of treatment of 12 patients with false joints of the tibia. Surgical intervention in patients with false joints of the tibia included focus treatment, the use of a mixture of autosponse, hydroxyapatite, fibrin matrix PRF as a plastic material, and hemostatic sponge. Fixation was carried out by spokes-rod apparatuses. The conservative complex of rehabilitative treatment consisted of multimodal anesthesia, vitamin therapy, antioxidants, kinesitherapy and physiotherapy. Results. X-ray results indicated that within 5–6 months after the intervention, there was consolidation of the wreckage, which allowed dismantle the device and conduct active rehabilitation. Functional results of treatment of patients with false joints of the tibia demonstrated high effectiveness of the proposed method: the performance potential was restored in all 12 patients. Conclusions. The results of treatment of patients with false joints of the tibia demonstrated high effectiveness of the proposed method.
Введение
Ложные суставы большеберцовой кости встречаются чаще среди мужчин работоспособного возраста после высокоэнергетических переломов [1, 2]. Однозначной тактики лечения этой патологии не существует. Большое количество научных работ свидетельствует о сложности вопроса и различных подходах к решению проблемы [3, 4], отсутствии алгоритма хирургического и консервативного лечения этой патологии. Все это подтверждает медицинскую и социальную актуальность проблемы.
Цель работы — улучшить результаты лечения пострадавших с ложными суставами большеберцовой кости путем использования наноструктурированного гидроксиапатита коллапана, аутоспонгиозы и гемостатической губки в сочетании с применением фибринового матрикса, обогащенного тромбоцитами (Platele-Rich Fibrin — PRF), малотравматичной внеочаговой фиксации спице-стержневыми аппаратами, адекватной консервативной терапии.
Материалы и методы
Под нашим наблюдением находилось 12 пострадавших с ложными суставами большеберцовой кости. Мужчин работоспособного возраста было 9 (75 %); в 6 (50 %) случаях осложнение возникало после высокоэнергетических переломов (в 3 случаях — после открытых переломов).
Хирургическое вмешательство имело следующие составляющие. Выделение отломков проводилось максимально атравматично. Послойную сепаровку тканей не проводили. Сверлом восстанавливали костно-мозговые каналы. Плоскость сопоставления отломков обрабатывали долотом или борами до появления «кровяной росы». Из небольшого разреза до 3–5 см проводили остеотомию или резекцию малоберцовой кости. В зону ложного сустава вкладывали ранее заготовленную смесь для пластики ложного сустава, состоящую из следующих компонентов. Основой ее была аутоспонгиоза крыла подвздошной кости, в 4 случаях — с добавлением «чипсов» резецированной малоберцовой кости. Для изготовления PRF проводили забор 1–2 пробирок (по 10 мл) крови пациента и центрифугировали их в течение примерно 15 минут в нужном режиме. Во время центрифугирования различные компоненты крови разделялись по весу, начинался процесс свертывания крови. Фибрин формировал «сетку» посередине пробирки, а тромбоциты фиксировались в этой сетке. В специальном боксе (рис. 1) проводилось отделение сгустка от жидкостной части.

В дальнейшем полученные компоненты смешивали с аутоспонгиозой, добавляли наноструктурированный гидроксиапатит коллапан, гемостатическую губку для длительной фиксации в сгустке жидкостной активной части центрифугата (рис. 2).
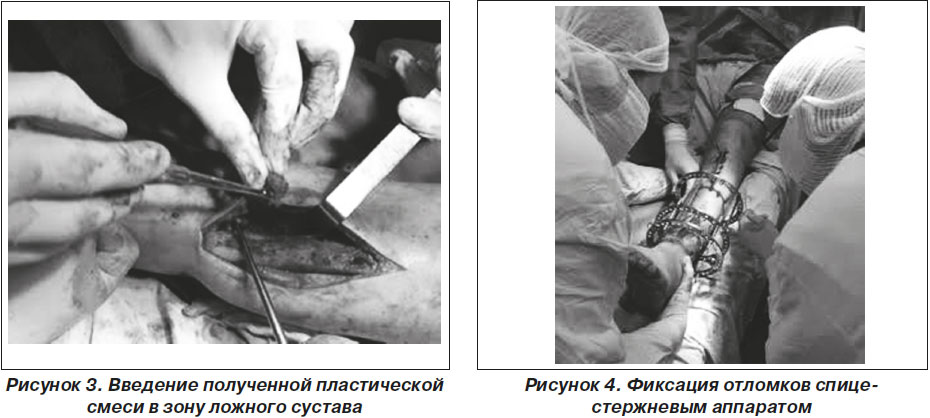
Полученная смесь для пластики ложного сустава была пластична, легко формировалась по индивидуальным особенностям ложного сустава. Все активирующие регенерацию компоненты были надежно фиксированы на необходимое время (рис. 3).
Фиксация отломков осуществлялась спице-стержневым аппаратом внешней фиксации. Применение этого метода обеспечивало малую травматичность, достаточно жесткую динамическую фиксацию при отсутствии в зоне регенерации инородных фиксаторов (рис. 4).
Обязательным мы считали и проведение адекватной консервативной терапии. Она осуществлялась с позиции понимания воспалительного процесса как одного из вариантов синдрома системного воспалительного ответа. Периоперационное мультимодальное обезболивание проводилось выполнением спинномозговой или перидуральной анестезии маркаином, применялся дексалгин в предоперационном и послеоперационном периоде. Внутривенно вводился пентоксифиллин и раствор гидроэтилкрахмалов с целью эндотелиопротекции. Использовали цибор — низкомолекулярный гепарин и транексамовую кислоту. Назначали препарат Са и витамина D3.
В раннем периоде больные получали магнитотерапию, после демонтажа аппарата — фонофорез лиотона и фастум геля на суставы. Режим ультразвука был непрерывный, плотность от 0,7 до 1,0 Вт/см2 на область суставов корня стопы, по 5–10 минут, ежедневно, 10 сеансов на курс лечения. Проводилась и кинезотерапия.
Результаты и обсуждение
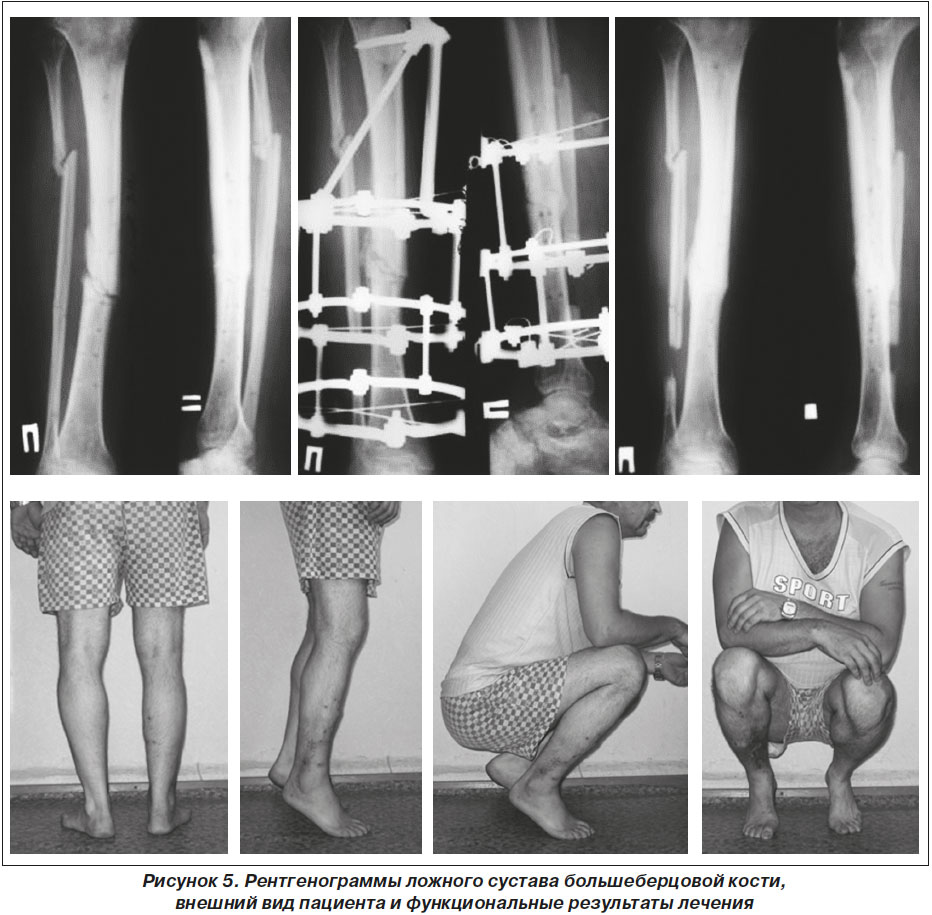
Сроки наблюдения за больными составляли от 4 до 10 месяцев. Все раны зажили первичным натяжением. Рентгенологические результаты свидетельствовали, что в сроки 5–6 месяцев после вмешательства имела место консолидация отломков, что позволило демонтировать аппарат и провести активную реабилитацию.
Функциональные результаты лечения больных с ложными суставами большеберцовой кости свидетельствовали о высокой эффективности предложенного метода — трудоспособность была восстановлена у всех 12 больных.
Выводы
1. Хирургическое вмешательство у больных с ложными суставами большеберцовой кости включало обработку очага, применение в качестве пластического материала смеси аутоспонгиозы, гидроксиапатита, фибринового матрикса PRF, гемостатической губки, фиксацию спице-стержневыми аппаратами.
2. Консервативная составляющая комплекса восстановительного лечения состояла из мультимодального обезболивания, витаминотерапии, использования антиоксидантов, кинезотерапии и физиолечения.
3. Результаты лечения больных с ложными суставами большеберцовой кости свидетельствуют о высокой эффективности предложенного метода — работоспособность была восстановлена у всех 12 больных.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Азизов М.Ж. Способ хирургического лечения несросшихся переломов и ложных суставов костей конечностей / Азизов М.Ж., Абдулхаков Н.Т., Рахимов А.М. // Ортопедия, травматология и протезирование. — 2013. — № 3. — С. 64-65.
2. Астафичев М.Е. Тактика лечения больных с переломом средней и нижней трети голени // Сборник тезисов международной конференции травматологов-ортопедов «Применение современных технологий лечения в российской травматологии и ортопедии». — М., 3–4 ноября 2016 года. — С. 13-15.
3. Попов В.П. Влияние экзогенных и эндогенных факторов на темпы консолидации переломов длинных трубчатых костей при накостном остеосинтезе // Бюллетень сибирской медицины. — 2015. — Т. 14, № 1. — С. 73-80.
4. Писарев В.В. Оценка результатов лечения различных типов диафизарных переломов костей голени при накостном и внутрикостном остеосинтезе / Писарев В.В., Алейников А.В., Васин И.В., Ошурков Ю.А. // Травматология и ортопедия России. — 2013. — Т. 3(69). — С. 29-36.
5. Сиротко В.В. Алгоритм прогнозирования и подходы к лечению пациентов с переломами костей голени / Сирот-ко В.В., Никольский М.А., Церковский А.Е. // Достижения фундаментальной, клинической медицины и фармации. Материалы 67-й научной сессии сотрудников университета. — Витебск, 2012. — С. 45-47.