Резюме
На підставі катамнестичного спостереження 25 новонароджених із вадами розвитку спинного мозку та постгеморагічною гідроцефалією, яким проводилось шунтування шлуночкової системи головного мозку, обґрунтована необхідність ранньої нейрореабілітації вже в перші дні життя, ще на етапі відділення реанімації та інтенсивної терапії. Вивчена ефективність розробленого комплексу заходів первинної реабілітації новонароджених на етапі виходжування після проведення інтенсивної терапії, з подальшою оцінкою її ефективності за шкалою Alberta Infant Motor Scale (AIMS) протягом першого року життя. Запропонована індивідуальна програма реабілітації з комплексом вправ залежно від потреб дитини та її можливостей дає значний позитивний результат щодо становлення моторних і сенсорних навичок дитини та профілактики їх згасання.
На основе катамнестического наблюдения 25 новорожденных с пороками развития спинного мозга и постгеморрагической гидроцефалией, которым проводилось шунтирование желудочковой системы головного мозга, показана необходимость ранней нейрореабилитации уже в первые дни жизни, еще на этапе отделения реанимации и интенсивной терапии. Изучена эффективность разработанного комплекса упражнений для первичной реабилитации новорожденных на этапе выхаживания после проведения интенсивной терапии с дальнейшей оценкой ее эффективности по шкале Alberta Infant Motor Scale (AIMS) на протяжении первого года жизни. Предложенная индивидуальная программа реабилитации с комплексом упражнений в зависимости от потребностей ребенка и его возможностей дает значительный позитивный результат относительно становления моторных и сенсорных навыков ребенка и профилактики их угасания.
Background. The problem of disabled children in Ukraine is of special significance as a result of the constant growth of their number among the peadiatric population. Currently, many premature neonates and children with inoperable malformations are nursed in the neonatal intensive care unit (NICU). At the same time, the increase of clinical cases of chronic and associated pathology of the nervous system leads to deepening the process of disability in peadiatric population. Today, the primary need is neurorehabilitation of children, but many questions are still not resolved. When should we begin rehabilitation of a child with one or another pathology? Who should conduct this process? How intensive could it be? What are the goals and objectives in this case? The purpose of the study was to highlight the need for early neurorehabilitation of newborns already in the first days of life, at the stage of the NICU. Also, to evaluate the effectiveness of a set of measures for primary neonatal rehabilitation in the nursing stage according to the Alberta Infant Motor Scale (AIMS) during the first year of child’s life. Materials and methods. Neurorehabilitation according to the developed method was carried on in neonates with pathology of nervous the nervous system who received treatment in the nursing department of NICU. Rehabilitation activities were conducted with the participation of nurses, neonatologists, physical therapists with the involvement of mothers of sick children. Twenty-five patients who underwent ventricular bypass surgery were monitored. Among them — 12 children with malformations of the spinal cord (spina bifida) and 13 — with posthemorrhagic hydrocephalus. The examined group included 18 patients who underwent neurorehabilitation according to the developed method. The control group consisted of 7 children treated only with massage. To evaluate the effectiveness of a set of exercises, AIMS was used during the first year of child’s life. Results. The patients of the examined group had classes with a set of activities. There were exercises on the development of communication skills: constant communication with the child controlling eye contact; palmar gymnastics for the prevention of spasticity, the development of grasping reflex, exercises to prevent strabismus, to develop strength of the muscles of the hands, neck and back according to the tummy time system; exercises to prevent contractures in children with partially preserved function of the lower extremities. During the stay in the NICU, sessions were conducted by medical personnel, and later — by the parents of the child, after they were trained. Motor skills and communicative abilities were assessed dynamically, throughout the year, after the transfer of children from the intensive care unit to the neurosurgical department and at the outpatient stage. In patients from the control group who weren’t treated with this set of exercises, reflexes faded as a result of an increase in the tone of the muscles of the wrists with the development of flexion contractures; decreased ability to concentrate, development of persistent strabismus. One patient from the examined group was transferred to another department and didn’t continue this rehabilitation course. The patients from the control group were also examined dynamically, throughout the year. In comparison, in children of the main group, the average score of the AIMS scale at the end of the year of observation was 19 points, and in children from the control group — only 9 points. Conclusions. Pattients with pathology of the nervous system require an integrated, continuous and long-lasting rehabilitation process, which should begin as early as possible, even in the NICU after intensive care procedures, continue in the nursing ward for newborns and in the future — outpatiently. The proposed individual rehabilitation program with a set of exercises depending on the needs of the child and his/her capabilities gives a significant positive result regarding the formtion of the motor and sensory skills of the child and preventing their extinction. The Alberta Infant Motor Scale is convenient and informative for evaluating the motor development of children with pathology of the nervous system aged 0 to 12 months.
Вступ
На сьогодні проблема дітей-інвалідів в Україні набуває особливого значення у зв’язку з постійним зростанням їх частки серед дитячого населення. Досить багато виходжується дітей із незрілістю й неоперабельними вадами розвитку. За офіційними даними, станом на 01.01.2016 166 тисяч дітей в Україні мають статус дитини-інваліда, що становить 1,9 % від усього дитячого населення. При цьому зростання хронічної та поєднаної патології нервової системи призвело до поглиблення процесу інвалідизації дитячого населення. Питома вага дітей-інвалідів, інвалідність яких пов’язана з патологією нервової системи, становить 19,2 %. Більше ніж у 90 тисяч дітей проблема соціальної дезадаптації пов’язана з патологією нервової системи [1, 2]. Згідно з регламентуючими документами: Наказом МОЗ України № 214 від 11.10.1993 «Про удосконалення неврологічної допомоги дітям», Концепцією удосконалення неврологічної допомоги дітям України, схваленою Вченою медичною радою Міністерства охорони здоров’я України (рішення засідання президії Вченої медичної ради МОЗ України від 17.04.1998, протокол № 25), у лікувально-профілактичних закладах МОЗ України впроваджується модель медико-соціальної реабілітації дітей з органічним ураженням нервової системи «Тандем-партнерство» та «Дитина — сім’я — фахівець» [1, 2], але діти першого місяця життя частіше залишаються поза увагою, оскільки система починає працювати в більш пізньому дитячому віці.
На даний час у більшості лікувально-профілактичних закладів немає кваліфікованих фізичних терапевтів-реабілітологів. Це стосується й педіатрії. Підготовка фізичних реабілітологів у ВНЗ України розпочата тільки в 2017 році. У бригаду для проведення реабілітації повинні входити фізичні терапевти, стоматологи, логопеди, неврологи та інші фахівці. Тому в наш час є сенс навчати нових методик реабілітації фахівців лікувальної фізкультури (ЛФК), неонатологів, батьків хворої дитини.
Багаторічний досвід та профілактична робота вже довели, що реабілітацію мають отримувати всі пацієнти з патологією нервової системи, адже навіть мале досягнення людини в соціалізації є великим кроком щодо покращення якості її життя. Реабілітаційні заходи мають бути якомога ранніми й досить інтенсивними, оскільки нейропластичний запас функцій із часом вичерпується. Діти, які вміли сидіти або ходити, з часом, при зростанні та збільшенні маси, втрачають навички на 10–20 %. Відомо, що при досить довгому перебуванні в стаціонарі дитина втрачає комунікативні здібності, і перш за все це стосується новонароджених. У той же час вимоги сучасності потребують вирішення завдань щодо нейрореабілітації, при цьому актуальними є низка питань: коли починати реабілітацію дитини з тою чи іншою патологією? Хто повинен її проводити? Наскільки інтенсивно це можливо робити? Які завдання при цьому вирішуються (яка мета досягається)?
Зазвичай визначення часу початку реабілітації є досить складним питанням. Традиційний підхід передбачає початок реабілітації після виписки із стаціонару чи наприкінці лікування. І те, що завжди вкладалось в поняття «реабілітація» в минулі часи (масаж, лікувальна фізкультура та фізіо–терапія), не виконує своє завдання, оскільки не запобігає загрозі втрати функції, яка здатна була відновитися. До моменту виписки зі стаціонару хворий втрачає нейропластичність. Тому сучасні підходи до нейрореабілітації вимагають починати її з перших днів стабілізації стану хворого, особливо це стосується хворої дитини. Тривалий час перебування дитини на лікарняному ліжку у відділенні реанімації відсуває початок реабілітаційних заходів.
Має сенс починати реабілітацію новонародженої хворої дитини якомога раніше. Такий підхід не викликає ніяких сумнівів, але не має відповідної законодавчої бази. Зараз у медичному суспільстві тільки починають обговорювати концептуальні структури й моделі контролю моторики та тренування моторних навичок дитини. Акцент має робитись на розумінні типового й нетипового розвитку дитини як основи нейрореабілітації в педіатрії. Цей підхід орієнтований на завдання з процесуальним аналізом проблемних аспектів. Моторний розвиток залежить від внутрішніх і зовнішніх чинників, а саме від специфічних вимог завдання, впливу оточення, здатності дитини адаптуватися.
Метою дослідження було обґрунтування необхідності ранньої нейрореабілітації новонароджених вже в перші дні життя, ще на етапі відділення реанімації новонароджених, та впровадження заходів первинної реабілітації новонароджених на етапі виходжування після проведення інтенсивної терапії з оцінкою їх ефективності за шкалою Alberta Infant Motor Scale (AIMS).
Матеріали та методи
Дослідження ґрунтувалося на досвіді роботи з хворими дітьми, які отримували лікування у відділенні анестезіології та інтенсивної терапії для новонароджених Дніпропетровської обласної дитячої клінічної лікарні (ДОДКЛ), м. Дніпро. Відділення має два блоки – інтенсивний блок та блок виходжування. У блоці виходжування отримують лікування діти зі сталими функціями, які не потребують кардіореспіраторної підтримки. Вони вже мають змогу отримувати реабілітаційні заходи. Ця допомога була організована за участю середнього медичного персоналу, лікарів-неонатологів відділення анестезіології та інтенсивної терапії, лікарів ЛФК із залученням матерів хворих дітей.
Під спостереженням перебувало 25 пацієнтів, яким проводилось шунтування шлуночкової системи головного мозку (15 хлопчиків та 10 дівчаток). З них 12 дітей — із вадами розвитку спинного мозку (spina bifidа) та 13 — з постгеморагічною гідроцефалією (табл. 1). У першу групу (основну) були включені 18 пацієнтів, яким проводилися ней–рореабілітаційні заходи за розробленою методикою. У другу (групу порівняння) увійшли 7 дітей, які отримували тільки масаж. Групи були репрезентативні за основним діагнозом, віком та статтю.
/142-1.jpg )
Усім дітям проводилось оперативне втручання в декілька етапів. Перший етап операції при spina bifida — пластика дефекту дуг хребта над грижею та встановлення вентрикулосубгалеального шунта для профілактики прогресування гідроцефального синдрому, що супроводжує це захворювання. У дітей із постгеморагічною гідроцефалією на першому етапі виконувалось тільки вентрикулосубгалеальне шунтування. Другим етапом було встановлення постійного вентрикулоперитонеального шунта після досягнення дитиною маси 3 кг та при нормалізації показників ліквору. Проміжок між першим та другим етапом операції може сягати більше ніж 3 місяці, тому важливо було в цьому періоді зберегти психомоторний розвиток дитини, який був до операції, та допомогти дитині розвиватися за своїм постконцептуальним віком.
За підтримки програми Української асоціації фізичної реабілітації спільно з CanChild Center for Childhood Disability Research Institute for Applied Health Sciences McMaster University за грантом ЮНІСЕФ на базі Українського державного науково-дослідницького інституту медико-соціальних проблем інвалідності за участю співробітників кафедри педіатрії 2 Дніпропетровської медичної академії проводився тренінг лікарів із раннього втручання з нейрореабілітацією під керівництвом Руд Вонг Чанг. Спільно розроблений комплекс заходів щодо первинної реабілітації дітей першого місяця життя було впроваджено в блоці виходжування відділення реанімації та інтенсивної терапії для новонароджених дітей ДОДКЛ.
Ефективність реабілітаційних заходів завжди оцінюється за шкалами, що виключає суб’єктивізм. На сучасному етапі у світовій реабілітаційній практиці існує два підходи щодо оцінки функціонального розвитку дитини з руховими порушеннями: кількісна оцінка функціонального рухового розвитку дитини та якісна [3–5]. Кількісна оцінка рухових функцій дозволяє провести уніфікований аналіз стану крупної та тонкої моторики (наприклад, кількісне оцінювання рівня функціонального розвитку, пов’язане зі здатністю дитини до поворотів, сидіння, повзання тощо). Якісне оцінювання дозволяє оцінити ступінь виконання певних рухових навичок (наприклад, наскільки добре в дитини збережена координація рухів під час сидіння, ходи). Тести дозволяють виявляти зміни в руховому розвитку в часі. Існують різноманітні шкали та тести для оцінювання рухових навичок. Серед них найбільш часто застосовуються: Alberta Infant Motor Scale — шкала Альберта для оцінки моторного розвитку в дітей від 0 до 18 місяців; The Bayley Scales of Infant Development II: The BSID-II (Note: BSID-III Published 2005) — шкала Бейлі для визначення рівня моторного, інтелектуального розвитку та поведінки дитини віком від 1 місяця до 1,5 року; Gross Motor Function Measure (GMFM), що призначається для оцінки рухового розвитку дітей різного віку та визначення динаміки в часі; Peabody Developmental Motor Scales (PDMS) — шкала для оцінки рухового розвитку дітей від 0 до 7 років; Toddler and Infant Motor Evaluation (TIME) — для дітей із ризиком затримки рухового розвитку віком від 4 до 40 місяців.
У нашому дослідженні використовували шкалу Alberta Infant Motor Scale, що є вірогідною, стандартизованою й загальноприйнятною в європейських країнах [6]. Дана методика дозволяє діагностувати затримку та відхилення в моторному розвитку. Віковий діапазон — від народження до початку незалежного ходіння. Оцінюються пози, розподіл ваги, антигравітаційні рухи.
Результати та обговорення
У 18 пацієнтів основної групи проводились заняття за комплексом вправ. До реабілітаційного комплексу входили вправи на розвиток комунікабельності: постійне спілкування з дитиною при контролі контакту очима; долонькова гімнастика для профілактики розвитку спастичності, розвитку хапального рефлексу; вправи для профілактики косоокості, для розвитку сили м’язів рук, шиї та спини за системою tummy time; вправи для профілактики контрактури у дітей із частково збереженою функцією нижніх кінцівок. На етапі відділення інтенсивної терапії заняття проводились медичним персоналом відділення, а в подальшому — батьками дитини після їх навчання.
У 7 пацієнтів групи порівняння, з якими не було змоги проводити заняття за комплексом розроблених вправ (пізні надходження, низька мотивація батьків), спостерігалося згасання рефлексів, підвищення тонусу м’язів кисті з розвитком згинальних контрактур, зниження здатності концентрації уваги, розвиток стійкої косоокості. Один із пацієнтів цієї групи був переведений в інше відділення, де заняття за комплексом розроблених вправ не проводилися. У результаті вже через 3 тижні в дитини спостерігалося згасання всіх отриманих навичок, розвиток контрактур згиначів пальців, зниження комунікабельності
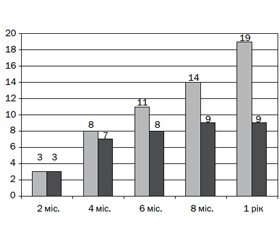
Оцінювання моторних навичок та комунікативних здібностей за шкалою. Alberta Infant Motor Scale проводилось протягом року після переведення дітей з реанімаційного в нейрохірургічне відділення і на амбулаторному етапі, остаточне — у віці 1 року (рис. 1). У дітей основної групи спостерігалась більш виражена позитивна динаміка розвитку моторних навичок. Різниця виявилась вже через 2 місяці проведення занять. У віці 1 року відмінності досягли вірогідних значень. Середня оцінка за шкалою AIMS наприкінці року спостереження у дітей основної групи становила 19 балів, а в дітей групи порівняння – тільки 9 (р < 0,02).
Висновки
Діти з патологією нервової системи потребують комплексного, безперервного довготривалого процесу реабілітації, що повинна починатися вже на етапі реанімаційного відділення після проведення інтенсивної терапії, тривати у відділенні виходжування новонароджених і в подальшому — амбулаторно.
Розроблена індивідуальна програма реабілітації з комплексом вправ залежно від потреб дитини та її можливостей дає значний позитивний результат щодо становлення моторних і сенсорних навичок дитини (запобігання розвитку госпіталізму) та профілактики їх згасання.
Оцінна шкала Alberta Infant Motor Scale є зручною й інформативною щодо оцінки моторного розвитку дітей віком від 0 до 12 місяців із патологією нервової системи.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Організаційно-методичні основи медико-соціальної реабілітації дітей з обмеженими можливостями здоров’я / Р.О. Моісеєнко, В.Б. Педан, В.В. Бережний, Н.Г. Гойда [та ін.] // Соціальна педіатрія. Збірник наукових праць. — Вип. ІІІ. — К.: Інтермед, 2005. — С. 24-30.
2. Основи медико-соціальної реабілітації дітей з органічним ураженням нервової системи: Навч.-метод. посібник / За ред. Мартинюка В.Ю., Зінченко С.М. — К.: Інтермед, 2005. — 416 с.
3. Bax M. Proposed Definition and Classification of Cerebral Palsy / M. Bax, M. Goldstein, P. Rosenbaum, A. Leviton [et al.] // Journal of Developmental Medicine and Child Neurology. — 2005. — Vol. 47, № 5. — Р. 571-576.
4. Bosnjak V. Cerebral palsy in children — diagnostic aims and outcome studies in international comparison / V. Bosnjak // Церебральні паралічі, методи лікування та оцінка ефективності: ІІ Міжнародний симпозіум: Мат. симп. — Трускавець, 2010. — С. 4-7.
5. Surveillance of Cerebral Palsy in Europe (SCPE) [Electronic resourse]. — Access mode: http://www-rheop.ujf-grenoble.fr/scpe2/site_scpe/
6. Alberta Infant Motor Scale: A Clinical Refresher and Update on Re-Evaluation of Normative Data. — http://www.physiotherapy.ca/getattachment/practice-resources/professional-development/pd-storage/pd-handouts/oct-8-alberta-infant-motor-scale-a-clinical-refres/ slides-3-up-bw.pdf.aspx. Published October 8, 2014. Accessed March 12, 2015.

/142-1.jpg )
/143-1.jpg )