Резюме
Публікація присвячена поглибленому розгляду етіології, патогенезу, діагностики та лікування рідкісного захворювання бронхів — пластичного бронхіту. Пластичний бронхіт формується частіше у дітей з уродженими вадами серця після проведення паліативної операції Фонтена (1–4 %), рідше — після оперативного втручання з приводу тетради Фалло, постопераційного хілотораксу або асциту, реконструктивних операцій; а також бронхоектатичної хвороби, бронхіальної астми, туберкульозу, муковісцидозу, хронічного бронхіту, трансплантації легень, грипу H1N1, серцевої недостатності, ревматоїдного артриту чи амілоїдозу. Ідея написання статті виникла під час клінічного спостереження дівчинки п’яти років, яка була госпіталізована в стаціонар з ознаками прогресуючої гіпоксії, задишки та нав’язливого нападоподібного кашлю; при бронхоскопії у неї виявлені пластичні зліпки. Діагностичний пошук захворювання, для якого притаманні такого роду зліпки, показав обмеженість інформації в світових літературних джерелах. Україномовних публікацій, присвячених даному захворюванню, нами не знайдено. Авторами проведений огляд сучасної світової літератури, наведені критерії діагнозу, сучасна класифікаційна система пластичного бронхіту, заснована на гістології зліпків; наведені ефективні методики діагностики та диференційної діагностики захворювань-тригерів пластичного бронхіту. Клінічне спостереження ілюстровано фотографіями зліпків бронхів, результатами рентгенографії та комп’ютерної томографії легень в спіральному режимі кроком 3 мм з мультипланарною реконструкцією, що, з нашої точки зору, може доповнити банк знань педіатрів, дитячих пульмонологів, торакальних хірургів, а також кардіохірургів і кардіологів в Україні.
Публикация посвящена углубленному рассмотрению этиологии, патогенеза, диагностики и лечения редкого заболевания бронхов — пластического бронхита. Пластический бронхит формируется чаще у детей с врожденными пороками сердца после проведения паллиативной операции Фонтена (1–4 %), реже — после оперативного вмешательства по поводу тетрады Фалло, постоперационного хилоторакса или асцита, реконструктивных операций; а также бронхоэктатической болезни, бронхиальной астмы, туберкулеза, муковисцидоза, хронического бронхита, трансплантации легких, гриппа H1N1, сердечной недостаточности, ревматоидного артрита или амилоидоза. Идея написания статьи возникла во время клинического наблюдения девочки пяти лет, которая была госпитализирована в стационар с признаками прогрессирующей гипоксии, одышки и навязчивого приступообразного кашля. При бронхоскопии у девочки обнаружены пластические слепки бронхов. Диагностический поиск заболеваний, для которых характерны такого рода слепки, показал ограниченность информации в мировых литературных источниках. Публикаций на украинском языке, посвященных данному заболеванию, нами не найдено. Авторами проведен обзор современной мировой литературы, представлены критерии диагноза, современная гистологическая классификация пластического бронхита; приведены эффективные методики диагностики и дифференциальной диагностики заболеваний-триггеров пластического бронхита. Клиническое наблюдение иллюстрировано фотографиями слепков бронхов, результатами рентгенографии и компьютерной томографии легких в спиральном режиме шагом 3 мм с мультипланарной реконструкцией, что, с нашей точки зрения, может дополнить банк знаний педиатров, детских пульмонологов, торакальных хирургов, а также кардиохирургов и кардиологов в Украине.
The publication is devoted to the in-depth consideration of etiology, pathogenesis, diagnosis and treatment of a rare disease of the bronchi — plastic bronchitis. Plastic bronchitis is more common in children with congenital heart disease after a Fonten palliative surgery (1–4 %), rarely is induced by the surgery for the Fallot’s tetralogy, postoperative chylothorax or ascites, reconstructive operations; as well as bronchiectasis, bronchial asthma, tuberculosis, cystic fibrosis, chronic bronchitis, lung transplantation, H1N1 flu, heart failure, rheumatoid arthritis, or amyloidosis. The idea of writing the article arose during the clinical observation of a five-year-old girl who was hospitalized with manifested progressive hypoxia, shortness of breath and obsessive paroxysmal cough; the bronchoscopy found plastic casts. The diagnostic search for a disease for which this type of casts is typical has shown limited information in world literature sources. We did not find Ukrainian-language publications devoted to this disease. The authors review the modern world literature, consider the criteria for diagnosis, modern classification system of plastic bronchitis, based on the histology of casts; the effective methods of diagnostics and differential diagnostics of diseases factors of plastic bronchitis. Clinical observation is illustrated with images of bronchial casts, results of X-ray and computed tomography of the lungs in spiral mode with a 3 mm step with multiplanar reconstruction, which from our point of view can complement the knowledge bank of pediatricians, pediatric pulmonologists, thoracic surgeons, as well as cardiac surgeons and cardiologists in Ukraine.
Пластичний бронхіт — рідкісне захворювання, що характеризується обтурацією дихальних шляхів щільними зліпками бронхів. Пластичний бронхіт виявляється у 1–4 % дітей після паліативної операції Фонтена (Fontan), яка полягає в переправленні крові з порожнистих вен в легеневі артерії, оминаючи серце. Дуже рідко пластичний бронхіт — результат оперативного втручання з приводу тетради Фалло, постопераційного хілотораксу або асциту, реконструктивних операцій аортопульмональної дуги. Водночас можливий розвиток пластичного бронхіту і при бронхоектатичній хворобі, бронхіальній астмі, туберкульозі, муковісцидозі, хронічному бронхіті, трансплантації легень, грипі H1N1, серцевій недостатності, ревматоїдному артриті чи амілоїдозі [1–3].
Пластичний бронхіт вперше описано тисячі років тому Галеном, який думав, що пацієнти відхаркують «легеневі вени». На сьогодні відомо, що зліпки створюються внаслідок порушення цілісності слизової оболонки та альвеолярно-капілярного бар’єру з пропотіванням білкового матеріалу, ендобронхіального пропотівання лімфи та ексудації внаслідок запалення бронхів [1, 2, 4]. Один із механізмів формування зліпків наведений на рис. 1.
/122-1.jpg)
В 1997 році М. Сіайр, Н. Хай, Ф. Маггі запропонували класифікаційну систему пластичного бронхіту, засновану на гістології зліпків [5]. Вони визначили два типи захворювання за целюлярним вмістом зліпків. Перший (І) тип включав запальні зліпки, у складі яких присутній фібрин, клітини гострої фази, що асоційовані з легеневими захворюваннями, такими як грип, бронхіальна астма, алергічний бронхолегеневий аспергільоз. Ішемія слизової оболонки бронхів та атракція запальних клітин і фібрину на сьогодні вважаються основними чинниками формування зліпків І типу при пластичному бронхіті. Другий (ІІ) тип — ацелюлярні зліпки, які вміщують переважно муцин, що формується за рахунок збільшення венозного тиску в легеневих венах, гіперсекреції слизу у дітей з уродженими вадами серця, після операції Фонтена або з легеневими лімфангіектазіями. Дана класифікація використовується і сьогодні для прийняття рішення щодо лікування пацієнтів з пластичним бронхітом [1, 2].
Клінічні симптоми. Характерними симптомами пластичного бронхіту вважаються експіраторна задишка, непродуктивний кашель і гіпоксія. У більшості випадків ранні симптоми неспецифічні і можуть нагадувати бронхіальну астму.
Діагностика. Пластичний бронхіт діагностується за умови викашлювання зліпків або лаважування зліпків з трахеобронхіального дерева при бронхо–скопії. За наявності ІІ типу пластичного бронхіту рекомендована динамічна контрастна магнітно-резонансна лімфангіографія. Рентгенологічні знахідки неспецифічні, на рентгенограмі часто виявляються ателектази та/або гіперпневматоз. У табл. 1 наведені основні дослідження, рекомендовані для диференційної діагностики захворювань-тригерів розвитку пластичного бронхіту [1–4].
Лікування. Для кожного пацієнта з пластичним бронхітом обирається індивідуальна стратегія лікування.
Ініціальне лікування пластичного бронхіту І типу включає санаційно-діагностичну бронхоскопію, призначення бронходилататорів, глюкокортикостероїдів, муколітиків та 3% NaCl інгаляційно. Активатори плазміногену (альтеплаза) та дорназа альфа є препаратами вибору муколітичної терапії. Базисна антибактеріальна терапія зазвичай включає макроліди. Топічне лікування полягає в руйнуванні зліпків шляхом інгаляції гепарину, активаторів плазміногену або дорнази альфа (на целюлярний компонент) і N-ацетилцистеїну (на муцин) [1–3].
При пластичному бронхіті ІІ типу рекомендовано оптимізувати гемодинаміку шляхом створення фенестрації між передсердями після операції Фонтена, усунення всіх судинних обструкцій (пульмональних артерій і вен). Для резистентних пацієнтів проводиться емболізація аномальних лімфатичних судин під час динамічної контрастної магнітно-резонансної лімфангіографії [4, 5].
Прогноз. При І типі пластичного бронхіту, що провокується інфекцією, прогноз сприятливий. При ІІ типі прогноз сумнівний і залежить від можливості зменшити підвищений венозний тиск та усунути аномальну циркуляцію лімфи.
Для ілюстрації викладеного вище наводимо власне клінічне спостереження. Дівчинка, 5 років, з масою тіла 23 кг, надійшла у відділення інтенсивної терапії зі скаргами на постійну задишку та нав’язливий кашель, підвищення температури тіла до 38,0 °С.
За даними анамнезу захворювання, дитина хворіє 6 місяців, коли вперше з’явився напад задишки, була надана медична допомога, після чого стан поліпшився. Протягом останніх 6 місяців проявів бронхіальної обструкції не було. Із анамнезу життя відомо, що дитина від 1-ї вагітності, що перебігала фізіологічно, перших пологів в термін 38 тижнів, з масою тіла при народженні 3800 г. Діагноз «атопічний дерматит» встановлений у 3 місяці. Існує сімейний алергоанамнез (у матері — бронхіальна астма).
Дитина госпіталізована в відділення інтенсивної терапії в тяжкому стані, обумовленому дихальною недостатністю: ціаноз носогубного трикутника, SpO2 92 %, експіраторна задишка, участь допоміжних м’язів в акті дихання. Перкуторно виявлений коробковий звук, аускультативно — ослаблене дихання в нижніх відділах легень, з обох боків. Серцево-судинна система без патології.
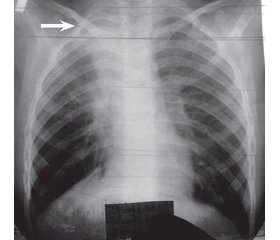
Проведена рентгенографія органів грудної клітки в проекції S1–2, виявлена ділянка інтенсивного затемнення з вираженими контурами. Клінічні і рентгенологічні дані дали підставу для встановлення діагнозу позалікарняної правобічної сегментарної (S1–2) пневмонії (рис. 2).
Дитині призначене лікування: оксигенотерапія, внутрішньовенно цефтріаксон 100 мг/кг/добу. Для менеджменту вираженого синдрому бронхіальної обструкції дитина отримувала внутрішньовенно преднізолон (1 мг/кг кожні 6 годин) та беродуал (0,1 мл/кг 4 рази на добу), гепарин, муколітики; інфузійну терапію.
У динаміці спостереження стан дитини погіршився: наростала дихальна недостатність, оксигенозалежність, дихання ставало ослабленим над всією поверхнею правої легені. Комп’ютерна томографія легень в спіральному режимі кроком 3 мм при мультипланарній реконструкції показала невеликі ділянки сегментарних тіней у верхніх відділах правої легені (проекція S1–3) (рис. 3). Прийнято рішення ургентно провести бронхоскопічне дослідження, в результаті якого визначено, що просвіт дольового бронха справа перекритий на 80 % щільними зліпками, слизова оболонка головного та дольового бронхів гіперемована. Сегментарні бронхи також заповнені зліпками бронхів довжиною від 1 до 5 см. Фотографію зліпків бронхів дивись на рис. 4.
Дитині встановлено діагноз «пластичний бронхіт, ускладнений позалікарняною правобічною сегментарною (S1–2) пневмонією».
Наступний етап дослідження полягав в виявленні етіології захворювання.
Проведено мікроскопічне дослідження зліпків та виявлений І тип зліпків, а саме: в структурі зліпків були лейкоцити (100 %), переважно нейтрофіли, багато альвеолярного та невелика кількість циліндричного епітелію, фібрин, муцин.
У результаті додаткових досліджень визначений підвищений IgE — 743,7 МЕ/мл (норма — до
50 МЕ/мл). Імунофлюоресцентне дослідження змиву з носоглотки показало персистенцію вірусу парагрипу 3-го типу. Пілокарпінова проба була нормальною — 20 мекв/л.
Допплерехокардіографічне дослідження не виявило даних за мальформацію серця і судин та порушення їх функції.
У дитини не виявлено даних за уроджену ваду серця та ревматоїдний артрит, туберкульоз легень.
Таким чином, у пацієнта діагностовано пластичний бронхіт І типу та призначене ініціальне лікування, що включало санаційну бронхоскопію, призначення бронходилататорів, глюкокортикостероїдів, муколітиків та 3% NaCl інгаляційно. Як антибактеріальна терапія — макроліди. Стан дівчинки поліпшився, у зв’язку з чим вона переведена на амбулаторний етап спостереження.
На нашу думку, етіологією даного захворювання була комбінація IgE-залежної алергії, на тлі якої мало місце інфікування парагрипом 3-го типу, що й привело до формування пластичного бронхіту у дитини. Пневмонія могла розвитися як ускладнення парагрипу 3-го типу або в результаті обтурації верхньодольових бронхів пластичними зліпками. Дискусійними залишаються питання прогнозу захворювання: не виключено розвиток бронхіальної астми, рецидиву пластичного бронхіту при наступних респіраторних інфекціях. Так чи інакше, у зв’язку з орфанністю даного захворювання та обмеженням літературних даних ці питання поки залишаються для катамнестичного спостереження.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/122-1.jpg)
/122-2.jpg)
/123-1.jpg)
/123-2.jpg)
/124-1.jpg)