Вступ
Вертикальна ходьба є найбільш природною локомоцією людини, що відбувається в результаті складної координованої дії скелетних м’язів, тулуба та кінцівок. Якщо через захворювання здатність до ходіння ставиться під загрозу, то результатом може бути тимчасове, а інколи і тривале обмеження опороздатності та інвалідність. Виявлення причин і ступеня тяжкості порушень ходьби хворої людини є найважливішим завданням лікарів ортопедів-травматологів та відновного лікування.
Кількість ушкоджень та захворювань кульшового суглоба становить 8,1 % серед усієї патології опорно-рухової системи [1]. Найбільш ефективними на сьогодні є оперативні методи лікування. За даними Всесвітньої організації охорони здоров’я, в світі щороку виконується 1,500 млн тотальних заміщень кульшового суглоба. Кількість операцій у світі останніми роками збільшилася на 80 % [2–5]. Виходячи з даних світової статистики, щорічно потребують протезування суглобів від 500 до 1000 хворих на 1 млн населення, для України такий показник становить 25–40 тисяч хворих щороку. На жаль, поки що в Україні таких операцій роблять значно недостатньо [6, 7].
Незважаючи на постійно зростаючу кількість операцій протезування та моделей ендопротезів, одночасно зростає і кількість ускладнень після протезування. Ускладнення при ендопротезуванні кульшового суглоба залежать не тільки від початкового стану кульшового суглоба, а й обумовлені часто відсутністю чіткого алгоритму при плануванні операції [8]. Однією з частих особливостей протезування кульшового суглоба є недотримання довжини дії абдукторів стегна протезованого суглоба порівняно з контралатеральним. Різниця у довжині плеча дії абдукторів стегна протезованого та контралатерального суглобів може досягати 50 мм [9]. Ця проблема мало вивчена в роботах і вітчизняних, і закордонних авторів. І якщо якість протезування у хворих оцінюють переважно рентгенометрично чи за допомогою опитувальників якості життя, то особливості біомеханіки пересування таких хворих вивчені недостатньо. Тим менше є робіт, присвячених розгляду віддалених ускладнень ендопротезування кульшового суглоба у хворих з різною довжиною плеча дії абдукторів (ДПДА) стегна.
Мета роботи: оцінити динаміку та особливості геометричних параметрів ходьби пацієнтів до тотального протезування кульшового суглоба та після нього при збереженні та зменшенні довжини плеча дії абдукторів стегна після протезування у віддаленому періоді спостереження.
Матеріали та методи
Аналізували геометричні параметри ходьби хворих, у яких після протезування рентгенометрично була виявлена різна ДПДА стегна. У дослідження були залучені хворі, у яких різниця у довжині кінцівок до протезування не перевищувала 4 см, тобто вкорочення могло бути усунено протезуванням, і після лікування різниця у довжині кінцівок не перевищувала 2 см, тобто функціонально хворі могли пересуватися без кульгавості. Було проаналізовано параметри ходьби 46 хворих на коксартроз, які було поділені на 2 групи. До І групи увійшло 26 хворих, у яких рентгенометрично після протезування кульшового суглоба довжина дії абдукторів стегна не змінилася або різниця не перевищувала 10 мм у бік зменшення. До ІІ групи потрапили хворі (20 пацієнтів), у яких після протезування рентгенометрично було виявлено зменшення ДПДА стегна більше ніж на 10 мм. Обстеження проводили до протезування та у віддалені періоди спостереження — через 1–1,5 та 5–7 років після протезування. Як референтна норма були взяті дані [10].
Для оцінки біомеханічної якості ходьби хворих з дегенеративними захворюваннями кульшового суглоба нами було застосовано систему GAITRite. Ця система являє собою електронну доріжку, з’єднану з комп’ютером, що автоматизує вимірювання часових і просторових параметрів ходьби. Система відтворює параметри, що описують механізм ходьби людини і характеризують здатність до підтримки рівноваги, координації і спільних дій скелетно-м’язової та нервової систем. При пересуванні по доріжці пацієнт активує датчики тиску, а програма за спеціальними алгоритмами формує зони відбитків стопи і розраховує просторові та часові параметри ходьби.
Отримані дані були оброблені статистично, визначали наступні параметри: середнє (М) та стандартне відхилення (SD), мінімальне та максимальне значення. Порівняння параметрів кроків кожної кінцівки між групами хворих проводили за допомогою Т-тесту для незалежних вибірок. Порівняння з референтною нормою проводили за допомогою одновибіркового Т-тесту. Аналіз проводили в пакеті SPSS 20.0.
Результати
Було проведено статистичний аналіз результатів дослідження хворих на коксартроз до та у віддалені періоди після протезування кульшового суглоба, отриманих за допомогою системи GAITRite. Аналізували геометричні параметри ходьби: довжина кроку (Step Length) або короткий крок; довжина довгого кроку (Stride Length); ширина опори (H-H Base Support) та величини кута розвороту стопи (Toe In/Toe Out).
Довжина кроку (Step Length) або короткий крок — відстань між відбитками різнойменних стоп. Вимірюють вздовж лінії прогресії кроку від центра п’ятки однієї ноги до центра п’ятки другої (рис. 1).
Проведений статистичний аналіз показав, що до лікування у хворих на коксартроз спостерігали статистично значуще (р < 0,001) зменшення довжини кроку і хворої, і здорової кінцівок порівняно зі значенням референтної норми — 66,9 ± 7,5 см.
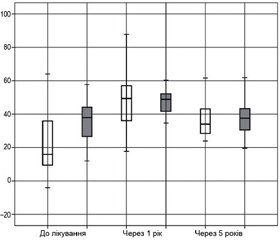
Треба відмітити, що через втрату опірності хворого суглоба довжина кроку здоровою кінцівкою менше, ніж довжина кроку хворої кінцівки (якщо розвиток дегенеративного процесу в контралатеральному суглобі не досяг також повної втрати опірності). На діаграмі (рис. 2) показано динаміку параметра впродовж спостереження.
/9-1.jpg)
Було виявлено, що довжина кроку хворої кінцівки статистично значущо (р < 0,05) більше кроку здорової кінцівки. Через 1 рік після протезування у хворих спостерігається значне збільшення довжини кроку обома кінцівками, у переважній більшості хворих вирівнюється довжина кроків, і різниця між ними стає статистично однаковою: у І групі — 51,2 ± 12,3 см для здорової й 49,8 ± 9,3 см для хворої кінцівки (p = 0,246); а в ІІ групі — 46,8 ± 16,7 см і 47,6 ± 7,3 см відповідно (p = 0,841). На цьому етапі спостереження групи хворих статистично не відрізняються (p = 0,671 для здорової та р = 0,501 для хворої кінцівки). Іншу картину спостерігаємо у віддаленому періоді, у хворих відбувається зменшення довжини кроків для обох кінцівок. На цей час спостереження різниця між групами досягнула статистично значущого рівня для всіх параметрів (p < 0,05). Відмітимо, що у хворих на віддалений термін спостереження 5–7 років відбулося значуще зменшення довжини кроку: у хворих І групи для здорової кінцівки, а у хворих ІІ групи — протезованої. Але одночасно в обох групах спостерігається вирівнювання довжини кроку.
Довжина довгого кроку (Stride Length) — відстань між послідовними однойменними відбитками стоп. Вимірюється відстань між точками п’яток двох послідовних відбитків однієї стопи по лінії прогресії кроку (рис. 3). Референтна норма — 134,2 ± 15,1 см.
Було проаналізовано параметр довгого кроку хворих на коксартроз до протезування, через 1 рік та впродовж 5–7 років після нього. Динаміка параметра довгого кроку наведена на рис. 4.
До лікування у хворих обох груп довжина довгого кроку була практично однаковою, причому і для хворої (p = 0,550), і для здорової (p = 0,202) кінцівки, в середньому становила біля 40 см, причому загальний розкид значень в обох групах не перевищував 60 см. Зменшення довжини довгого кроку для здорової кінцівки порівняно із хворою пояснюється тим, що на хворій кінцівці внаслідок втрати опорних функцій кульшового суглоба зменшується й опора на нього, і хворий для підтримки рівноваги скорочує довжину кроку здорової кінцівки.
Через рік після протезування, коли у хворих вже повністю відновилась опорна функція оперованої кінцівки та хворі звикли до протезу, спостерігали значне збільшення довжини довгого кроку в усіх хворих. Треба відмітити, що у хворих І групи довжина кроків була більше, ніж у хворих ІІ групи, особливо це помітно для довжини довгого кроку здорової кінцівки (для І групи — 130,58 ± 11,42 см, для ІІ групи — 121,50 ± 10,11 см), причому ця різниця виявилася статистично значущою (p = 0,007), тобто у хворих І групи опірність протезованого суглоба була вище, ніж у хворих ІІ групи. Довжина довгого кроку хворої кінцівки у пацієнтів обох груп була близька, тобто опірність непротезованого суглоба зберіглася.
У віддалений період спостереження була відмічена часткова втрата довжини довгого кроку, причому для обох суглобів. Але у хворих І групи довжина довгого кроку здорової кінцівки (89,33 ± 11,14 см) була статистично значущо (p = 0,040) більшою, ніж у хворих ІІ групи (80,76 ± 16,29 см). Зменшилася довжина довгого кроку і хворої кінцівки, особливо у хворих ІІ групи, але різниця не досягала статистичної значущості (t = 0,543; p = 0,590).
Ширина опори (H-H Base Support) — відстань між відбитками стопи до осі прогресії руху протилежної стопи. Вимірюють як вертикальну відстань від центра п’ятки одного сліду на лінію прогресії, сформовану двома слідами протилежної кінцівки (рис. 5).
/10-2.jpg)
Даний параметр є одним із найважливіших ознак ходьби, особливо при діагностиці захворювань кульшового суглоба. Перша ознака дегенеративних змін у кульшовому суглобі — поява больових відчуттів при привідно-відвідних рухах нижньої кінцівки. З часом розвиваються привідно-відвідні контрактури, які заважають хворому нормально пересуватися. У тяжких випадках може спостерігатися зміщення кінцівки медіально, тобто значне зменшення ширини кроку. В результаті протезування кульшового суглоба вирішується проблема патологічного розвороту суглоба, але у подальшому функціонування протезованого суглоба цілком залежить від правильної роботи м’язів стегна та загального стану нижніх кінцівок. Була проаналізована динаміка ширини кроку у хворих до протезування та після. Результати наведено у табл. 1.
/11-1.jpg)
За даними проведеного статистичного аналізу було доведено, що у хворих на коксартроз ширина кроку здорової кінцівки впродовж всього терміну спостереження, починаючи із першого звернення до протезування, становить близько 13–14 см. Для хворої кінцівки було визначено первинне значне зменшення ширини кроку до 5–6 см. Через 1 рік після протезування у хворих збільшилася ширина кроку, але не досягла значень здорової кінцівки. Через 5 років спостереження ширина кроку у хворих залишилася на тому ж рівні.
Треба відмітити, що параметр «ширина кроку» у хворих на коксартроз змінюється у широких межах. Це пояснюється як наявністю привідно-відвідних контрактур, так і особистими особливостями постави людини, звички ходьби, яка формувалася впродовж життя та розвитку хвороби. За даними, отриманими після проведення статистичного аналізу, можна бачити, що у деяких хворих спостерігали навіть негативні (мінусові) значення ширини кроку як хворої, так і здорової кінцівок. Це можна пояснити тим, що за наявності вкорочення хворої кінцівки пацієнт для підтримки рівноваги виносить кінцівку за лінію прогресії кроку хворої кінцівки й тим самим компенсує втрату опороздатності цієї кінцівки. А винос хворої кінцівки за лінію прогресії здорової кінцівки відбувається через наявність контрактури чи відвідних болів. Звичайно, такий характер ходьби спостерігався тільки у деяких хворих з тяжким й тривалим перебігом коксартрозу, при якому відбулося майже повне руйнування суглоба. Переважно це були пацієнти похилого віку.
Величини кута розвороту стопи під час ходьби (Toe In/Toe Out) — це кут між лінією прогресії та середньою лінією сліду стопи, тобто кут розвороту стопи відносно осі напрямку руху однойменної ноги (рис. 6). Визначають у градусах. У нормі кут розвороту стопи коливається в межах від 10 до 15° [3].
Це ще один важливий показник для оцінки як ходьби хворих, так і якості протезування. Відомо, що нормальний кут розвороту стопи становить від 7° до 15°. При дегенеративних захворюваннях кульшового суглоба внаслідок того, що хворий під впливом больового синдрому починає винаходити більш зручний спосіб установки кінцівки, кут розвороту стопи іноді збільшується до 45°.
Таке положення стопи при тривалому перебігу захворювання призводить до зміни біомеханічних навантажень на м’язи кульшового суглоба та нижніх кінцівок, змінюючи не тільки їх силу, а й напрямок дії. Протезуванням не завжди можна, а часто і неможливо змінити роботу м’язів, що у віддалений період призводить до негативних наслідків, навіть до вивихів ендопротезів, розвитку захворювання колінних і гомілкових суглобів.
Ми проаналізували параметр «кут розвороту стопи під час ходьби» у наших хворих упродовж спостереження. Результати наведені в табл. 2.
/12-2.jpg)
Статистичний аналіз показав, що у хворих на коксартроз спостерігається помітний латеральний розворот стопи хворої кінцівки, хоча у більшості хворих кут розвороту в середньому і знаходився незначно вище норми (не перевищував 20°), але парний аналіз показав, що розворот стопи здорової кінцівки статистично значущо менший, ніж розворот стопи хворої (р = 0,001). Через 1 рік після протезування виявилося, що у більшості хворих кут розвороту стопи протезованої кінцівки зменшився, але все ж залишався статистично більшим, ніж кут здорової кінцівки. На 5-й рік спостереження у хворих І групи ми спостерігали практично нормалізацію кута розвороту стопи протезованої кінцівки і констатували відсутність асиметрії у розвороті стоп кінцівок (р = 0,732); у той же час у хворих ІІ групи кут розвороту стоп і протезованої, і контралатеральної кінцівок збільшився, причому асиметрія розвороту стоп зросла (p = 0,019).
Обговорення
За результатами проведеного статистичного аналізу геометричних параметрів ходьби хворих на коксартроз упродовж спостереження від першого звернення до періоду 5–7 років після протезування було виявлено деякі закономірності для пацієнтів, у яких рентгенологічно після протезування було виявлено зменшення довжини плеча дії абдукторів стегна (ІІ група хворих), та у хворих, у яких ДПДА стегна залишилася без зміни (І група хворих).
Отже, до протезування групи за параметрами ходьби були однаковими, тобто у хворих простежувалися всі ознаки спотворення ходьби внаслідок дегенеративного захворювання кульшового суглоба. Протезування у більшості хворих приводило до відновлення параметрів ходьби, хоча у більшості випадків нормалізація параметрів і не досягала середньостатистичної референтної норми, але практично відновлювало симетрію ходьби.
При коксартрозі у хворих змінюється постава кінцівки, а саме: виникає розворот стопи латерально, через розвиток привідно-відвідних контрактур відбувається зміщення анатомічного центра ваги нижньої кінцівки у медіальний бік. Протезуванням ці вади у більшості хворих було виправлено, хоча і недостатньо через конструктивні особливості ендопротезів, що обмежують відведення кінцівки.
Тобто через 1 рік після протезування, на момент, коли хворі вже повністю відновилися після оперативного втручання та освоїли ендопротез, спостерігалося значне покращення параметрів ходьби.
У віддаленому періоді, через 5–7 років, у хворих спостерігали погіршення параметрів ходьби, а у деяких хворих погіршення показників досягало значень до ендопротезування. Особливо це було помітно у хворих ІІ групи.
Як відомо, якість ходьби обумовлює не тільки сам ендопротез, а й стан м’язової системи стегна, поперекового відділу хребта та всієї нижньої кінцівки. Як показали результати моделювання, при зменшенні ДПДА стегна хворому треба докладати більше зусиль для здійснення рухів, а саме ходьби. Таким чином, у хворих зі зменшеною ДПДА стегна відбувалося постійне перенапруження означених м’язів, що у віддаленому періоді призвело до розвитку чи прогресування дегенеративних змін в інших суглобах нижньої кінцівки — колінному суглобі, гомілково-ступневому суглобі та поперековому відділі хребта. А враховуючи те, що протезування проводили у хворих переважно похилого віку, більшість з яких через 5–7 років набули додатково інші захворювання опорно-рухового апарату, то додаткові постійні асиметричні напруження м’язів нижніх кінцівок збільшили швидкість прогресування дегенеративних змін у суглобах.
Висновки
Проведений статистичний аналіз геометричних параметрів ходьби пацієнтів з коксартрозом до протезування та після нього показав, що у хворих зі зменшенням довжини плеча дії абдукторів стегна внаслідок тривалого однобічного перенапруження м’язів протезованої кінцівки у віддаленому періоді спостерігається втрата опірності та надбаних після протезування навичок ходьби. Як було виявлено, втрата опороздатності та симетричності ходьби спостерігалася майже в усіх хворих, але у хворих зі зменшеною ДПДА стегна ці зміни були більш помітними.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/8-1.jpg)
/9-1.jpg)
/9-2.jpg)
/10-1.jpg)
/10-2.jpg)
/11-1.jpg)
/12-1.jpg)
/12-2.jpg)