Резюме
Актуальність. У статті наведені основні проблеми ранньої діагностики гастроезофагеальної рефлюксної хвороби (ГЕРХ) у дітей шкільного віку, що призводять до пізнього виявлення та початку лікування. Метою дослідження було визначення основних факторів ризику, що можуть зумовлювати розвиток захворювання, а також тригерів, які провокують розвиток ГЕРХ у дітей шкільного віку. Знання факторів ризику може допомогти в профілактиці формування ГЕРХ у дітей та при вчасній діагностиці та терапії зменшити тяжкість захворювання та покращити показники якості життя. Матеріали та методи. У відкритому дослідженні брали участь 98 дітей шкільного віку (31 дівчинка, 67 хлопців) віком від 6 до 18 років (середній вік становив 14,2 року). Діагностика гастроезофагеальної рефлюксної хвороби була проведена відповідно до Наказу МОЗ України від 29.01.2013 № 59 «Про затвердження уніфікованих клінічних протоколів медичної допомоги дітям із захворюваннями органів травлення». При комплексному обстеженні проведено визначення можливих факторів ризику, для чого було здійснено детальний збір анамнезу: визначали характер харчування дитини та регулярність прийому їжі, режим дня, наявність та інтенсивність фізичного навантаження, наявність хронічного стресу (психотравмуючих ситуацій), тривалість сну, наявність шкідливих звичок, хибних харчових звичок. З анамнезу життя також з’ясовували тривалість грудного вигодовування та початок введення прикорму. Фізикальне обстеження було спрямоване також на виявлення так званих симптомів тривоги red flags, що можуть свідчити про наявність ускладнень чи органічної патології. Результати. В обох вікових групах переважали хлопчики, окрім того, вірогідно більше серед хворих із ГЕРХ було дітей з 2-ї групи — віком 13–17 років. Раннє введення прикорму було виявлено в обох групах, як і раннє штучне/змішане вигодовування. Більше 85 % дітей мали ознаки вегетативної дисрегуляції та наявну супутню патологію верхніх відділів травного тракту. Цікавим є той факт, що в більшості обстежених індекс маси тіла відповідав нормі, тобто цей фактор ризику не мав вірогідного значення. Висновки. У результаті проведеного дослідження визначено основні фактори ризику, що сприяють формуванню ГЕРХ у дітей двох вікових груп: 6–12 років та 13–17 років, а також проаналізовано взаємозв’язок окремих факторів ризику з різними формами ГЕРХ. Оптимізація первинної скринінгової діагностики ГЕРХ може бути досягнена завдяки використанню на амбулаторному етапі надання медичної допомоги адаптованого дитячого опитувальника за типом GERDQ, що включає питання не лише з типових стравохідних клінічних симптомів, але й із позастравохідних та атипових симптомів ГЕРХ. Більшість факторів ризику та тригерних факторів модифіковані, отже, контроль за станом дітей на етапі надання первинної медичної допомоги, що знаходяться в групі ризику з формування ГЕРХ, своєчасна діагностика та корекція факторів ризику чи рефлюксних порушень, що виникають за наявності цих факторів, дозволять запобігти розвитку захворювання чи появі тяжкого перебігу, що підвищить якість життя пацієнта.
Актуальность. В статье приведены основные проблемы ранней диагностики гастроэзофагеальной рефлюксной болезни (ГЭРБ) у детей школьного возраста, которые приводят к позднему выявлению и началу лечения. Целью исследования было определение основных факторов риска, которые могут вызывать развитие заболевания, а также триггеров, которые провоцируют развитие ГЭРБ у детей школьного возраста. Знание факторов риска может помочь в профилактике формирования ГЭРБ у детей и при своевременной диагностике и терапии уменьшить тяжесть заболевания и улучшить показатели качества жизни. Материалы и методы. В открытом исследовании приняли участие 98 детей школьного возраста (31 девочка, 67 мальчиков) в возрасте от 6 до 18 лет (средний возраст составил 14,2 года). Диагностика гастроэзофагеальной рефлюксной болезни была проведена в соответствии с Приказом МЗ Украины от 29.01.2013 № 59 «Об утверждении унифицированных клинических протоколов медицинской помощи детям с заболеваниями органов пищеварения». При комплексном обследовании проведено определение возможных факторов риска, для чего был осуществлен детальный сбор анамнеза: определяли характер питания ребенка и регулярность приема пищи, режим дня, наличие и интенсивность физической нагрузки, наличие хронического стресса (психотравмирующих ситуаций), продолжительность сна, наличие вредных привычек, вредных пищевых привычек. Из анамнеза жизни также выясняли продолжительность грудного вскармливания и начало введения прикорма. Физикальное обследование было направлено также на выявление так называемых симптомов тревоги red flags, которые могут свидетельствовать о наличии осложнений или органической патологии. Результаты. В обеих возрастных группах преобладали мальчики, кроме того, достоверно больше среди больных с ГЭРБ было детей из 2-й группы — в возрасте 13–17 лет. Раннее введение прикорма было обнаружено в обеих группах, как и раннее искусственное/смешанное вскармливание. Более 85 % детей имели признаки вегетативной дисрегуляции и имеющуюся сопутствующую патологию верхних отделов пищеварительного тракта. Интересен тот факт, что у большинства обследованных индекс массы тела соответствовал норме, то есть этот фактор риска не имел достоверного значения. Выводы. В результате проведенного исследования определены основные факторы риска, способствующие формированию ГЭРБ у детей двух возрастных групп: 6–12 лет и 13–17 лет, а также проанализирована взаимосвязь отдельных факторов риска с различными формами ГЭРБ. Оптимизация первичной скрининговой диагностики ГЭРБ может быть достигнута благодаря использованию на амбулаторном этапе оказания медицинской помощи адаптированного детского опросника по типу GERDQ, включающего вопросы не только по типичнным пищеводным клиническим симптомам, но и по внепищеводным и атипичным симптомам ГЭРБ. Большинство факторов риска и триггерных факторов является модифицированными, следовательно, контроль за состоянием детей на этапе оказания первичной медицинской помощи, находящихся в группе риска по формированию ГЭРБ, своевременная диагностика и коррекция факторов риска или рефлюксных нарушений, возникающих при наличии этих факторов, позволят предупредить развитие заболевания или появление тяжелого течения, что повысит качество жизни пациента.
Background. The article presents the main problems of early diagnosis of gastroesophageal reflux disease (GERD) in school-age children, which leads to late detection and initiation of treatment. The purpose of the study was to identify the main risk factors that may predispose the development of this disease, as well as triggers that provoke GERD in school-age children. Knowledge of risk factors can help prevent the formation of GERD in children, and, with timely diagnosis of therapy, reduce the severity of the disease and improve quality of life. Materials and methods. Open comparative study included 98 school-age children (31 girls, 67 boys) aged 6 to 18 years (mean age 14.2 years). Diagnosis of gastroesophageal reflux disease was conducted in accordance with the Order of the Ministry of Health of Ukraine dated January 29, 2013, No. 59 “On Approval of Unified Clinical Protocols for Medical Care of Children with Digestive Disorders”. During the comprehensive examination, the identification of possible risk factors was made, for which a detailed history collection was performed: the nature of the child’s nutrition and the regularity of the meal were evaluated, as well as the mode of the day, the presence and intensity of physical activity, the presence of chronic stress (psycho-traumatic situations), sleep duration, bad habits, false eating habits. Past medical history also revealed the duration of breastfeeding and the time of supplementary food introduction. Physical examination was also aimed at the detection of so-called symptoms of anxiety — “red flags” that may indicate the presence of complications or organic pathology. Results. In both age groups, boys were dominant; besides, there were significantly more children aged 13–17 years in the group with GERD. Early administration of supplements was revealed in both groups, as well as early artificial/mixed feeding. More than 85 % of children had signs of autonomic dysregulation and concomitant pathology of the upper digestive tract. Interestingly, body mass index met norms in most patients, so this risk factor was not significant. Conclusions. The study has revealed the main risk factors that contribute to the formation of GERD in children of two age groups: 6–12 and 13–17 years, and the relationship between individual risk factors with different forms of GERD was analyzed. Optimization of the primary screening diagnosis of GERD can be achieved by using adapted pediatric GERD questionnaire at the outpatient stage of medical care. It includes not only questions about typical esophageal clinical symptoms, but also extravascular and atypical GERD symptoms. Most of the risk factors and trigger factors are modified, so at the stage of primary care, the control of children’s status who are at risk of GERD, timely diagnosis and correction of risk factors, or reflux disorders which occur in the presence of these factors will prevent the development of disease or its severe course that will improve the quality of life of the patient.
Вступ
Більшість захворювань дорослих мають коріння в дитячому віці, що обумовлює якість та тривалість усього життя [1]. Втрачена якість здоров’я та життя дитини, безумовно, впливає на тривалість та повноцінність подальшого її життя, що в сукупності має неабияке значення для гармонічного розвитку усього соціуму. [2] Спрямування української педіатрії відповідає глобальній стратегії охорони здоров’я дітей у Європі, розробленій Всесвітньою організацією охорони здоров’я (ВООЗ) (Anthony Costello, 2017), що спрямована на системну боротьбу щодо соціально значущих хвороб, інфекційних хвороб, екологічної патології та ожиріння в дітей і підкреслює необхідність пропаганди дитячими та сімейними лікарями здорового способу життя, широке впровадження раціонального харчування. Структура поширеності хвороб у дітей віком 0–17 років в Україні останніми роками динамічно змінювалась, на другому місці знаходяться хвороби органів травлення — 6,43 % (у 1994 році — 7,62 %) [1].
Актуальність проблеми гастроезофагеальної рефлюксної хвороби (ГЕРХ) не викликає сумнівів через свою високу поширеність як серед дорослого, так і серед дитячого населення. ГЕРХ справляє тривалий негативний вплив на якість життя пацієнтів, що робить дане захворювання медико-соціальною проблемою.
За визначенням ВООЗ, ГЕРХ — це хронічне рецидивуюче захворювання, обумовлене порушенням моторно-евакуаторної функції гастроезофагеальної зони та характеризується спонтанним і/або регулярним закиданням у стравохід шлункового чи дуо–денального вмісту, що призводить до ушкодження дистального відділу стравоходу [3].
Патогенез ГЕРХ є мультифакторним. Розуміння цих факторів та їх взаємодії між собою значно покращилося останнім часом, з ростом нових знань щодо кислотної кишені і грижі стравохідного отвору діафрагми [4–6]. Хоча розуміння значно зросло останнім часом, все ж необхідно більше досліджень, щоб краще зрозуміти певні стравохідні та позастравохідні клінічні прояви ГЕРХ, особливо в пацієнтів зі стійкістю до терапії симптомів [7–10].
Незважаючи на величезне зацікавлення з боку як українських, так і зарубіжних гастроентерологів до вивчення цієї патології, багато питань, пов’язаних із неухильним її ростом та омолодженням, складністю діагностики, особливо в дитячому віці, профілактикою формування ГЕРХ і тактикою спостереження за цією категорією хворих, до сьогодні лишається актуальним та потребує вирішення [11, 12].
Огляд публікацій, оприлюднений у «Journal of Pediatric Gastroenterology and Nutrition» у 2018 р. в Embase та MEDLINE/PubMed, загалом показав, що прогностичні дослідження щодо ГЕРХ у педіатрії мають обмежену якість і демонструють велику методологічну неоднорідність. На підставі цих досліджень неможливо визначити тих дітей, котрі матимуть несприятливий результат щодо симптомів ГЕРХ або ендоскопічні ускладнення [3].
Установлення діагнозу ГЕРХ педіатрами та лікарями загальної практики є утрудненим, що пов’язано з низкою проблем, що виникають через відсутність золотого стандарту діагностики даної патології в дітей. На практиці в більшості хворих діагноз ГЕРХ визначається за наявності характерних класичних симптомів, таких як печія, регургітація. Однак у педіатричній практиці часто складно їх встановити через різноманіття інтерпретації пацієнтами даних симптомів [13, 14].
На характер клінічних проявів ГЕРХ впливають зміни з боку інших органів травної системи, насамперед гастродуоденальна патологія, що супроводжує ГЕРХ у чималій кількості випадків. Останнім часом відмічається висока частота коморбідності ГЕРХ із функціональною патологією органів травного тракту, зокрема із синдромом подразненого кишечника та функціональною диспепсією. Часте поєднання ГЕРХ із захворюваннями та функціональними розладами шлунково-кишкового тракту не є випадковим, а обумовлене спільністю їх патофізіологічних механізмів [15, 16].
Серед факторів ризику, що можуть зумовлювати розвиток гастроезофагеальної рефлюксної хвороби, виділяють: чоловічу стать, генетичну схильність щодо захворювань шлунково-кишкового тракту, обтяжений перинатальний анамнез, тривалий синдром зригування, раннє/неналежне введення прикорму (до 6 міс.), органічну патологію гастродуоденальної зони, вегетативну дисрегуляцію, паразитарну інвазію, вогнища хронічної інфекції, надлишкову масу тіла/ожиріння, синдром недиференційованої сполучнотканинної дисплазії, ковзну грижу стравохідного отвору діафрагми; прискорені темпи фізичного розвитку [17, 18].
До факторів, що провокують розвиток ГЕРХ, відносять: порушення режиму та якості харчування, хибні харчові звички, відсутність регулярної фізичної активності, стани, що супроводжуються підвищенням інтраабдомінального тиску (запори, неадекватне фізичне навантаження, тривале похиле положення тулуба тощо), респіраторну патологію (бронхіальна астма, муковісцидоз, рецидивуючий бронхіт тощо), деякі лікарські препарати (холінолітики, седативні і снодійні засоби, β-адреноблокатори, нітрати тощо), вживання алкогольних напоїв, куріння, герпес-вірусні інфекції, грибкові ураження стравоходу, тривале психоемоційне навантаження та хронічні порушення якості/тривалості сну [19, 20].
Матеріали та методи
Усі пацієнти були розподілені на 2 групи. До 1-ї групи (1-ша група — C, Children) увійшли 32 дитини віком 6–12 років. До 2-ї (2-га група — А, Adolescents) — 68 (79,6 %) дітей віком 12–18 років.
Провідними факторами ризику формування ГЕРХ вважають стать і вік дитини. Як видно з табл. 1, серед усіх дітей ГЕРХ установлено переважно в хлопчиків (у 14 — з 1-ї групи та в 51 — з 2-ї групи відповідно). Вірогідно частіше її діагностували в дітей віком 15–17 років.
Середній вік дітей першої групи становив 9,65 ± 3,01 року, другої — 15,2 ± 2,9 року. Після проведення фіброезофагогастродуоденоскопії з ендо–скопічною внутрішньошлунковою рН-метрією було виділено 2 підгрупи: діти з ГЕРХ без езофагіту, діти з ГЕРХ з езофагітом (рис. 1).
У 1-й групі (6–12 років) кількість дітей із незміненою слизовою оболонкою стравоходу та з езофагітом була однаковою — по 16 дітей, ендоскопічно позитивні форми ГЕРХ зустрічались частіше в хлопчиків, серед них більшість становили діти з І ст. езофагіту. У 2-й групі (13–18 років) вірогідно частіше були діагностовані ГЕРХ з езофагітом — у 45 дітей (66,2 %). Як і в 1-й групі, ендоскопічно позитивний варіант ГЕРХ частіше реєструвався серед хлопців (рис. 2).
Результати та обговорення
Серед пацієнтів обох груп за результатами адаптованого опитувальника GerdQ кількість балів становила від 6 до 18 балів (середній бал — 11,28). У 62,8 % пацієнтів був установлений діагноз ГЕРХ з езофагітом із сумою балів ≥ 8.
У 35 (37,2 %) пацієнтів після проведення ФЕГДС із рН-метрією було встановлено діагноз ГЕРХ без езофагіту, середня сума балів за опитувальником у цих дітей становила 9,4. У них відмічали моторні порушення та помірне підвищення кислотоутворюючої функції.
За даними клініко-анамнестичного аналізу були визначені основні фактори ризику в обох групах залежно від форми ГЕРХ. У 1-й групі дітей з езофагітом тривалість грудного вигодовування становила 3–24 міс. (у середньому 9,0 ± 0,5), тоді як у дітей без езофагіту цей показник становив 5–24 міс. (у середньому 11,0 ± 0,5). У 2-й групі серед підлітків із ГЕРХ з езофагітом тривалість грудного вигодовування становила в середньому 6,9 міс., тоді як у пацієнтів без езофагіту — 10,7 міс.
У пацієнтів обох вікових груп введення прикорму було частіше здійснено у віці до 6 міс. Так, у пацієнтів із рефлюкс-езофагітом введення прикорму відбувалось у 5,1 та 4,3 міс. у 1-й та 2-й групах відповідно. Серед пацієнтів із ГЕРХ без езофагіту прикорм вводили в середньому в 5,4 міс. (у дітей 1-ї групи) та в 4,6 міс. (у підлітків).
Аналізуючи обидві вікові групи, ми визначили, що нераціональне харчування в 2 рази частіше зустрічалося в 2-й групі пацієнтів (підлітки 13–17 років), тоді як нерегулярне харчування значно переважало над регулярним в обох групах (1-ша група — 89,47 %, 2-га — 97,2 % дітей із нерегулярним харчуванням). Недостатнє фізичне навантаження спостерігалось у більшості пацієнтів в обох вікових групах із різними формами ГЕРХ. Цей показник коливався від 52 % у дітей до 75 % у підлітків, окрім пацієнтів 1-ї групи з ГЕРХ без езофагіту, де лише 25 % дітей мали недостатнє фізичне навантаження. Спостерігається тенденція до зменшення тривалості сну в дітей 2-ї групи: якщо в 1-й групі тривалість сну менше 9 годин становила 26 %, то в 2-й групі цей показник становив майже 74 %. Хибні харчові звички (фастфуд, їда на ходу, їда перекусами, вживання газованих напоїв, кави та ін.) були виявлені в переважної кількості дітей з обох груп (від 83,3 % у дітей 1-ї групи з ГЕРХ без езофагіту до 100 % у 1-й групі дітей з ендоскопічно позитивними формами ГЕРХ та в 2-й групі в дітей з ерозивним езофагітом).
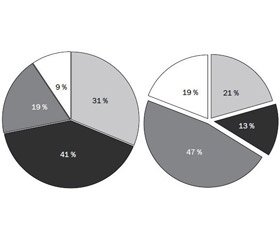
Показники маси тіла оцінювали як нормальну масу тіла, надлишкову масу тіла, ожиріння різного ступеня чи дефіцит маси тіла відповідно до віку за таблицями ВООЗ. Відповідно до цього нормальну масу тіла було виявлено в 73,7 % пацієнтів 1-ї групи і 75,3 % — 2-ї; надлишкову масу тіла — в 10,5 % дітей 1-ї групи і 10,9% — 2-ї; дефіцит маси тіла в пацієнтів 1-ї групи становив 15,8 %, а в пацієнтів 2-ї — 13,8 %. При цьому індекс маси тіла вище норми не було виявлено в жодного пацієнта з ГЕРХ без езофагіту в обох групах спостереження. Розподіл індексу маси тіла показано на рис. 3.
В обох дослідних групах було проведено опитування за допомогою опитувальника А.М. Вейна (2003). Синдром вегетативної дистонії було визначено у 88,04 % від загальної кількості пацієнтів (кількість балів за опитувальником становила більше 15).
Висновки
Аналіз анамнестичних даних та результатів комплексного обстеження пацієнтів дозволив виділити основні найвагоміші фактори ризику та тригери виникнення ГЕРХ.
Серед факторів ризику провідне місце займають стать (в обох вікових групах переважали хлопчики), вік (вірогідно частіше дане захворювання діагностувалось у підлітків, що може бути пов’язане зі швидкими темпами росту, гормональними перебудовами та ін.), супутня патологія верхніх відділів травного тракту, спадкова схильність до захворювань травного тракту, раннє введення прикорму, раннє змішане/штучне вигодовування, недостатність фізичного навантаження, недостатність сну, наявність нерегулярного та/або нераціонального харчування, наявність хибних харчових звичок, вегетативна дисрегуляція.
Під час нашого дослідження не було виявлено вірогідного підтвердження даним літератури щодо наявності ожиріння/надлишкової маси тіла в дітей та підлітків як фактору ризику формування гастроезофагеальної рефлюксної хвороби. У 75 % дітей та майже 67 % підлітків індекс маси тіла відповідав віковому показнику «норма».
Більшість факторів ризику та тригерних факторів є модифікованою, отже контроль за станом дітей на етапі надання первинної медичної допомоги, що перебувають у групі ризику з формування ГЕРХ, своєчасна діагностика та корекція факторів ризику чи рефлюксних порушень, що виникають за наявності цих факторів, дозволять запобігти розвитку захворювання чи появі тяжкого перебігу, що підвищить якість життя пацієнта.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Стан здоров’я дитячого населення — майбутнє країни / Ю.Г. Антипкін, О.П. Волосовець, В.Г. Майданник та ін. // Здоровье ребенка. — 2018. — № 13. — С. 1-11. doi: 10.22141/2224-0551.13.1.2018.127059.
2. Несіна І.М. Оцінка якості життя дітей з гастроезофагеальною рефлюксною хворобою / І.М. Несіна. // Здоровье ребенка. — 2017. — № 12. — С. 580-584. doi: 10.22141/2224-0551.12.5.2017.109274.
3. Pediatric Gastroesophageal Reflux Disease: Systematic Review on Prognosis and Prognostic Factors / M. Singendonk, M. Tabbers, M. Benninga, M. Langendam // J. Pediatr. Gastroenterol. Nutr.. — 2018. — № 66. — С. 239-243. doi: 10.1097/MPG.0000000000001697.
4. Gastro-oesophageal reflux disease in children and young people: diagnosis and management / I. DaIeuan, K. Blythe, C. Sarah та ін. // NICE. — 2015. — Режим доступу: https://www.nice.org.uk/guidance/ng1.
5. Tae H. Accuracy of the Diagnosis of GORD by Questionnaire, Physicians and a Trial of Proton Pump Inhibitor Treatment: The Diamond Study (Gut. 2010; 59: 714-721) / Hoon Oh Tae // Journal Neurogastroenterology and Motility. — 2011. — № 17. — С. 98-99. doi: 10.5056/jnm.2011.17.1.98.
6. World Gastroenterology Organisation Global Guidelines: GERD Global Perspective on Gastroesophageal Reflux Disease / R. Hunt, D. Armstrong, P. Katelaris та ін. // J. Clin. Gastroenterol. — 2017. — Режим доступу: https://insights.ovid.com/pubmed?pmid=28591069. doi: 10.1097/MCG.0000000000000854.
7. Pediatric Gastroesophageal Reflux Clinical Practice Guidelines: Joint Recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition and the European Society for Pediatric Gastroenterology, Hepatology, and Nutri / R. Rosen, Y. Vandenplas, M. Singendonk та ін. // Journal of Pediatric Gastroenterology and Nutrition. — 2018. — № 66. — С. 516-554. doi: 10.1097/MPG.0000000000001889.
8. The effect of virulence genotypes of Helicobacter pylori on eradication therapy in children / S. Zhang, X. Zhu, B. Li та ін. // Saudi journal of gastroenterology : official journal of the Saudi Gastroenterology Association. — 2018. — Режим доступу: http://www.saudijgastro.com/preprintarticle.asp?id=229991. doi: 10.4103/sjg.SJG_518_17.
9. Волошин О.М. Недиференційована дисплазія сполучної тканини й респіраторні захворювання в дітей та підлітків (огляд літератури) / О.М. Волошин, О.Ю. Чумак // Здоровье ребенка. — 2017. — № 12. — С. 720-727. doi: 10.22141/2224-0551.12.6.2017.112842.
10. Салтанова С.Д. Современные аспекты диагностики, лечения и профилактики ожирения у детей / С.Д. Салтанова // Здоровье ребенка. — 2017. — № 12. — С. 712-719. doi: 10.22141/2224-0551.12.6.2017.112841.
11. Clinical and endoscopic features of the upper digestive tract pathology in children and adolescents depending on age / L.K. Parkhomenko, L.A. Strashok, E.M. Zavelya та ін. // Child’s Health. — 2017. — № 12. — С. 895-899. doi: 10.22141/2224-0551.12.8.2017.119245.
12. Prevalence of gastroesophageal reflux disease in children, adults, and elderly in the same community / E. Okimoto, N. Ishimura, Y. Morito та ін. // Journal of Gastroenterology and Hepatology. — 2015. — № 30. — С. 1140-1146. doi: 10.1111/jgh.12899.
13. Between GERD and NERD: the relevance of weakly acidic reflux / N.D. Bortoli, A. Ottonello, F. Zerbib та ін. // Annals of the New York Academy of Sciences. — 2016. — № 1380. — С. 218-229. doi: 10.1111/nyas.13169.
14. Gastroesophageal reflux disease (GERD)/heartburn in children // Johns Hopkins Medicine. — 2015. — Режим доступу: www.hopkinsmedicine.org/healthlibrary/conditions/pediatrics/gastroesophageal_reflux_disease_gerdheartburn_in_children_90,P01994.
15. Prevalence and clinical predictors of LPR among patients diagnosed with GERD according to the reflux symptom index questionnaire / M. Mosli, B. Alkhathlan, A. Abumohssin та ін. // Saudi journal of gastroenterology : official journal of the Saudi Gastroenterology Association. — 2018. — Режим доступу: http://www.saudijgastro.com/preprintarticle.asp?id=229990. doi: 10.4103/sjg.SJG_518_17.
16. The role of diet in the overlap between gastroesophageal reflux disease and functional dyspepsia / I. Chirila, I. Morariu, O. Barboi, V. Drug // Turk. J. Gastroenterol. — 2016. — № 27. — С. 73-80. doi: 10.5152/tjg.2015.150238.
17. Douglas C. Gastroesophageal reflux disease in children / C. Douglas, M. Barnhart // Seminars in Pediatric Surgery. — 2016. — С. 212-218. doi: 10.1053/j.sempedsurg.2016.05.009.
18. Survey on the Adherence to the 2009 NASPGHAN-ESPGHAN Gastroesophageal Reflux Guidelines by Brazilian Paediatricians / V. Fontes, G. Matos, M. Zuleide та ін. // Journal of Pediatric Gastroenterology and Nutrition. — 2018. doi: 10.1097/MPG.0000000000001902.
19. Nutritional State and Feeding Behaviors of Children With Eosinophilic Esophagitis and Gastroesophageal Reflux Disease / P. Mehta, G. Furuta, T. Brennan та ін. // J. Pediatr. Gastroenterol. Nutr. — 2018. — № 66. — С. 603-608. doi: 10.1097/MPG.0000000000001741.
20. Chiu J. Correlation Between Gastroesophageal Reflux Disease Questionnaire and Erosive Esophagitis in School-aged Children Recei–ving Endoscopy / J. Chiu, J. Wu, Y. Nі // Pediatrics & Neonatology. — 2014. — № 55. — С. 439-443. doi: 10.1016/j.pedneo.2014.01.004.

/91-2.jpg)
/91-1.jpg)
/92-1.jpg)