Газета «Новости медицины и фармации» №6 (655), 2018
Вернуться к номеру
Інформаційний лист. Про нововведення в системі охорони здоров’я. Спосіб оцінки ризику остеопорозу та його ускладнень
Авторы: Поворознюк В.В., Григор’єва Н.В., Дзерович Н.І., Бистрицька М.А., Поворознюк Вас.В., Мусієнко А.С., Солоненко Т.Ю.
ДУ «Інститут геронтології ім. Д.Ф. Чеботарьова НАМН України», м. Київ, Україна
Разделы: Справочник специалиста
Версия для печати
Спосіб оцінки ризику остеопорозу та його ускладнень на первинному рівні медичної допомоги
☼ Суть впровадження: пропонується диференційований підхід до оцінки структурно-функціонального стану кісткової тканини в пацієнтів старших вікових груп з високим ризиком остео–поротичних переломів на третинному (високоспеціалізованому) рівні медичної допомоги.
Пропонується для впровадження в практику відділень травматології та ортопедії міських та обласних лікарень, науково-дослідних інститутів, спеціалізованих центрів остеопорозу.
У даний час доведено, що показник мінеральної щільності кісткової тканини (МЩКТ), визначений за допомогою двохенергетичної рентгенівської абсорбціометрії (ДРА), є важливим, проте не єдиним критерієм у визначенні ризику остеопоротичних переломів. У зв’язку з необхідністю поліпшення діагностики порушень структурно-функціонального стану кісткової тканини та попередження виникнення переломів був розроблений та апробований диференційований підхід до оцінки структурно-функціонального стану кісткової тканини в пацієнтів старших вікових груп з високим ризиком остеопоротичних переломів на високоспеціалізованому рівні.
Показання для обстеження пацієнтів на високоспеціалізованому рівні
1. Переломи внаслідок низькоенергетичної травми на тлі нормальної мінеральної щільності кісткової тканини або остеопенії (Т > –2,5 на рівні поперекового відділу хребта, проксимального відділу та шийки стегнової кістки для жінок у пост–менопаузальному періоді або чоловіків старше 50 років).
2. Високий ризик основних остеопоротичних переломів на тлі нормальної мінеральної щільності кісткової тканини або остеопенії (Т > –2,5 на рівні поперекового відділу хребта, проксимального відділу та шийки стегнової кістки для жінок у постменопаузальному періоді або чоловіків старше 50 років).
3. Відсутність відповіді на остеотропну терапію (новий перелом внаслідок низькоенергетичної травми, відсутність позитивної динаміки МЩКТ аксіального скелета за даними двохфотонної рентгенівської абсорбціометрії) протягом 6 місяців після початку лікування.
Перелік обстежень, необхідних для встановлення діагнозу на високоспеціалізованому рівні
1. Визначення мінеральної щільності кісткової тканини на рівні поперекового відділу хребта, проксимального відділу стегнової кістки (ПВСК), усього скелета й кісток дистального відділу передпліччя методом ДРА, визначення МЩКТ перипротезної зони з застосуванням ортопедичної програми ДРА.
Примітка
Діагностика остеопорозу здійснюється на підставі оцінки МЩКТ аксіального скелета (поперековий відділ хребта, проксимальний відділ стегнової кістки, шийка стегнової кістки). Але у певних випадках (гіперпаратиреоз, прийом андроген-деприваційної терапії та ін.) діагноз встановлюється на підставі оцінки МЩКТ кісток дистального відділу передпліччя.
2. Визначення якості трабекулярної кісткової тканини (trabecular bone score, TBS) поперекових хребців.
Примітка
Для жінок у постменопаузальному періоді запропоновані такі критерії для оцінки показників TBS: значення TBS 1,350 та більше вважаються нормальними; від 1,200 до 1,350 — відповідають частково порушеній мікроархітектурі трабекулярної кісткової тканини; 1,200 та менше — значній її деструкції.
3. Рентгеноморфометричний аналіз тіл хребців у бічній проекції/vertebral fracture assessment (VFA) методом рентгенівської двохфотонної абсорбціометрії або, при відсутності специфічного програмного забезпечення, методом аналізу бічних спонділограм грудного та поперекового відділів хребта.
Примітка
Морфометричний аналіз заснований на цифровій оцінці зниження висоти тіл хребців на рівні від четвертого грудного (Тh4) до четвертого поперекового (L4). Визначають лінійні розміри хребця (передні (А), середні (М) і задні (Р) висоти тіл хребців) і індекси тіл хребців (передньо-задній (А/Р), середньо-–задній (М/Р) і задньо-задній (Р/Рn — відношення реального розміру заднього краю до його величини в нормі)). Перелом діагностується при певному співвідношенні висот (< 0,80–0,85).
4. Визначення показників апендикулярної знежиреної маси з метою діагностики саркопенії.
5. Визначення параметрів кальцієво-фосфорного обміну (рівень у сироватці крові загального кальцію з корекцією щодо альбуміну, кальцію іонізованого, фосфору загального, вітаміну D загального, паратгормона).
6. Визначення маркерів ремоделювання кісткової тканини.
7. Оцінка геометричних показників проксимального відділу стегнової кістки.
8. Консультації суміжних спеціалістів з метою виключення причин вторинного остеопорозу (при необхідності).
9. Після проведення всіх наведених досліджень переоцінка ризику переломів і вибір тактики остеотропної терапії.
Аналіз результатів використання розробленого підходу показав, що у пацієнтів старших вікових груп з переломами та/або високим ризиком переломів діагностуються інші порушення структурно-функціонального стану кісткової тканини, крім низької МЩКТ. При аналізі частоти розвитку різних типів переломів (вертебральні, периферичні, комбінованої локалізації) встановлено, що на тлі найнижчих показників TBS (Q-І) розвивається 50,8 % вертебральних переломів, 43,7 % — периферичних та 32,8 % переломів комбінованої локалізації. Серед пацієнтів з остеопорозом та переломами в анамнезі у 82,2 % діагностований дефіцит вітаміну D і тільки у 7,1 % — нормальний рівень вітаміну D. Встановлено вірогідні відмінності геометричних показників стегнової кістки (довжини осі стегнової кістки, основи та діаметра головки, відстані «головка — вертлюг») у чоловіків із внутрішньосуглобовими переломами ПВСК порівняно з показниками осіб без переломів. На підставі обстеження 171 жінки віком 65–89 років встановлено вірогідний регресійний зв’язок між показниками апендикулярної знежиреної маси та МЩКТ на рівні поперекового відділу хребта та шийки стегнової кістки, а також вірогідно вищу частоту саркопенії в пацієнток у постменопаузальному періоді із остеопорозом та остеопенією.
Таким чином, запропонований диференційований підхід до оцінки структурно-функціонального стану кісткової тканини у пацієнтів з високим ризиком переломів дозволяє покращити діагностику остеопорозу та додатково виділити групу пацієнтів, яким необхідна остеотропна терапія. Усе вищезазначене обґрунтовує необхідність широкого впровадження запропонованого диференційованого підходу до оцінки структурно-функціонального стану кісткової тканини в клінічну практику.
Алгоритм діагностики остеопорозу та його ускладнень на вторинному (спеціалізованому) рівні медичної ДОПОМОГИ
☼ Суть впровадження: алгоритм діагностики остеопорозу на вторинному (спеціалізованому) рівні медичної допомоги шляхом визначення показників мінеральної щільності кісткової тканини (МЩКТ) методом двохфотонної рентгенівської абсорбціометрії (ДРА), ультразвукової кісткової денситометрії (УЗД) та рентгенівської остеоденситометрії (РОД), визначення ризику переломів із застосуванням української версії FRAX, визначення рівня вітаміну D у сироватці крові.
Пропонується для впровадження в практику роботи лікарів-терапевтів, геріатрів, ревматологів, травматологів-ортопедів, ендокринологів.
Мінеральна щільність кісткової тканини — одна з основних детермінант міцності кісткової тканини й ризику переломів, за рахунок якої забезпечується 70–75 % міцності кістки. Згідно з рекомендаціями Всесвітньої організації охорони здоров’я, сучасна діагностика остео–порозу базується на визначенні МЩКТ методом ДРА (на рівні поперекового відділу хребта, та/або проксимального відділу, та/або шийки стегнової кістки). При відсутності можливості виконання ДРА рекомендується визначення МЩКТ альтернативними методами (УЗД та РОД). Чутливість і специфічність цих методів суттєво нижчі порівняно з ДРА, але використання їх в поєднанні з визначенням інших факторів ризику остеопорозу та його ускладнень суттєво підвищує їх діагностичну цінність. У частини хворих переломи виникають на тлі остеопенічних чи нормальних показників МЩКТ, що свідчить про роль інших факторів (крім МЩКТ) в етіології переломів.
У 2016 році була створена українська версія FRAX (fracture risk assessment tool) — метод оцінки 10-річного ризику переломів стегнової кістки та інших значущих остеопоротичних переломів (променева, плечова та стегнова кістки, клінічно значущі переломи тіл хребців), розроблений групою вчених відділу метаболічних захворювань кісток Шефілдського університету.
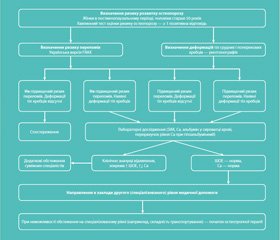
У відділі клінічної фізіології та патології опорно-рухового апарату ДУ «Інститут геронтології імені Д.Ф. Чеботарьова НАМН України» був розроблений та апробований спосіб комплексної діагностики остеопорозу, який полягав у використанні двох методів: вимірювання МЩКТ (ДРА, УЗД, РОД) та визначення 10-річного ризику переломів з застосуванням української версії FRAX (рис. 1).
Для визначення 10-річного ризику всіх переломів і переломів шийки стегнової кістки необхідно на інтернет-сторінку української версії FRAX https://www.sheffield.ac.uk/FRAX/tool.aspx?country=66 ввести наступні дані: дату народження, стать, зріст та масу тіла, анамнестичні дані щодо наявності переломів, переломів шийки стегнової кістки в батьків, куріння, вживання кортико–стероїдів, зловживання алкоголем, наявність супутньої патології: цукровий діабет I типу (інсулінозалежний), недосконалий остеогенез у дорослих, нелікований тривалий гіпертиреоз, гіпогонадизм або передчасна менопауза (менше 45 років), хронічне недоїдання або мальабсорбція й хронічні захворювання печінки. Інтерпретація отриманих результатів: значення 10-річного ризику основних остеопоротичних переломів більше 15 для осіб віком старше 70 років і більше 12 у осіб віком 50–69 років і/або значення 10-річного ризику перелому шийки стегнової кістки більше 2 для осіб віком старше 70 років і більше 1,5 у осіб віком 50–69 років оцінюється як високий ризик і такий, що вимагає специфічного лікування.
Результати обстеження 914 хворих (759 жінок і 155 чоловіків) демонструють підвищення чутливості та специфічності результатів РОД/УЗД при поєднанні з методикою FRAX порівняно з показниками ДРА. У жінок у постменопаузальному періоді — до 89 і 81 % для РОД і до 87 і 92 % для УЗД відповідно. У чоловіків старше 50 років — до 100 і 93 % для УЗД і збільшення специфічності до 100 % для РОД.
До початку терапії на етапі спеціалізованої допомоги необхідно визначити рівень вітаміну D у сироватці крові з метою виключення супутньої остеомаляції, оскільки застосування остеотропних препаратів може погіршити процеси мінералізації в умовах дефіциту вітаміну D. Актуальність цього обстеження зумовлена значною частотою дефіциту вітаміну D серед хворих з остеопорозом. За ре–зультатами обстеження 283 пацієнтів із системним остеопорозом дефіцит вітаміну D діагностовано в 80,7 % обстежених пацієнтів (41,1 % хворих мали тяжкий дефіцит вітаміну D), недостатність — в 11,4 %, у 7,9 % пацієнтів рівень 25(ОН)D знаходився в межах норми.
Таким чином, запропонований алгоритм діагностики остеопорозу з використанням показників мінеральної щільності кісткової тканини (ДРА/УЗД/РОД), 10-річного ризику основних остеопоротичних переломів із застосуванням української версії FRAX, визначенням рівня вітаміну D у сироватці крові на спеціалізованому рівні медичної допомоги є чутливим та специфічним. Усе вище–зазначене робить запропонований спосіб унікальною методикою для своєчасної діагностики остеопорозу й оцінки ризику остеопоротичних переломів та обґрунтовує необхідність широкого її впровадження в клінічну практику.
Диференційований підхід до оцінки структурно-функціонального стану кісткової тканини в пацієнтів старших вікових груп з високим ризиком остеопоротичних переломів на третинному (високоспеціалізованому) рівні медичної допомоги
☼ Суть впровадження: спосіб оцінки ризику остеопорозу та його ускладнень у жінок у постменопаузальному періоді та чоловіків старше 50 років.
Пропонується для впровадження в практику роботи сімейних лікарів, терапевтів, геріатрів, ревматологів, ортопедів, ендокринологів.
Остеопороз — поширене системне захворювання скелета, що характеризується зниженням міцності кісткової тканини, порушенням її мікроархітектури з подальшим збільшенням ризику переломів. Частота захворювання прогресивно збільшується з віком, призводячи до зростання показників інвалідності та летальності. Майже у кожної третьої жінки і кожного п’ятого чоловіка віком 65 років і старше спостерігається як мінімум один остео–поротичний перелом кісток. Основою розробки стало створення української версії FRAX (fracture risk assessment tool) — методу оцінки 10-річного ризику переломів стегнової кістки та інших значущих остеопоротичних переломів (променева, плечова та стегнова кістки, клінічно значущі переломи тіл хребців) на базі результатів епідеміологічних досліджень у різних регіонах України, адаптація для української популяції хвилинного тесту оцінки ризику остеопорозу, визначення референтних показників відносних розмірів (індексів) тіл хребців у жінок і чоловіків різного віку.
Cпосіб оцінки ризику остеопорозу та його ускладнень у жінок у постменопаузальному періоді та чоловіків старше 50 років здійснюється наступним чином:
1. Виділення пацієнтів з високим ризиком розвитку остеопорозу шляхом застосування хвилинного тесту оцінки ризику остеопорозу.
2. Визначення 10-річного ризику основних остеопоротичних переломів за допомогою інструменту FRAX (українська версія).
3. Визначення недіагностованих малотравматичних переломів (деформацій) тіл хребців з використанням рентгенографії грудного та поперекового відділів хребта в бічній проекції.
4. Лабораторні дослідження з метою виключення причин розвитку остео–порозу та його ускладнень (загальний аналіз крові (ЗАК), визначення рівня кальцію загального (Са), альбуміну в сироватці крові, перерахунок рівня Ca при гіпоальбумінемії).
Для визначення 10-річного ризику всіх переломів і переломів шийки стегнової кістки необхідно на інтернет-сторінку української версії FRAX https://www.sheffield.ac.uk/FRAX/tool.aspx?country=66 ввести наступні дані: дату народження, стать, зріст та масу тіла, анамнестичні дані щодо наявності переломів, переломів шийки стегнової кістки в батьків, куріння, вживання кортикостероїдів, зловживання алкоголем, наявність супутньої патології: цукровий діабет I типу (інсулінозалежний), недосконалий остеогенез у дорослих, нелікований тривалий гіпертиреоз, гіпогонадизм або передчасна менопауза (менше 45 років), хронічне недоїдання або мальабсорбція й хронічні захворювання печінки. Інтерпретація отриманих результатів: значення 10-річного ризику основних остеопоротичних переломів більше 15 для осіб віком старше 70 років і більше 12 у осіб віком 50–69 років і/або значення 10-річного ризику перелому шийки стегнової кістки більше 2 для осіб віком старше 70 років і більше 1,5 віком 50–69 років оцінюється як високий ризик і такий, що вимагає специфічного лікування.
► Аналіз результатів використання наведеного способу показав:
— високу інформативність, специфічність і чутливість хвилинного тесту оцінки факторів ризику остеопорозу на підставі обстеження 1183 жінок з різних регіонів України;
— вірогідно вищі показники 10-річного ризику основних остеопоротичних переломів і переломів стегнової кістки у жінок із системним остеопорозом (діагностованим методом двохфотонної рентгенівської абсорбціометрії) та його ускладненнями порівняно з від–повідними показниками пацієнток без остеопорозу та переломів в анамнезі на підставі обстеження 838 пост–менопаузальних жінок віком 50–89 років;
— вірогідне зменшення висоти тіл хребців як у грудному, так і в поперековому відділах хребта в жінок і чоловіків із системним остеопорозом за результатами обстеження 325 осіб (185 жінок та 140 чоловіків).
Таким чином, запропонований спосіб оцінки ризику остеопорозу та його ускладнень з використанням хви–линного тесту оцінки факторів ризику остеопорозу, української версії FRAX та рентгенографії грудного та поперекового відділу хребта на первинному рівні медичної допомоги є чутливим та специфічним. Українська модель FRAX є першою вітчизняною моделлю про–гнозування ризику основних остео–поротичних переломів і переломів стегнової кістки. Усе вищезазначене підкреслює унікальність запропонованого способу та обґрунтовує необхідність його широкого впровадження в клінічну практику.
За додатковою інформацією з даної проблеми звертатися до укладачів листа.
Адреса й реквізити:
Адреса й реквізити:
ДУ «Інститут геронтології
імені Д.Ф. Чеботарьова НАМН України», відділ клінічної фізіології та патології –опорно-рухового апарату,
вул. Вишгородська, 67, Київ, 04114, Україна, тел.: (044) 222-51-91,
e-mail: okfpodaс@ukr.net
імені Д.Ф. Чеботарьова НАМН України», відділ клінічної фізіології та патології –опорно-рухового апарату,
вул. Вишгородська, 67, Київ, 04114, Україна, тел.: (044) 222-51-91,
e-mail: okfpodaс@ukr.net

/u/4-1.jpg)
/u/4-2.jpg)