Украинский журнал хирургии 2 (37) 2018
Вернуться к номеру
Віддалені результати лапароскопічної гастроплікації у пацієнтів із ожирінням (трирічне спостереження)
Авторы: Гавриш Р.Я., Лукавецький О.В.
Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
Львівська обласна клінічна лікарня, м. Львів, Україна
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Актуальність. Проблема зайвої ваги, ожиріння та викликаних ними захворювань становить нову небезпеку для людства у ХХІ сторіччі. Згідно з даними Всесвітньої організації охорони здоров’я, починаючи з 1975 року середня маса тіла людини збільшується на 1,5 кг кожні 10 років. До 2016 року кількість людей із морбідним ожирінням потроїлась порівняно із 1975 роком. Головною небезпекою ожиріння є хвороби, які воно провокує. Мета: вивчити та проаналізувати віддалені результати лапароскопічної гастроплікації у пацієнтів з ожирінням протягом трьох років. Матеріали та методи. Із листопада 2010 року до березня 2015 року нами було виконано 29 лапароскопічних гастроплікацій у пацієнтів із ожирінням, які були під трирічним спостереженням. Середня передопераційна маса тіла становила 131,0 ± 5,2 кг, індекс маси тіла — 45,5 ± 1,6 кг/м2, середня зайва вага — 65,8 ± 4,9 кг. Результати. Тривалість операції становила від 90 до 140 хвилин (у середньому — 114,0 ± 2,7 хв). Індекс маси тіла в середньому становив 36,80 ± 1,05 % через 6 місяців, 33,90 ± 0,82 % — через 1 рік та 32,80 ± 0,72 % — через 3 роки спостереження. Відсоток втрати зайвої ваги в середньому становив 41,1 ± 0,3 % через 6 місяців, 54,3 ± 0,6 % — через 1 рік та 58,0 ± 0,9 % — через 3 роки спостереження. Висновки. Порівнявши наші дані із літературними джерелами, можна стверджувати, що втрата зайвої маси тіла через рік після гастроплікації в середньому становить 55 %. Це більше, ніж при бандажуванні шлунка, але менше, ніж при вертикальній резекції чи шлунковому шунтуванні. Проте, зважаючи на відсутність при гастроплікації серйозних ускладнень, її можна рекомендувати до використання. Відсутність у пацієнтів після гастроплікації ускладнень, пов’язаних із травматизацією шлунка, є вагомим аргументом на користь даної операції. Отримані нами результати та дані літературних джерел вказують на високу ефективність даної операції та її безпечність при морбідному ожирінні. У подальшому тільки нагромадження інформації про результати гастроплікації визначить її роль та місце в шерензі рестриктивних операцій — або як самостійну операцію, або як один із етапів подальших комбінованих хірургічних методів.
Актуальность. Проблема избыточного веса, ожирения и вызванных ими заболеваний составляет новую опасность для человечества в XXI веке. Согласно данным Всемирной организации здравоохранения, начиная с 1975 года средняя масса тела человека увеличивается на 1,5 кг каждые 10 лет. К 2016 году количество людей с морбидным ожирением утроилось по сравнению с 1975 годом. Главной опасностью ожирения являются болезни, которые оно провоцирует. Цель: изучить и проанализировать отдаленные результаты лапароскопической гастропликации у пациентов с ожирением в течение трех лет. Материалы и методы. С ноября 2010 года по март 2015 года нами было выполнено 29 лапароскопических гастропликаций у пациентов с ожирением, которые после проведенной операции находились под наблюдением на протяжении трех лет. Средняя предоперационная масса тела составляла 131,0 ± 5,2 кг, индекс массы тела — 45,5 ± 1,6 кг/м2, средний избыточный вес — 65,8 ± 4,9 кг. Результаты. Продолжительность операции составляла от 90 до 140 минут (в среднем — 114,0 ± 2,7 мин). Индекс массы тела в среднем составлял 36,80 ± 1,05 % через 6 месяцев, 33,90 ± 0,82 % — через 1 год и 32,80 ± 0,72 % — через 3 года наблюдения. Процент потери избыточного веса в среднем составлял 41,1 ± 0,3 % через 6 месяцев, 54,3 ± 0,6 % — через 1 год и 58,0 ± 0,9 % — через 3 года наблюдения. Выводы. Сравнив наши данные с литературными источниками, можно утверждать, что потеря избыточного веса через год после гастропликации в среднем составляет 55 %. Это больше, чем при бандажировании желудка, но меньше, чем при вертикальной резекции или желудочном шунтировании. Однако ввиду отсутствия при гастропликации серьезных осложнений ее можно рекомендовать к использованию. Отсутствие у пациентов после гастропликации осложнений, связанных с травматизацией желудка, является весомым аргументом в пользу данной операции. Полученные нами результаты и данные литературных источников указывают на высокую эффективность данной операции и ее безопасность при морбидном ожирении. В дальнейшем только накопление информации о результатах гастропликации определит ее роль и место в шеренге рестриктивных операций — или как самостоятельную операцию, или как один из этапов дальнейших комбинированных хирургических методов.
Background. The problem of overweight, obesity and diseases caused by them presents a new danger to humanity in the 21st century. According to World Health Organization data, since 1975, the average human weight is increased by 1.5 kg every 10 years. By 2016, the number of people with morbid obesity tripled compared to 1975. The main danger of obesity is the illness that it provokes. To study and analyze long-term results of laparoscopic gastric plication in obese patients for three years was the purpose of our work. Materials and methods. From November 2010 to March 2015, we performed 29 laparoscopic gastric plications in obese patients who were under 3 years of follow-up. The average preoperative weight was 131.0 ± 5.2 kg, body mass index — 45.5 ± 1.6 kg/m2, and the average excess weight was 65.8 ± 4.9 kg. Results. Duration of operation was from 90 to 140 minutes, with average of 114.0 ± 2.7 minutes. Average body mass index was 36.80 ± 1.05 % after 6 months, 33.90 ± 0.82 % after 1 year, and 32.80 ± 0.72 % after 3 years of follow-up. The percentage of average excess weight loss was 41.1 ± 0.3 % after 6 months, 54.3 ± 0.6 % after 1 year, and 58.0 ± 0.9 % after 3 years of follow-up. Conclusions. Comparing our data with literary sources, it can be argued that average excess weight loss one year after gastric plication is 55 %. This is more than in gastric banding, but less than in sleeve gastrectomy or gastric bypass. However, due to the absence of serious complications during gastric plication, it can be recommended for use. The absence of complications in patients after gastric plication associated with traumatic stomach serves as a powerful argument in favor of this operation. Our results and data from literary sources indicate the high efficiency of this surgical method and its safety in morbid obesity patients. In the future, only the accumulation of information about the results of gastric plication will determine its role and place among restrictive operations. It can be used as an independent operation, or as one of the stages of further combined surgical methods.
гастроплікація; баріатрична хірургія; ожиріння; метаболічний синдром
гастропликация; бариатрическая хирургия; ожирение; метаболический синдром
gastric plication; bariatric surgery; obesity; metabolic syndrome
Вступ
Проблема зайвої ваги, ожиріння та викликаних ними захворювань становить нову небезпеку для людства у ХХІ сторіччі. Згідно з даними Всесвітньої організації охорони здоров’я, починаючи з 1975 року середня маса тіла людини збільшується на 1,5 кг кожні 10 років. До 2016 року кількість людей із морбідним ожирінням потроїлась порівняно з 1975 роком [19]. Головною небезпекою ожиріння є хвороби, які воно провокує. Серед них серцево-судинні захворювання, цукровий діабет, артропатії та онкологія [7, 12]. Окрім цього, ожиріння та викликані ним захворювання збільшують витрати на лікування пацієнтів. У США на лікування кожного пацієнта із ожирінням на рік витрачається додатково 3,559 долара порівняно з пацієнтами, які не мають ожиріння [4]. Прогноз зростання зайвої ваги та ожиріння у світі не втішний. При збереженні теперішнього темпу зростання цих захворювань серед населення планети передбачають, що до 2030 року буде 3,3 млрд людей із зайвою вагою та 1,1 млрд — з ожирінням [9].
Ожиріння виникає внаслідок надмірного надходження енергії порівняно із енерговитратами [17]. Враховуючи цей енергетичний дисбаланс, лікування ожиріння повинно бути комплексним: включати зміну способу життя, збільшення фізичної активності, медикаментозне та хірургічне лікування.
Баріатрична хірургія у коротко- та довготерміновій перспективі найбільш ефективна у лікуванні зайвої ваги, ожиріння та пов’язаних з ними супутніх патологій, а в кінцевому випадку — покращенні якості життя [13].
На даний час у медичній практиці застосовують баріатричні операції, які за своїм механізмом дії можна розподілити на 3 основні групи:
— рестриктивні (накладання шлункової опаски, вертикальна резекція шлунка);
— мальабсорбтивні (біліопанкреатична диверсія);
— комбіновані (шлункове шунтування).
Механізм дії рестриктивних операцій полягає у зменшенні обсягу шлунка, що призводить до прискореного виникнення почуття ситості та зменшення кількості їжі, яку людина може спожити за одну трапезу. Крім того, відбуваються зміни у рівні гормонів шлунково-кишкового тракту [3, 5]. У 2013 році у світі було виконано понад 470 тис. баріатричних операцій. Однією з найбільш поширених баріатричних операцій упродовж останніх 10 років була рукавна резекція шлунка (37 %) [1]. Проте, як і будь-яка інша операція, ця має низку ускладнень, а саме: кровотеча із шлунка (1–3,1 % пацієнтів), неспроможність лінії швів (2–3 % оперованих), стеноз шлунка (1 % хворих) та інші [18]. Аналогом рукавній резекції може виступати менш поширена, проте більш безпечна гастроплікація.
Історія гастроплікації починається з 1896 року, коли Уїльям Еварт (William Ewart) виконав її для лікування дилатації шлунка у 43-річного пацієнта [6]. Гастроплікацію як баріатричну процедуру вперше описав Кірк (Kirk), який опублікував свої експериментальні дослідження на щурах [10]. Третбар (Tretbar) в 1976 в статті описав проведення операції гастроплікації на людях для зменшення маси тіла [16]. Вперше лапароскопічну гастроплікацію виконав та описав Телебпур у 2007 році і підтвердив її ефективність при морбідному ожирінні [14].
Мета: вивчити та проаналізувати віддалені результати лапароскопічної гастроплікації у пацієнтів із ожирінням протягом трьох років.
Матеріали та методи
Із листопада 2010 року до березня 2015 року нами було виконано 29 лапароскопічних гастроплікацій у пацієнтів із ожирінням, які були під 3-річним спостереженням. Усім 29 пацієнтам було проведено лапароскопічну гастроплікацію. Серед них 20 жінок і 9 чоловіків. Середній вік становив 42 ± 8 років. Середня передопераційна маса тіла — 131,0 ± 5,2 кг, індекс маси тіла (ІМТ) — 45,5 ± 1,6 кг/м2, середня зайва вага — 65,8 ± 4,9 кг.
Усі пацієнти перед проведенням операції були проінформовані про характер даної операції та дали добровільну згоду на її проведення. Проведення операції було затверджено етичною комісією при Львівському національному медичному університеті та Львівській обласній клінічній лікарні. Усім пацієнтам було повідомлено про можливі наслідки від проведення даної процедури та запропоновано альтернативні операції.
Критеріями виключення в нашому дослідженні були: вагітність або лактація, вік менше 18 років, алкогольна або наркотична залежність, наявність психічних захворювань, цукровий діабет 2-го типу, попередньо виконанні інші баріатричні операції, наявність діафрагмальної грижі, наявність тяжкої супутньої патології, участь пацієнта в інших дослідженнях. Головними критеріями включення були критерії, затверджені Американською асоціацією метаболічних і баріатричних хірургів, а саме ІМТ понад 40 кг/м2 або понад 35 кг/м2 — за наявності супутньої патології (окрім цукрового діабету 2-го типу). Усі пацієнти перед проведенням операції лікувалися в дієтолога протягом 6 місяців, проте суттєвого ефекту не було.
Перед виконанням оперативного втручання в усіх пацієнтів ми провели детальний аналіз анамнезу та ретельне вивчення антропометричних даних (зріст, маса тіла, окружність грудей, талії, стегна), на їх основі вираховували ІМТ, ідеальну та зайву вагу. Усім пацієнтам виконували електрокардіографію, фіброезофагогастродуоденоскопію (ФЕГДС), ультрасонографію органів черевної порожнини, а також вимірювали товщину підшкірної жирової клітковини, рентгенографію органів грудної клітки, спірометрію, загальні клінічні аналізи (загальний, біохімічний аналіз крові, коагулограму, визначали рівень холестерину, тригліцеридів, жирних кислот у крові), із спеціальних досліджень визначали рівень лептину, резистину та адипонектину у сироватці крові. При потребі призначали консультації терапевта, ендокринолога та інших спеціалістів. Ідеальну масу тіла пацієнтів ми розраховували за допомогою таблиць маси Metropolitan Life Height-Weight Tables 1943, Revised 1983.
Статистичний аналіз проводили за допомогою програми Statistica 6.0 та Microsoft Excel. Визначали число спостережень (n), середню арифметичну величину (M) та помилку середньої арифметичної (m).
Операцію лапароскопічної гастроплікації проводили за аналогією із описаною методикою M. Talebpour [14]. Пацієнт знаходився на спині в положенні анти-Тренделенбурга із розведеними ногами. Операцію проводили через 5 портів: 2 порти 10 мм, 3 порти 5 мм. Один порт використовувався для утримання печінки, два порти — для інструментів хірурга, один порт — для камери, один порт — для інструментів асистента. Мобілізацію великої кривизни починали на відстані 3–4 см від пілоруса та продовжували до кута Гіса. Для цього використовували LigaSureTM Vessel Ligation System (Covidien). Інвагінацію великої кривизни виконували за допомогою нитки 2–0 V-LockTM (Covidien). Після накладання 1-го ряду неперервних швів виконували фіброгастроскопію для попереднього визначення порожнини плікованого шлунка. Після цього накладали другий ряд швів із нерозчинної нитки, для досягнення об’єму порожнини шлунка близько 150–200 мл. Нами запатентована методика лапароскопічної гастроплікації, яка дозволяє проводити зменшення об’єму шлунка в декількох площинах, чим досягається «ефект гофрування». Наприкінці операції виконували повторну фіброскопію для контролю гемостазу та визначення об’єму шлунка. Використання інтраопераційної фіброскопії було нами запатентовано (патент на корисну модель UA 116192 U).
Протягом перших двох днів після операції пацієнти перебували виключно на рідкій дієті, із 3-ї доби пацієнти починали вживати подрібнену їжу, з 7-го дня пацієнти переходили на звичні продукти харчуванні, рекомендовані дієтологом. Після операції пацієнтам призначали інгібітори протонної помпи, антибіотики, знеболюючі та інфузійну терапію.
Повторні огляди проводились через 6 місяців після операції, а надалі щорічно. Із 29 пацієнтів на огляд через 6 місяців прийшло 26 пацієнтів (89,6 %). На річний огляд прийшло 24 (82,8 %), а через 3 роки — 23 (79,3 %) пацієнти. Інші пацієнти не прийшли на огляд через об’єктивні та суб’єктивні причини, проте під час телефонного спілкування жоден із них не вказував на погіршення загального стану або проблеми, пов’язані із проведенням баріатричної операції, а також констатували покращення якості життя та зменшення маси тіла.
Результати та обговорення
Усім 29 пацієнтам було проведено лапароскопічну гастроплікацію. Серед них 20 жінок і 9 чоловіків. Середній вік становив 42 ± 8 років. Середня передопераційна маса тіла — 131,0 ± 5,2 кг, ІМТ — 45,5 ± 1,6 кг/м2, середня зайва вага — 65,8 ± 4,9 кг.
Тривалість операції становила від 90 до 140 хвилин (у середньому — 114,0 ± 2,7 хв). Наведені нижче дані зображують криву навчання, де чітко видно, що із набуттям досвіду тривалість операції зменшується (рис. 1).
Час перебування пацієнта в стаціонарі становив від 3 до 10 днів (у середньому — 4,7 дня). Інтраопераційних ускладнень не спостерігалось. У 23 пацієнтів у ранній період після операції ми спостерігали незначну нудоту, яка минала через 20–48 годин після операції.
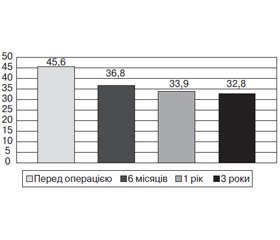
Головні антропометричні зміни наведені нижче (рис. 2, 3).
Головним критерієм ефективності баріатричної операції є зменшення ІМТ. Індекс маси тіла в середньому становив 36,80 ± 1,05 % через 6 місяців, 33,90 ± 0,82 % — через 1 рік та 32,80 ± 0,72 % — через 3 роки спостереження.
Одним із найбільш важливих і показових критеріїв оцінки ефективності баріатричної операції є відсоток втрати зайвої ваги. Відсоток втрати зайвої ваги в середньому становив 41,1 ± 0,3 % через 6 місяців, 54,3 ± 0,6 % — через 1 рік та 58,0 ± 0,9 % — через 3 роки спостереження.
Чеські вчені на чолі із професором Фредом (Fried et al.) досліджували ефект від лапароскопічної гастроплікації у 244 пацієнтів. Середній ІМТ перед оперативним втручанням становив 41,4 кг/м2.
Середня тривалість операції — 70 хв, середній період перебування у лікарні — 36 годин. Середній ІМТ через 6 місяців становив 36,1 кг/м2, через 12 місяців — 35,0 кг/м2 та 33,3 кг/м2 — через 18 місяців після операції. Середня втрата зайвої ваги становила 31,8 % через 6 місяців, 37,4 % — через 12 місяців та 43,7 % — через 18 місяців. Післяопераційна нудота та блювання спостерігалась у 27,8 % хворих, та знімалась за допомогою медикаментів. Результати лікування подібні до отриманих нами, проте у нашому дослідженні ми спостерігали більший відсоток втрати зайвої ваги, що пов’язуємо із проведенням інтраопераційної ФЕГДС, яка дозволяє досягти приблизно однакового обсягу шлунка після операції у всіх хворих [8]. Атлас (Atlas et al.) та автори описали спостереження за 44 пацієнтами, яким було виконано лапароскопічну гастроплікацію. Середній передопераційний ІМТ становив 38 кг/м2. Середня втрата зайвої ваги становила 30,6 % через 1 місяць, 57 % — через 6 місяців та 50,7 % — через 12 місяців. Серед ускладнень спостерігали нудоту у 70 % пацієнтів, яка минула протягом тижня після прийому медикаментів [2]. Професор Рамос (Ramos et al.) із Бразилії теж вивчав ефект від впливу лапароскопічної гастроплікації на втрату маси тіла. Було виконано 42 операції. Критеріями виконання були ІМТ > 40 кг/м2 за відсутності патологій або > 35 кг/м2 — за наявності супутніх патологій. Середня тривалість операції — 50 хвилин. Середня втрата загальної маси тіла становила 10 % через 1 місяць, 22 % — через 12 місяців та 30 % — через 18 місяців. Середня втрата зайвої ваги становила 20 % через 1 місяць, 48 % — через 6 місяців та 62 % — через 18 місяців. Серед побічних наслідків відмітили наявність нудоти та блювання у 16 % пацієнтів, що припинились на консервативному лікуванні протягом тижня. У жодного пацієнта не спостерігалось повторне набирання маси [11].
На даний час найбільший досвід у проведенні гастроплікацій є у Mohammad Talebpour із Тегерану, Іран. У 2012 році автор опублікував дані спостереження за 800 пацієнтами після проведення лапароскопічної гастроплікації. Згідно із даними автора, середня втрата ваги у довготривалому спостереженні дуже оптимістична: 70 % — через 2 роки, 66 % — через 3 роки, 62 % — через 4 роки та 55 % — через 5 років після проведення операції. Крім того, із 800 пацієнтів серйозні ускладнення виникли лише у 8 (1 %), а саме: перфорація — у 3, обструкція просвіту шлунка — у 3, постійне блювання — в 1 та абсцес черевної порожнини — в 1 пацієнта. Отримані дані доказують ефективність гастроплікації як з позиції баріатричної операції, так і через її безпечність [15].
Висновки
1. Порівнявши наші дані із літературними джерелами, можна стверджувати, що втрата зайвої ваги через рік після гастроплікації в середньому становить 55 %. Це більше, ніж при бандажуванні шлунка, але менше, ніж при вертикальній резекції чи шлунковому шунтуванні. Проте, зважаючи на відсутність при гастроплікації серйозних ускладнень, її можна рекомендувати до використання.
2. Відсутність у пацієнтів після гастроплікації ускладнень, пов’язаних із травматизацією шлунка, є вагомим аргументом на користь даної операції.
3. Отримані нами результати та дані літературних джерел вказують на високу ефективність даної операції та її безпечність при морбідному ожирінні.
4. В подальшому тільки накопичення інформації про результати гастроплікації визначить її роль та місце в шерензі рестриктивних операцій — або як самостійну операцію, або як один із етапів подальших комбінованих хірургічних методів.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
1. Angrisani L. Bariatric Surgery Worldwide 2013 / L. Angrisani, A. Santonicola, P. Iovino, G. Formisano, H. Buchwald, N. Scopinaro // Obesity Surgery. — 2015. — № 25. — P. 1822-1832.
2. Atlas H. Is There a Future for Laparoscopic Gastric Greater Curvature Plication (LGGCP)? A Review of 44 Patients / H. Atlas, T. Yazbek, P. Garneau, N. Safa, R. Denis // Obes. Surg. — 2013. — № 9. — P. 1397-1403.
3. Buchwald H. Introduction and current status of bariatric procedures / H. Buchwald // Surg. Obes. Relat. Dis. — 2008. — № 4. — P. 1-6.
4. Cawley J. The medical care costs of obesity: an instrumental variables approach / J. Cawley, C. Meyerhoefer // J. Health Econ. — 2012. — № 31(1). — P. 219-230.
5. DeMaria E. Bariatric surgery for morbid obesity / E. DeMaria // N. Engl. J. Med. — 2007. — № 356(21). — P. 2176-83.
6. Ewart W. A case of dilatation of the stomach treated by an operation believed to be new / W. Ewart, W. Bennett // Lancet. — 1896. — № 148. — P. 3801.
7. Finer N. Medical consequences of obesity / N. Finer // Medicine. — 2015. — № 43. — P. 88-93.
8. Fried M. Laparoscopic Greater Curvature Plication (LGCP) for Treatment of Morbid Obesity in a Series of 244 Patients / M. Fried, K. Dolezalova // Obes. Surg. — 2012. — № 8. — P. 1298-1307.
9. Kelly T. Global burden of obesity in 2005 and projections to 2030 / T. Kelly, W. Yang, C. Chen, K. Reynolds, J. He // Int. J. Obes. — 2008. — № 32. — P. 431-1437.
10. Kirk R. An experimental trial of gastric plication as a means of weight reduction in the rat / R. Kirk // Br. J. Surg. — 1969. — № 56. — P. 930-9333.
11. Ramos A. Laparoscopic Greater Curvature Plication: Initial Results of an Alternative Restrictive Bariatric Procedure / A. Ramos, N. Galvao, M. Galvao, L. Evangelista, J. Campos, A. Ferraz // Obes. Surg. — 2010. — № 7. — P. 913-918.
12. Renehan A. Body-mass index and incidence of cancer: a systematic review and meta-analysis of prospective observational studies / A. Renehan, M. Tyson, M. Egger, R. Heller, M. Zwahlen // Lancet. — 2008. — № 371. — P. 569-578.
13. Sjöström L. Review of the key results from the Swedish Obese Subjects (SOS) trial — a prospective controlled intervention study of bariatric surgery / L. Sjöström // Intern. Med. — 2013. — № 273. — P. 219-234.
14. Talebpour M. Laparoscopic Total Gastric Vertical Plication in Morbid Obesity / M. Talebpour, B. Amoli // J. Laparoendosc. Adv. Surg. Tech. — 2007. — № 6. — P. 793-798.
15. Talebpour M. Twelve year experience of laparoscopic gastric plication in morbid obesity: development of the technique and patient outcomes / M. Talebpour, S. Motamedi, A. Talebpour, H. Vahid // Ann. Surg. Innov. Res. — 2012. — № 6. — P. 7-23.
16. Tretbar L. Weight reduction. Gastric plication for morbid obesity / L. Tretbar, T. Taylor, E. Sifers // J. Kans. Med. Soc. — 1976. — № 11. — P. 488-490.
17. Yanovski S. Obesity / S. Yanovski, J. Yanovski // N. Engl. J. Med. — 2002. — № 346. — P. 591-602.
18. ASMBS Clinical Issues Committee. Updated position statement on sleeve gastrectomy as a bariatric procedure // Surg. Obes. Relat. Dis. — 2012. — № 8. — P. 21-26.
19. http://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight.

/9-1.jpg)
/10-1.jpg)