Журнал «Травма» Том 20, №2, 2019
Вернуться к номеру
Власний досвід лікування ушкоджень дистальних метаепіфізів кісток передпліччя
Авторы: Бець І.Г.
ДУ «Інститут патології хребта та суглобів ім. проф. М.І. Ситенка НАМН України», м. Харків, Україна
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
Актуальність. Ушкодження дистальних метаепіфізів кісток передпліччя (ДМЕКП) залишається актуальною медико-соціальною проблемою внаслідок великої кількості (15 % переломів у дорослих) і значного числа ускладнень їх лікування (30 % і понад). Найбільш тяжкі ускладнення (ранні інфекційно-некротичні та пізні порушення регенерації) характерні для технологій відкритої репозиції і накісткового остеосинтезу. Це відбувається через необґрунтоване розширення показань на ті клінічні ситуації (наприклад, масивні внутрішньосуглобові травматичні деструкції), при яких досягнення анатомічної репозиції і надійної фіксації уламків за допомогою пластин і гвинтів видається дуже проблематичним. Для подібних ситуацій методом вибору можуть бути технології позавогнищевої фіксації. Крім того, вимагають уточнення критерії, що розмежовують показання до консервативного і хірургічного лікування. Мета. Шляхом аналізу клінічних результатів лікування 93 пацієнтів з ушкодженнями ДМЕКП об’єктивізувати критерії вибору технологій лікування, за рахунок чого поліпшити його результати. Матеріали та методи. Базою для розробки раціональної тактики лікування ушкоджень ДМЕКП можуть бути критерії нестабільності ушкоджень, на підставі яких із достатньою коректністю можливо розмежувати показання до консервативного та хірургічного лікування. Накістковий остеосинтез, як травматичну і небезпечну щодо ускладнень технологію, слід застосовувати лише в тих випадках, коли інші методики видаються неспроможними (наприклад, при ушкодженнях Бартона). Застосовувати їх слід лише після детального клініко-рентгенологічного аналізу конкретної ситуації, за наявності високого ступеня ймовірності досягнення цілей внутрішньої фіксації. Результати. В результаті застосованих технологій консервативного лікування (35 пацієнтів), зовнішньої фіксації (43 пацієнти) і внутрішньої фіксації (15 пацієнтів) отримано 72 % добрих результатів, 22 % задовільних і 6 % незадовільних (отриманих при консервативному лікуванні). Висновки. Концентрація уваги на класифікаційних ознаках, критеріях нестабільності та індивідуальних особливостях конкретних ушкоджень призвела до значного звуження показань до накісткового остеосинтезу, одночасно підвищивши його результати, що свідчить про обґрунтованість цієї тенденції. Позавогнищевий остеосинтез, що також показав високу ефективність, видається гідною і біологічно виправданою альтернативою занурювальній фіксації. Наявність відчутної кількості негативних результатів консервативного лікування вимагає розширення показань до позавогнищевого остеосинтезу на ті клінічні ситуації, при яких фіксаційний метод виявився неспроможним.
Актуальность. Повреждения дистальных метаэпифизов костей предплечья (ДМЭКП) остается актуальной медико-социальной проблемой в связи с большим количеством (15 % переломов у взрослых) и значительным числом осложнений их лечения (30 % и более). Самые тяжелые осложнения (ранние инфекционно-некротические и поздние нарушения регенерации) характерны для технологий открытой репозиции и накостного остеосинтеза. Это происходит по причине необоснованного расширения показаний на те клинические ситуации (например, массивные внутрисуставные травматические деструкции), при которых достижение анатомической репозиции и надежной фиксации отломков при помощи пластин и винтов представляется весьма проблематичным. Для подобных ситуаций методом выбора могут быть технологии внеочаговой фиксации. Кроме того, требуют уточнения критерии, разграничивающие показания к консервативному и хирургическому лечению. Цель. Путем анализа клинических результатов лечения 93 пациентов с повреждениями ДМЭКП объективизировать критерии выбора технологий лечения, за счет чего улучшить его результаты. Материалы и методы. Базой для выработки рациональной тактики лечения повреждений ДМЭКП могут быть критерии нестабильности повреждений, на основании которых с достаточной корректностью возможно разграничить показания к консервативному и хирургическому лечению. Накостный остеосинтез как травматичную и опасную в отношении осложнений технологию следует применять лишь в тех случаях, когда другие методики представляются несостоятельными (например, при повреждениях Бартона). Применять их следует лишь после детального клинико-рентгенологического анализа конкретной ситуации, при наличии высокой степени вероятности достижения целей внутренней фиксации. Результаты. В результате примененных технологий консервативного лечения (35 пациентов), внешней фиксации (43 пациента) и внутренней фиксации (15 пациентов) получено 72 % хороших результатов, 22 % удовлетворительных и 6 % неудовлетворительных (при консервативном лечении). Выводы. Концентрация внимания на классификационных признаках, критериях нестабильности и индивидуальных особенностях конкретных повреждений привела к значительному сужению показаний к накостному остеосинтезу, одновременно повысив его результаты, что свидетельствует об обоснованности данной тенденции. Внеочаговый остеосинтез, также показавший высокую эффективность, представляется достойной и биологически оправданной альтернативой погружной фиксации. Наличие ощутимого количества отрицательных результатов консервативного лечения требует расширения показаний к внеочаговому остеосинтезу на те клинические ситуации, при которых фиксационный метод оказался несостоятельным.
Background. Forearm distal metaphyseal (FDM) fractures remains an actual medical and social problem due to a large number (15 % of fractures in adults) and a significant number of complications following their treatment (30 % and over). The most severe complications (primarily infections and late regeneration defects) are typical for open reposition technologies and internal fixation. This is due to the unjustified expansion of indications for those clinical situations (for example, massive intra-articular traumatic destruction), in which the anatomical reposition and stabile fixation of fragments using plates and screws are very problematic. For such situations, the external fixation technique can be the method of choice. In addition, the criteria for conservative and surgical treatment are to be specified. The purpose was to objectify the criteria for the treatment techniques, improve the treatment results by analyzing the clinical results of treatment of 93 patients with FDM fractures. Materials and methods. The rational treatment tactics and designating of indications for conservative and surgical treatment can be chosen based of damage instability criteria. Internal osteosynthesis, as traumatic and dangerous in relation to complications technology, should be used only in cases when other techniques seem to be untenable (for example, in case of Barton injuries). They should be used only after a detailed clinical and radiological analysis of a specific situation, in the presence of a high degree of probability of achieving the goals of internal fixation. Results. As a result of the applied technologies of conservative treatment (35 patients), external fixation (43 patients) and internal fixation (15 patients), 72 % of good results were obtained, 22 % were satisfactory and 6 % were unsatisfactory (obtained by conservative treatment). Conclusions. Focusing on classification signs, criteria for instability, and individual characteristics of specific injuries led to a significant reduction in the indications for internal osteosynthesis, while increasing its results. This indicates the validity of this trend. External osteosynthesis, which also showed a high efficiency, seems to be a worthy and biologically justified alternative to internal fixation. The presence of a significant number of negative results of conservative treatment requires an extension of the indications for external osteosynthesis for those clinical situations in which the fixation method was found to be untenable.
ушкодження дистальних метаепіфізів кісток передпліччя; позавогнищевий остеосинтез; фіксаційний метод
повреждение дистальных метаэпифизов костей предплечья; внеочаговый остеосинтез; фиксационный метод
distal metaphyseal forearm fracture; external osteosynthesis; fixation method
Вступ
Матеріали та методи
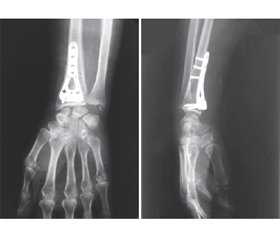
Результати та обговорення
Висновки
1. Гайко Т.В., Герасименко С.І., Корж М.О., Калашніков А.В. Аналіз стану травматолого-ортопедичної допомоги населенню України в 2007–2008 р. — К.: Воля, 2009.
2. Ашкенази А.К. Хирургия кистевого сустава. — М.: Медицина, 1990. — 352 с.
3. Анкин Л.Н. Травматология (европейские стандарты). — М.: ООО «Книга плюс», 2005. — 408 с.
4. Rüedi T.P., Buckley R., Moran C.G. AO Principles of Fracture Management. — V. 1 — Principles. — Baccamedia, 2013. — 556 p.
5. Rüedi T.P., Buckley R., Moran C.G. AO Principles of Fracture Management. — V. 2 — Specific fractures. — Baccamedia, — 2013. — P. 557-946.
6. Юлов В.В. Оскольчатые внутрисуставные переломы и их последствия: дис. … доктора мед. наук. — М., 2013. — 238 с.
7. Иванов А.В., Краснов О.А. Хирургическое лечение переломов дистального метаэпифиза лучевой кости // Медицина в Кузбассе. — 2010. — № 2. — С. 24-29.
8. Корж Н.А., Радченко В.А. Справочник травматолога. — К., 2009. — 502 с.
9. Ли А.Д., Баширов Р.С. Руководство по чрескостному компрессионно-дистракционному остеосинтезу. — Томск: Красное знамя, 2002. — 307 с.

/126.jpg)
/126_2.jpg)
/127.jpg)
/128.jpg)