Вступ
Метатарзалгія (тобто плесновий біль) є однією з найпоширеніших скарг у пацієнтів, які шукають допомоги через проблеми зі стопами. Деякі автори використовують цей термін ширше — для позначення різних хворобливих станів передніх відділів стоп. Однак метатарзалгія відрізняється від інших патологій передніх відділів стоп і характеризується больовим відчуттям на підошві переднього відділу стопи під другою, третьою та четвертою головками плеснових кісток (ПК) [26].
Метатарзалгія часто асоціюється з деформацією пальців стоп. Ці ділянки повинні бути оцінені як можливі джерела болю. Джерело болю може бути простим або складним, включаючи задній відділ стопи, гомілковостопний суглоб і нижню кінцівку. Допомога в такій ситуації може бути простою (коригування взуття та додавання устілок), а може полягати в оперативному лікуванні з усунення деформацій на декількох рівнях.
Первинна метатарзалгія включає відхилення, пов’я-зані з анатомією плеснових кісток, взаємозв’язками ПК та відношенням ПК до решти стопи, що може призвести до перевантаження уражених відділів.
Невідповідність довжини ПК є одним із сприяючих факторів. Найбільш поширеною патологією є наявність відносно довшої другої ПК [30]. Надмірне підо-шовне згинання менших плеснових кісток може бути наслідком неправильного перелому, остеотомії або тарзально-метатарзального зрощення; також таке згинання може відбуватися в порожнистій стопі [31, 32].
Такі пацієнти повідомляють про біль у фазі ходи. На відміну від цього підвищений тиск у фазі останньої позиції, викликаний гіперрозтягненням плеснофалангового суглоба (ПФС), може призвести до динамічного підошовного зміщення головки ПК [33]. У людини з порушенням першого променя, наприклад при значній вальгусній деформації першого пальця стопи з широким першим інтерметатарзальним кутом, виникає відносне вкорочення першої ПК відносно інших плеснових кісток. Як результат, гіпермобільність першого плесноклиноподібного суглоба або коротка перша ПК призводять до аномальної передачі тиску на інші головки ПК [34, 35].
Інші причини первинної метатарзалгії включають аномально збільшену головку ПК внаслідок інфекцій, неоплазії, вродженої вади розвитку або інших спадкових факторів. Еквінусна установка переднього відділу стопи (наприклад, порожниста стопа) чи еквінусна установка заднього відділу (наприклад, укорочення ахіллового сухожилка, контрактура триголового м’яза гомілки, розбіжність довжини нижніх кінцівок) можуть сприяти розвитку первинної метатарзалгії [32, 36].
Умови, які можуть призвести до вторинної метатарзалгії, включають травму (наприклад, зміна довжини ПК), ригідність першого плеснофалангового суглоба, артропатію, артрити, дегенеративні захворювання та нестабільність ПФС, міжпальцеву неврому, синдром тарзального тунелю та хворобу Фрейберга [26]. Усі ці умови безпосередньо впливають на стан плеснових кісток, тому що за їх наявності опосередковано перевантажуються передні відділи стоп. Унаслідок травми може вкоротитися, зміститися до тилу або в бік підошви дистальний фрагмент ПК, або можуть травмуватися м’які тканини, що оточують плеснофаланговий суглоб. Зміна підошовної пластини внаслідок травми або хронічного перенапруження спричиняє збільшене розгинання плеснофалангового суглоба, що призводить до сагітальної нестабільності, а це викликає зміщення підошовного тиску у бік головки ПК [37].
Багатопланова нестабільність ПФС може бути результатом порушених колатеральних зв’язок у поєднанні з травмою підошовної пластини, хронічним синовітом, другим перевантаженням ПК через гіпермобільний перший промінь, вальгусну деформацію першого пальця, довгий другий промінь та ревматологічні стани [18, 38–40].
Ятрогенна метатарзалгія — це потенційно проблемний стан, який може бути більш поширеним, ніж раніше вважалося [41]. Це може виникнути внаслідок незрощення після остеотомії ПК або резекції головки ПК. Незрощення або сповільнена консолідація ПК після реконструктивної хірургії або помилок у позиціонуванні або фіксації остеотомії можуть призвести до перевантаження ПК при ходьбі [42–44]. Однією з найпоширеніших помилок є ятрогенне вкорочення другої ПК унаслідок незрощення, перелому або неправильного вибору методу остеотомії ПК. Частково видалена головка ПК залишає кісткову шпору, що спричиняє підвищений підошовний тиск [45]. Така ж проблема виникає і при неправильному видаленні основи фаланги пальця. Невдале оперативне лікування вальгусної деформації першого пальця стопи може спричинити зміщення підошовного тиску на менші ПК (табл. 1).
Патогенез та клінічні прояви первинної метатарзалгії
Існує безліч робіт, присвячених хірургічному лікуванню первинної, або перевантажувальної, метатарзалгії. На думку низки авторів [1–6], провідну роль у її розвитку відіграє пошкодження головної стабілізуючої структури — підошовної зв’язки плеснофалангового суглоба. Розвитку метатарзалгії сприяють різні причини. За даними M. Bardelli [7], метатарзалгія, обумовлена біомеханічними причинами, становить до 84,4 % (із них 70,8 % припадає на структурні зміни стопи, 13,6 % — на функціональні). За іншими відомостями, метатарзалгія, обумовлена біомеханічними причинами, становить до 94,5 % [3]. У всіх пацієнтів із метатарзалгією і супутньою молоткоподібною деформацією пальців інтраопераційно виявлене пошкодження підошовної зв’язки плеснофалангового суглоба [3].
Термін «метатарзалгія» є описовим і включає безліч клінічних станів різної етіології. Перевантажувальна метатарзалгія, на відміну від інших причин болю в ділянці плесна, характеризується больовим синдромом, викликаним нерівномірним розподілом навантаження на ділянку головок плеснових кісток за рахунок потовщення поперечного склепіння і пошкодження таких структур, як підошовна зв’язка плеснофалангового суглоба і колатеральна зв’язка. Гостра травма може призвести до пошкодження стабілізуючих структур плеснофалангового суглоба з подальшим підвивихом у ньому і подальшим перевантаженням відповідної головки плеснової кістки. У більшості пацієнтів виявляється переважно дегенеративний характер змін у ПФС [8], водночас посттравматичні зміни є в незначної кількості пацієнтів.
До перевантажувальної метатарзалгії призводить нерівномірний розподіл навантаження на ПФС унаслідок функціональних або структурних змін. Не завжди можна чітко розділити ці два фактори, оскільки в хронічній стадії функціональні зміни є причиною структурних деформацій [7].
За даними G.A. Murphy [9], в основі патогенезу метатарзалгії лежать дегенеративні зміни, що виникають внаслідок хронічного синовіту, обумовленого тривалим перевантаженням у таких структурах, як капсула, бічні колатеральні зв’язки і підошовна зв’язка плеснофалангового суглоба.
При перевантаженні головок ПК їх розвантаження здійснюється переважно за рахунок активного залучення в роботу пальців. Надмірне навантаження на пальці стопи призводить до тимчасового розвантаження ділянки плеснофалангових суглобів. Але водночас навантаження є деформуючою силою для капсульно-зв’язкового апарату даних суглобів і, більше того, основним фактором, що призводить до подальшої деформації пальців [10].
До перевантаження головки, крім механічних факторів, призводять такі анатомічні особливості, як довга щодо першої 2-га плеснова кістка, розташування її головки нижче від сусідніх головок і попередні переломи плеснових кісток.
Найпотужніша розгинаюча сила, що діє на суглоб, обумовлена дією сухожилля м’яза довгого розгинача пальців. Сухожилля довгого розгинача пальців здатне до розгинання в міжфаланговому суглобі, тільки коли плеснофаланговий суглоб знаходиться в згинанні або нейтральній позиції. Якщо палець утримується в позиції розгинання, наприклад у взутті на високих підборах, довгий розгинач пальців стає деформуючою силою для плеснофалангового суглоба. Згинання плеснофалангового суглоба — це функція міжкісткових і червоподібних м’язів [8]. Довгий і короткий згинач пальців згинають міжфаланговий суглоб і не здатні до згинання в плеснофаланговому суглобі [8]. Другий палець унікальний тим, що в нього є два тильні міжкісткові м’язи і немає підошовних [9]. У нормі вісь скорочення цих м’язів проходить по підошовній поверхні до центру ротації плеснофалангового суглоба. Коли плеснофаланговий суглоб відчуває постійний тиск від розгинання, то вісь руху зміщується до тилу від центру ротації, і сухожилля цих м’язів справляють деформуючий вплив, що призводять до тильного підвивиху [11]. При тривалому розгинанні в плеснофаланговому суглобі проксимальної фаланги не існує м’язів-антагоністів, здатних запобігти подальшому надмірному розгинанню і прогресуванню підвивиху.
Підошовна зв’язка плеснофалангового суглоба, бічні зв’язки, міжкісткові і червоподібні м’язи протидіють цим силам і утримують проксимальну фалангу в нейтральній позиції [8]. Пошкодження цих стабілізуючих структур призводить до підвивиху проксимальної фаланги в тильному напрямку щодо плеснової кістки.
Підошовна зв’язка плеснофалангового суглоба виконує дві основні функції: перешкоджає надмірному розгинанню проксимальної фаланги в плеснофаланговому суглобі і захищає підлеглі суглоби від навантаження вагою з кінця середньої фази циклу ходьби і до поштовху пальцями [1–6].
Підошовна зв’язка плеснофалангового суглоба — це фіброзно-хрящова структура товщиною від 2 до 5 мм (центральний відділ тонший, ніж медіальний і латеральний краї) і довжиною від 16 до 23 мм [5]. Вона відчуває постійні стискаючі навантаження і діє як допоміжна суглобова поверхня для головки плеснової кістки. Її структура і функція схожі з такими в менісків у колінному суглобі.
У місці прикріплення до проксимальної фаланги зв’язка тонша (до 2 мм), ніж у своєї основи або в середині (до 5 мм). Кріплення її до проксимальної фаланги менш сильне, ніж до плеснової кістки, у зв’язку з чим є тенденція до її відриву саме від дистальної точки фіксації [11]. Є також дві пари колатеральних зв’язок: перша прикріплюється до проксимальної фаланги і натягується при згинанні, а друга вплітається в підошовну зв’язку плеснофалангового суглоба і функціонує лише при її цілісності.
На підставі викладеного можна зробити висновок, що головною структурою, що стабілізує плеснофаланговий суглоб, є підошовна зв’язка плеснофалангового суглоба, і її пошкодження лежить в основі патогенезу перевантажувальної метатарзалгії. Відновлення цієї важливої структури плеснофалангового суглоба дозволяє не тільки коригувати тил відхилення пальця в плеснофаланговому суглобі, але й забезпечує опорну здатність пальця у фазі перекату при ходьбі і тим самим розвантажує головку плеснової кістки.
Діагностика
При клінічному огляді пацієнта основним проявом метатарзалгії є біль під головками 2, 3 і рідше 4-ї плеснових кісток під час пальпації. Пальпація головок плеснових кісток може викликати дискомфорт або біль, проте дозволяє виявити зміщення підшкірно-жирової клітковини (жирової подушки).
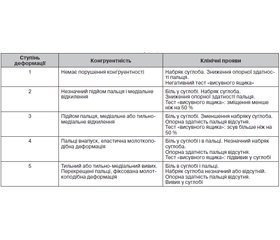
Для оцінки стабільності пальця в плеснофаланговому суглобі найбільш простим у застосуванні є тест «висувного ящика», запропонований Лахманом [9]. При проведенні дослідження стопа утримується в ділянці плеснової кістки однією рукою, а іншою здійснюється зсув пальця у відповідному плеснофаланговому суглобі в тильному напрямку. Даний тест дозволяє оцінити пошкодження підошовної зв’язки плеснофалангового суглоба і ступінь деформації в суглобі (табл. 2). Існує пряма залежність між пошкодженням зв’язкового апарату і нестабільністю в плеснофаланговому суглобі. Чим більше зміщення при виконанні тесту «висувного ящика», тим вищий ступінь деформації в плеснофаланговому суглобі.
Рентгенографія — один із широко використовуваних методів діагностики деформацій переднього відділу стопи. Для правильної інтерпретації результатів і планування хірургічного лікування необхідно виконувати рентгенографію у двох проєкціях під навантаженням масою в положенні пацієнта стоячи.
Лікування
1. Нехірургічне лікування
Наукових доказів щодо ефективності нехірургічного лікування метатарзалгії недостатньо. Однак більшість пацієнтів досягають задовільного полегшення за допомогою нехірургічного лікування. Методи включають фізіотерапію, модифікацію взуття, ін’єкції кортикостероїдів та механічне видалення мозолі.
1.1. Фізіотерапія
Фізіотерапія при метатарзалгії включає електропроцедури (магнітотерапію, ультрафонофорез з 1% гідрокортизоновою маззю, лазеротерапію), теплові процедури та лікувальну фізкультуру.
Пацієнтів із скороченням триголового м’яза гомілки навчають вправ на розтягування, щоб подовжити м’язи і тим самим знизити тиск на передні відділи стоп [46]. В одному дослідженні було показано 6-тижневу програму розтягування для збільшення максимального кута тильного згинання стопи в гомілковостопному суглобі та довжини сухожиль [47].
1.2. Модифікація взуття
Модифікація взуття робиться для кращого розподілу тиску на передніх відділах стоп та для зменшення місцевого тиску під болісною ділянкою. Характерні зміни включають вибір взуття з більш широким носком, правильною довжиною, більш м’якою підошвою та низьким каблуком [48, 49]. Укладка устілки проксимально до болісних головок ПК зміщує тиск маси тіла проксимальніше, що призводить до підвищення положення головки ПК [48]. Сформовані на замовлення устілки, виготовлені зі спінених матеріалів, можуть зменшити площі високого підошовного тиску. Однак устілки не дають користі за наявності жорсткої деформації, оскільки нерухома деформація виключає пасивну корекцію [50, 51].
1.3. Введення кортикостероїдів
Хоча місцеве введення кортикостероїдів, змішаних із місцевим анестетиком, може сприяти зменшенню запальної реакції (наприклад, міжпальцева неврома, бурсит), існують значні обмеження потенціалу та негативні наслідки цієї методики [52, 53]. Внутрішньосуглобова ін’єкція стероїдів у пацієнтів із синовітом ПФС може призвести до нестабільності суглоба, підвивиху або прискорення вивиху. Повторна ін’єкція в підошовні тканини може викликати атрофію жирової прокладки. Ін’єкції кортикостероїдів потрібно застосовувати рідко й обережно через їх потенційно несприятливі побічні ефекти.
1.4. Видалення мозолі
Видалення мозолі може бути ефективним для зменшення болю, пов’язаного з хронічним підошовним кератозом. Це можна зробити скальпелем, напилком або пемзою. Ці заходи, як правило, ефективні в короткостроковій перспективі; лікування повинне зосереджуватися на усуненні первинної причини підвищеного тиску [16].
2. Хірургічне лікування
Мета операції — поліпшити розподіл тиску в ділянці переднього відділу стопи після невдачі нехірургічних заходів. Остеотомія ПК є ефективним і добре прийнятим методом лікування метатарзалгії. Однак місце розташування та тип остеотомії є актуальними темами дискусій. Взагалі при ураженні другої ПК потрібні процедури елевації, а при ураженні третьої ПК необхідні процедури скорочення. Залежно від основної патології хірург повинен вирішити, чи потрібно впливати на метатарзалгію лише за допомогою остеотомії ПК або додатково до інших процедур, таких як подовження ахіллового сухожилля або перенесення сухожилля згиначів до розгинача. Варіанти лікування включають остеотомію, артродезування, резекцію.
2.1. Остеотомії
Серед методів хірургічного лікування перенавантажувальної метатарзалгії найбільш часто застосовується запропонована французьким лікарем L.S. Weil методика, широко відома в даний час як Weil-остеотомія [12].
Операція виконується паралельно площині опори плеснових головок, що дозволяє зробити вкорочення і зміщення дистального фрагмента плеснової кістки в проксимальному напрямку і тим самим зняти навантаження з головки. До ускладнень Weil-остеотомії відносяться «плаваючий палець» (від 28 до 50 % випадків [13]), ригідність суглоба, перехідна метатарзалгія (до 7 % [14]) і рецидив больового синдрому (до 12,5 % [15]). «Плаваючий палець» — це не тільки відсутність контакту пальця з поверхнею, а й нездатність надавати опору на цю поверхню.
Відсутність опорної здатності пальців у фазі перекату при ходьбі сприяє перенавантаженню сусідніх ПФС. Молоткоподібна деформація часто супроводжує метатарзалгію, і при її корекції за допомогою артродезу і трансартикулярної фіксації зростає частота такого ускладнення, як «плаваючі пальці» (50 проти 15 % без артродезу) [17]. При поєднані Weil-остеотомії з відновленням підошовної зв’язки плеснофалангового суглоба, подовженням сухожилля довгого розгинача пальців і видаленням тильного кісткового клина (потрійна Weil-остеотомія) відсоток даних ускладнень знижується до 6–10 % [18, 19, 21–24].
Недостатня рухливість суглоба зумовлена виникненням рубцевих змін після надмірного релізу м’яких тканин плеснофалангового суглоба. Перехідна метатарзалгія найчастіше розвивається внаслідок неправильного перерозподілу навантаження на головки сусідніх з оперованою кісткою променів. Основні причини перехідної метатарзалгії — надмірне скорочення плеснової кістки, недостатній передопераційний аналіз довжини і взаємного розташування головок плеснових кісток у фронтальній і горизонтальній площинах. Знімаючи навантаження з головки за допомогою Weil-остеотомії, не вдається досягти корекції тильного підвивиху в плеснофаланговому суглобі. Незважаючи на наявні ускладнення, до 85 % пацієнтів оцінюють результати свого лікування як «добрі» і «дуже добрі» [20].
BRT-остеотомія (назва походить від перших букв прізвищ авторів — L.S. Barouk, P. Rippstein і E. Toullec) здійснюється на рівні проксимального метафіза плеснової кістки. Площина остеотомії аналогічна такій при Weil-остеотомії. Після видалення кісткового клина дистальний фрагмент зміщується по осі в тильну сторону. Дана остеотомія показана при значному зміщенні головок в горизонтальній площині в підошовну сторону, а також за відсутності деформацій у ПФС [26].
При ізольованій метатарзалгії під головками другої і третьої плеснових кісток може застосовуватися дистальна малоінвазивна метатарзальна остеотомія (Distal metatarsal metaphyseal osteotomy, DMMO). У 70 % випадків відзначені добрі і дуже добрі результати [27]. Ускладненням є довготривалий набряк і сповільнена консолідація (до 3,3 % випадків) [28], водночас незрощення спостерігається вкрай рідко (3 %) [28].
Транспозиція сухожиль (Flexor-to-extensor transfer) застосовується переважно в лікуванні нестабільності плеснофалангового суглоба другого пальця. Техніка транспозиції передбачає відсікання сухожилля довгого згинача пальців від місця прикріплення, розсічення уздовж, проведення розщепленого сухожилля по бічних сторонах проксимальної фаланги з подальшою фіксацією на її тильній поверхні.
Серед ускладнень можна виділити збереження розгинальної контрактури в плеснофаланговому суглобі (до 37 %), розгинальних контрактур дистального міжфалангового суглоба, підвивих зі стійким медіальним відхиленням у плеснофаланговому суглобі, обмеження згинальних рухів, перехідну метатарзалгію [26]. Для запобігання вказаним ускладненням було запропоновано проводити транспозицію сухожилля короткого згинача пальців при збереженні довгого.
2.2. Способи відновлення підошовної зв’язки плеснофалангового суглоба
Більшість методів відновлення підошовної зв’язки плеснофалангового суглоба проводяться з розтином зв’язкового колатерального апарату, що порушує біомеханіку рухів і підсилює їх нестабільність [29]. Нерідко навіть при корекції деформації осі першої плеснової кістки зберігаються і прогресують симптоми метатарзалгії [26].
Існують способи хірургічного лікування, спрямовані на відновлення структур, які відіграють ключову патогенетичну роль у розвитку перенавантажувальної метатарзалгії, серед яких можна відзначити пряме відновлення підошовної зв’язки плеснофалангового суглоба через тильний і підошовний доступ.
Зараз розроблені спеціальні набори інструментів (механічні шовні провідники, порожнисті голки-провідники, нитки й дистрактори для плеснофалангових суглобів) для хірургічного відновлення підошовної зв’язки плеснофалангового суглоба. До позитивних сторін даних інструментів можна віднести можливість прошивання зв’язки в її середніх відділах, що при її незначних дегенеративних змінах дозволяє провести корекцію підвивиху в плеснофаланговому суглобі.
До недоліків технік відновлення підошовної зв’язки плеснофалангового суглоба слід віднести необхідність попереднього розсічення колатеральних зв’язок і розширення суглобової щілини за допомогою дистрактора для вільного маніпулювання губками інструмента в рані, що призводить до додаткової травматизації і рубцевих змін згодом. Використання дистрактора в окремих випадках заважає вільному маніпулюванню в ділянці рани. У низці випадків спостерігаються рецидиви деформації за рахунок прорізування ниток.
У деяких випадках при використанні механічних шовних провідників виникає ризик прорізування ниток і рецидиву молоткоподібної деформації пальця, тому що при цій патології спостерігається витончення дистальних відділів зв’язки. Дане ускладнення пов’язане з тим, що губки інструмента захоплюють переважно дистальний стоншений відділ зв’язки [5]. Прошивання підошовної зв’язки плеснофалангового суглоба в цьому відділі неодмінно призводить до прорізування ниток при навантаженні.
Висновки
Підсумовуючи вищевикладене, можна сказати, що поряд із корекцією кісткових структур необхідно активно застосовувати запропоновані способи й розробляти нові, що дозволятимуть проводити оперативні втручання з корекції м’яких тканин навколо плеснофалангового суглоба.
Методи, спрямовані на патогенетичне лікування метатарзалгії, у тому числі і на відновлення підошовної зв’язки плеснофалангового суглоба, повинні по можливості проводитися без розтину колатеральних зв’язок.
Розуміння механізму розвитку метатарзалгії сприяє впровадженню в клінічну практику нових методів і засобів відновлення структур стопи.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Список литературы
1. Coughlin M.J. et al. Metatarsophalangeal joint pathology in crossover second toe deformity: a cadaveric study. Foot Ankle Int. 2012. 33(2). 133-140. doi: 10.1016/j. fuspru.2012.05.002.
2. Deland J.T., Lee K.T., Sobel M. et al. Anatomy of the plantar plate and its attachments in the lesser metatarsal phalangeal joint. Foot Ankle Int. 1995. 16(8). 480-486. doi: 10.1177/107110079501600804.
3. Gregg J., Marks P., Silberstein M. et al. Histologic ana-tomy of the lesser metatarsophalangeal joint plantar plate. Surg. Radiol. Anat. 2007. 29(2). 141-147. doi: 10.1007/s00276-007-0188-2.
4. Jackson J.B., Saltzman C.L., Nickisch F. Plantar plate pathology and repair. Techniques in Foot & Ankle Surgery. 2014. 13(3). 121-127. doi: 10.1097/btf.0000000000000041.
5. Johnston R.B., Smith J., Daniels T. The plantar plate of the lesser toes: an anatomical study in human cadavers. Foot Ankle Int. 1994. 15(5). 276-282. doi: 10.1177/107110079401500508.
6. Suero E.M., Meyers K.N., Bohne W.H. Stability of the metatarsophalangeal joint of the lesser toes: a cadaveric study. J. Orthop. Res. 2012. 30(12). 1995-1998. doi: 10.1002/jor.22173.
7. Bardelli M., Turelli L., Scoccianti G. Definition and classification of metatarsalgia. Foot Ankle Surg. 2003. 9(2). 79-85. doi: 10.1016/ s1268-7731(02)00002-4.
8. Doty J.F., Coughlin M.J. Metatarsophalangeal joint instability of the lesser toes and plantar plate deficiency. J. Am. Acad. Orthop. Surg. 2014. 22(4). 235-245. doi: 10.5435/jaaos-22-04-235.
9. Murphy G.A. Lesser toe abnormalities. Metatarsophalangeal joint instability. In: Canale S.T., Beaty J. Campbell’s ope-rative orthopaedics. 12th ed. USA: Mosby, 2012. 3979-3981. doi: 10.1016/b978-0-323-07243-4.00083-9.
10. Stanley J.C., Stephens M.M. Metatarsalgia. Diagnosis. In: Bentley G., editor. European surgical orthopaedics and traumatology. Berlin: Springer Berlin Heidelberg, 2014. 3524-3525. doi: 10.1007/978-3-642-34746-7_241.
11. Nery C., Coughlin M.J., Baumfeld D., Mann T.S. Lesser metatarsophalangeal jointinstability: prospective evaluation and repair of plantar plate and capsular insufficiency. Foot Ankle Int. 2012. 33(4). 301-311. doi: 10.3113/fai.2012.0301.
12. DeCarbo W.T., Dial D.K. The Weil osteotomy: a refres-her. Techniques in Foot & Ankle Surgery. 2014. 13(4). 191-198. doi: 10.1097/btf.0000000000000061.
13. Migues A., Slullitel G., Bilbao F. et al. Floating-toe deformity as a complication of the Weil osteotomy. Foot Ankle Int. 2004. 25(9). 609-613. doi: 10.1177/107110070402500902.
14. Highlander P., Von Herbulis E., Gonzalez A. et al. Complications of the Weil osteotomy. Foot Ankle Spec. 2011. 4(3). 165-170. doi: 10.1177/1938640011402822.
15. Trnka H.J., Mühlbauer M., Zettl R. et al. Comparison of the results of the Weil and Helal osteotomies for the treatment of metatarsalgia secondary to dislocation of the lesser metatarsophalangeal joints. Foot Ankle Int. 1999. 20(2). 72-79. doi: 10.1177/107110079902000202.
16. Trnka H.J., Gebhard C., Mühlbauer M. et al. The Weil osteotomy for treatment of dislocated lesser metatarsophalangeal joints: good outcome in 21 patients with 42 osteotomies. Acta Orthop. Scand. 2002. 73(2). 190-194. doi: 10.1080/000164702753671795.
17. Vandeputte G., Dereymaeker G., Steenwerckx A., Peeraer L. The Weil osteotomy of the lesser metatarsals: a clinical and pedobarographic follow-up study. Foot Ankle Int. 2000. 21(5). 370-374. doi: 10.1177/107110070002100502.
18. Rochwerger A., Launay F., Piclet B. et al. Static instability and dislocation of the 2nd metatarsophalangeal joint. Comparative analysis of 2 different therapeutic modalities. (In French). Rev. Chir. Orthop. Reparatrice Appar. Mot. 1998. 84(5). 433-439.
19. Davies M.S., Saxby T.S. Metatarsal neck osteotomy with rigid internal fixation for the treatment of lesser toe metatarsophalangeal joint pathology. Foot Ankle Int. 1999. 20(10). 630-635. doi: 10.1177/107110079902001003.
20. O’Kane C., Kilmartin T.E. The surgical management of central metatarsalgia. Foot Ankle Int. 2002. 23(5). 415-419. doi: 10.1177/107110070202300508.
21. Jarde O., Hussenot D., Vimont E. et al. Weil’s cervicocapital osteotomy for median metatarsalgia. Report of 70 cases. (In French). Acta Orthop. Belg. 2001. 67(2). 139-148.
22. Gibbard K.W., Kilmartin T.E. The Weil osteotomy for the treatment of painful plantar keratosis. Foot (Edinb). 2003. 13(4). 199-203. doi: 10.1016/s0958-2592(03)00061-0.
23. Podskubka A., Stědrý V., Kafuněk M. Distal shortening osteotomy of the metatarsals using the Weil technique: surgical treatment of metatarsalgia and dislocation of the metatarsophalangeal joint. (In Czech). Acta Chir. Orthop. Traumatol. Cech. 2002. 69(2). 79-84.
24. García-Rey E., Cano J., Guerra P., Sanz-Hospital F.J. The Weil osteotomy for median metatarsalgia. A short-term study. Foot Ankle Surg. 2004. 10(4). 177-180. doi: 10.1016/j.fas.2004.07.002.
25. Gregg J., Silberstein M., Clark C., Schneider T. Plantar plate repair and Weil osteotomy for metatarsophalangeal joint instability. Foot Ankle Surg. 2007. 13(3). 116-121. doi: 10.1016/j.fas.2007.01.001.
26. Espinosa N., Maceira E., Myerson M.S. Current concept review: metatarsalgia. Foot Ankle Int. 2008. 29(8). 871-879. doi: 10.3113/fai.2008.0000x.
27. DePrado M. Minimally invasive foot surgery: a paradigm shift. In: Maffulli N., Easley M. editors. Minimally invasive surgery of the foot and ankle. London: Springer London, 2010. 3-11. doi: 10.1007/978-1-84996-417-3_1.
28. Haque S., Kakwani R., Chadwick C. et al. Outcome of minimally invasive distal metatarsal metaphyseal osteotomy (DMMO) for lesser toe metatarsalgia. Foot Ankle Int. 2016. 37(1). 58-63. doi: 10.1016/j.fuspru.2016.04.002.
29. Barg A., Courville X.F., Nickisch F. et al. Role of collateral ligaments in metatarsophalangeal stability: a cadaver study. Foot Ankle Int. 2012. 33(10). 877-882. doi: 10.3113/fai.2012.0877.
30. Maestro M., Besse J.L., Ragusa M., Berthonnaud E. Forefoot morphotype study and planning method for forefoot osteotomy. Foot Ankle Clin 2003. 8. 695-710.
31. Thompson I.M., Bohay D.R., Anderson J.G. Fusion rate of first tarsometatarsal arthrodesis in the modified Lapidus procedure and flatfoot reconstruction. Foot Ankle Int 2005. 26. 698-703.
32. Crosbie J., Burns J., Ouvrier R.A. Pressure characte-ristics in painful pes cavus feet resulting from Charcot-Marie-Tooth disease. Gait Posture. 2008. 28. 545-551.
33. Fuhrmann R.A. Lesser toe deformities [German]. Ther. Umsch. 2004. 61. 417-420.
34. Hansen S.T. Functional Reconstruction of the Foot and Ankle. Philadelphia, PA, Lippincott Williams and Wilkins, 2000. 145-186.
35. Jung H.G., Zaret D.I., Parks B.G., Schon L.C. Effect of first metatarsal shortening and dorsiflexion osteotomies on forefoot plantar pressure in a cadaver model. Foot Ankle Int. 2005. 26. 748-753.
36. Ledoux W.R., Shofer J.B., Ahroni J.H. et al. Biomechanical differences among pes cavus, neutrally aligned, and pes planus feet in subjects with diabetes. Foot Ankle Int. 2003. 24. 845-850.
37. Yu G.V., Judge M.S., Hudson J.R., Seidelmann F.E. Predislocation syndrome: Progressive subluxation/dislocation of the lesser metatarsophalangeal joint.J. Am. Podiatr. Med. Assoc. 2002. 92. 182-199.
38. Myerson M.S., Jung H.G. The role of toe flexor-to-extensor transfer in correcting metatarsophalangeal joint instabi-lity of the second toe. Foot Ankle Int. 2005. 26. 675-679.
39. Coughlin M.J. Common causes of pain in the forefoot in adults. J. Bone Joint Surg. Br. 2000. 82. 781-790.
40. Fortin P.T., Myerson M.S. Second metatarsophalangeal joint instability. Foot Ankle Int. 1995. 16. 306-313.
41. Meyer M. Tomeno. Weight-bearing deficiency of the 1st metatarsal ray [French]. Rev. Chir. Orthop. Reparatrice Appar. Mot. 1976. 62. 463-473.
42. Vora A.M., Myerson M.S. First metatarsal osteotomy nonunion and malunion. Foot Ankle Clin. 2005. 10. 35-54.
43. Acevedo J.I. Fixation of metatarsal osteotomies in the treatment of hallux valgus. Foot Ankle Clin. 2000. 5. 451-468.
44. Hammel E., Abi Chala M.L., Wagner T. Complications of first ray osteotomies: A consecutive series of 475 feet with first metatarsal Scarf osteotomy and first phalanx osteotomy [French]. Rev. Chir. Orthop. Reparatrice Appar. Mot. 2007. 93. 710-719.
45. Espinosa N., Myerson M., Fernandez De Retana P., Maceira E. A new approach for the treatment of metatarsalgia: The triple Weil osteotomy. Techniques in Foot & Ankle Surgery. 2007. 6. 254-263.
46. Dockery G.L. Evaluation and treatment of metatarsalgia and keratotic disorders. In: Myerson M. Ed. Foot and Ankle Disorders. Philadelphia, PA, Saunders, 2000. 359-377.
47. Gajdosik R.L., Allred J.D., Gabbert H.L., Sonsteng B.A. A stretching program increases the dynamic passive length and passive resistive properties of the calf muscle-tendon unit of unconditioned younger women. Eur. J. Appl. Physiol. 2007. 99. 449-454.
48. Ivanic G.M., Trnka H.J., Homann N.C. Post-traumatic metatarsalgia: Early results of treatment with a new insole [German]. Unfallchirurg. 2000. 103. 507-510.
49. Hodge M.C., Bach T.M., Carter G.M. Novel Award First Prize Paper: Orthotic management of plantar pressure and pain in rheumatoid arthritis. Clin. Biomech. (Bristol, Avon) 1999. 14. 567-575.
50. Brodsky J.W., Pollo F.E., Cheleuitte D., Baum B.S. Physical properties, durability, and energy-dissipation function of dual-density orthotic materials used in insoles for diabetic patients. Foot Ankle Int. 2007. 28. 880-889.
51. Brodsky J.W., Kourosh S., Stills M., Mooney V. Objective evaluation of insert material for diabetic and athletic footwear. Foot Ankle. 1988. 9. 111-116.
52. Tallia A.F., Cardone D.A. Diagnostic and therapeutic injection of the ankle and foot. Am. Fam. Physician. 2003. 68. 1356-1362.
53. Hassouna H., Singh D., Taylor H., Johnson S. Ultrasound guided steroid injection in the treatment of interdigital neuralgia. Acta Orthop. Belg. 2007. 73. 224-229.

/73.jpg)
/74.jpg)