Архив офтальмологии Украины Том 8, №3, 2020
Вернуться к номеру
Пацієнт офтальмолога: психологічні особливості роботи у випадку «катастрофічних» діагнозів
Авторы: Чабан О.С.
Національний медичний університет імені О.О. Богомольця МОЗ України, м. Київ, Україна
Рубрики: Офтальмология
Разделы: Справочник специалиста
Версия для печати
Типова помилка терапії глаукоми зводиться до того, що лікар лікує біологічну проблему, не замислюючись про її психологічний вплив на якість життя пацієнта, про можливості пацієнта оцінити цю проблему, про рівень соціальної реадаптації і наявність у хворого соціальної підтримки. Усі ці аспекти треба враховувати, спираючись на те, що біологічна проблема залишиться з пацієнтом на все життя. Часто вже з першої стадії глаукоми механізми психологічного захисту призводять до спотворення інформації про хворобу, що тягне за собою неадекватну оцінку захворювання. Як наслідок, співпраця з пацієнтом починає ускладнюватися — формується низький комплаєнс або повна його відсутність. Пацієнти не дотримуються режиму терапії, роблять спроби знайти якісь альтернативні методи лікування. Вони не вірять, що, наприклад, той же цитиколін необхідно приймати все життя, щоб досягнути ефекту, а замість цього, не отримавши миттєвого результату, перестають приймати препарат. І наше завдання — пояснити пацієнтам важливість належного ставлення до лікування. Отже, успішність психологічної адаптації та терапії глаукоми буде повною мірою залежати від того, яку інформацію пацієнт отримає від лікаря і чи зможе він правильно оцінити цю інформацію. На Заході вже давно розроблено протокол повідомлення «поганих новин», який вивчається в медичних університетах Північної Америки та Європи в курсі «Комунікативні навички лікаря». В Україні ми тільки почали навчати цього шестиетапного протоколу (англійська абревіатура SPIKES): 1. Встановлення відповідних умов. 2. Оцінка сприйняття пацієнтом теперішньої ситуації. 3. Запрошення. 4. Знання. Повідомлення інформації. 5. Емоції та емпатія. 6. Стратегія (план) і підсумок. З огляду на сказане в статті йтиметься про психологічні проблеми глаукоми, як і чим їх можна заміряти, буде розглянуто протокол повідомлення «поганих новин», зупинимося на поведінці лікаря залежно від особливостей його пацієнтів.
Типичная ошибка терапии глаукомы сводится к тому, что врач лечит биологическую проблему, не задумываясь о ее психологическом воздействии на качество жизни пациента, о возможности пациента оценить эту проблему, об уровне социальной реадаптации и наличии у больного социальной поддержки. Все эти аспекты нужно учитывать, помня о том, что биологическая проблема останется с пациентом на всю жизнь. Часто уже с первой стадии глаукомы механизмы психологической защиты приводят к искажению информации о болезни, что влечет за собой неадекватную оценку заболевания. Как следствие, сотрудничество с пациентом начинает усложняться — формируется низкий комплайенс или полное его отсутствие. Пациенты не соблюдают режим терапии, делают попытки найти какие-либо альтернативные методы лечения. Они не верят, что, например, тот же цитиколин необходимо принимать всю жизнь, чтобы достичь эффекта, а вместо этого, не получив мгновенного результата, перестают принимать препарат. И наша задача объяснить пациентам важность правильного отношения к лечению. Таким образом, успешность психологической адаптации и терапии глаукомы будет в полной мере зависеть от того, какую информацию пациент получит от врача и сможет ли он правильно оценить эту информацию. На Западе уже давно разработан протокол сообщения «плохих новостей», который изучается в медицинских университетах Северной Америки и Европы в курсе «Коммуникативные навыки врача». В Украине мы только начали обучать этому шестиэтапному протоколу (английская аббревиатура SPIKES): 1. Воссоздание подходящих условий. 2. Оценка восприятия пациентом ситуации, в которой он оказался. 3. Приглашение. 4. Знания. Предоставление информации. 5. Эмоции и эмпатия. 6. Стратегия (план) и выводы. С учетом всего вышесказанного в статье речь пойдет о психологических проблемах глаукомы, как и чем их можно измерить, будет рассмотрен протокол сообщения «плохих новостей», остановимся на аспектах поведения врача в зависимости от особенностей его пациентов.
A typical mistake in glaucoma therapy comes down to the fact that the doctor treats a biological problem without thinking about its psychological effect on the patient’s quality of life, about the patient’s ability to assess this problem, about the level of social readaptation and the patient’s social support. All these aspects must be taken into account, remembering that the biological problem will remain with the patient for life. Often, already from the first stage of glaucoma, psychological defense mechanisms lead to distortion of information about the disease, which entails an inadequate assessment of the disease. As a result, cooperation with the patient begins to become more difficult — low or no compliance is formed. Patients do not adhere to the therapy regimen and make attempts to find any alternative methods of treatment. They do not believe that citicoline, for example, has to be taken all their lives to be effective, and instead, without immediate results, they stop taking the drug. And our task is to explain to patients the importance of the right attitude to treatment. Thus, the success of psychological adaptation and therapy of glaucoma will fully depend on what information the patient receives from the doctor, and whether he can correctly evaluate this information. Western countries have long developed a protocol for delivering “bad news”, which is being studied at medical universities in North America and Europe in the “Physician Communication Skills” course. In Ukraine, we have just started teaching this six-step protocol (the English abbreviation SPIKES): 1. Setting up the interview. 2. Assessing the patient’s perception. 3. Obtaining the patient ‘s invitation. 4. Giving knowledge and information to the patient. 5. Addressing the patient’s emotions with empathic responses. 6. Strategy and summary. Considering all of the above, the article will focus on the psychological problems of glaucoma; how and by what means they can be measured; the protocol for delivering “bad news” will be reviewed; aspects of the doctor’s behavior depending on the characteristics of their patients will be discussed.
глаукома; психологічні проблеми; SPIKES; «погані новини»
глаукома; психологические проблемы; SPIKES; «плохие новости»
glaucoma; psychological problems; SPIKES; “bad news”
Теоретичні основи психоемоційних розладів у хворих на глаукому
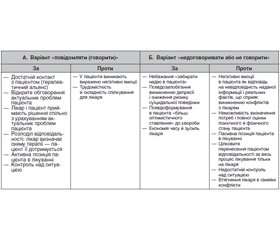
Практичні поради щодо повідомлення «поганих новин»
- Фламмер Й. Глаукома (пер. з англ.). Львів: Медицина світу, 2008. 464 с.
- Quigley H.A., Broman A.T. The number of people with glaucoma worldwide in 2010 and 2020. Br. J. Ophthalmol. 2006. Vol. 90. № 3. P. 262-267.
- Бурбо Л. Твое тело говорит: люби себя! Москва: София, 2014. 320 с.
- Синельников В.В. Возлюби болезнь свою. Как стать здоровым, познав радость жизни. Москва: Центрполиграф, 2020. 432 с.
- Хей Л. Исцели свою жизнь. Москва: Эксмо, 2016. 224 с.
- Бабайлова О.М., Панова И.Е., Клевакина Ю.С. Психологическая реабилитация пациентов с глаукомой, четвертый элемент. Глаукома: теории, тенденции, технологии: Сборник статей международного конгресса. Москва, 2013. URL: https://eyepress.ru.
- Малишевская Т.Н., Долгова И.Г., Шатских С.В. Персонифицированный подход к ведению пациентов с глаукомой продвинутых стадий. Выбор стратегических направлений антиглаукомной работы в Тюменской области. Национальный журнал «Глаукома». 2016. Т. 15. № 4. С. 42-53.
- Lunnela J., Kääriäinen M., Kyngäs H. The views of compliant glaucoma patients on counselling and social support. Scand. J. Caring Sci. 2010. Vol. 24. № 3. P. 490-498.
- Макаренко О.В., Кривов’яз О.В., Кривов’яз С.О. Оцінка якості життя пацієнтів із первинною відкритокутовою глаукомою та шляхи раціональної фармакотерапії при цій патології. Раціональна фармакотерапія. 2016. № 2(39). С. 32-40.
- National Council on Patient Information and Education. PharmExecutive 05–2005, 09–2005.
- Безшейко В., Давиденко І. Алгоритм професійного спілкування лікаря в окремих клінічних ситуаціях. Психосоматична медицина та загальна практика. 2017. Т. 2. № 4. ИНН статьи 77.
- Baile W.F., Buckman R., Lenzi R. et al. SPIKES — a six-step protocol for delivering bad news: application to the patient with cancer. Oncologist. 2000. Vol. 5. № 4. P. 302-311.
- Seifart C., Hofmann M., Bär T. et al. Breaking bad news-what patients want and what they get: evaluating the SPIKES protocol in Germany. Ann. Oncol. 2014. Vol. 25. № 3. P. 707-711.
- Elliott D.B. Clinical Procedures in Primary Eye Care E-Book. Elsevier Health Sciences, 2020. 336 p.
- Beery B. How ODs should break bad news to patients. 2019. URL: https://www.optometrytimes.com.
- Jabaley J. 6 Steps to Deliver Difficult Diagnoses Effectively & Compassionately. 2017. URL: https://www.reviewob.com.
- Parisi V., Coppola G., Centofanti M. et al. Evidence of the neuroprotective role of citicoline in glaucoma patients. Prog. Brain Res. 2008. Vol. 173. P. 541-554.
- Pecori-Giraldi J., Virno M., Covelli G. et al. Therapeutic value of citicoline in the treatment of glaucoma (computerized and automated perimetric investigation). Int. Ophthalmol. 1989. Vol. 13. P. 109-112.
- Parisi V., Manni G., Colacino G., Bucci M.G. Cytidine-5’-diphosphocholine (citicoline) improves retinal and cortical responses in patients with glaucoma. Ophthalmology. 1999. Vol. 106. № 6. P. 1126-1134.
- Virno M., Pecori-Giraldi J., Liguori A., De Gregorio F. The protective effect of citicoline on the progression of the perimetric defects in glaucomatous patients (perimetric study with a 10-year follow-up). Acta Ophthalmol. Scand. Suppl. 2000. Vol. 232. P. 56-57.
- Rejdak R., Toczołowski J., Kurkowski J. et al. Oral citicoline treatment improves visual pathway function in glaucoma. Med. Sci. Monit. 2003. Vol. 9. № 3. P. I24-128.
- Parisi V. Electrophysiological assessment of glaucomatous visual dysfunction during treatment with cytidine-5’-diphosphocholine (citicoline): a study of 8 years of follow-up. Doc. Ophthalmol. 2005. Vol. 110. № 1. P. 91-102.
- Ottobelli L., Manni G.L., Centofanti M. et al. Citicoline oral solution in glaucoma: is there a role in slowing disease progression? Ophthalmologica. 2013. Vol. 229. № 4. P. 219-226.
- Roberti G., Tanga L., Parisi V. et al. A preliminary study of the neuroprotective role of citicoline eye drops in glaucomatous optic neuropathy. Indian J. Ophthalmol. 2014. Vol. 62. № 5. P. 549-553.
- Parisi V., Centofanti M., Ziccardi L. et al. Treatment with citicoline eye drops enhances retinal function and neural conduction along the visual pathways in open angle glaucoma. Graefe’s Arch. Clin. Exp. Ophthalmol. 2015. Vol. 253. № 8. P. 1327-1340.
- Lanza M., Gironi Carnevale U.A., Mele L. et al. Morphological and Functional Evaluation of Oral Citicoline Therapy in Chronic Open-Angle Glaucoma Patients: A Pilot Study With a 2-Year Follow-Up. Front. Pharmacol. 2019. Vol. 10. Article ID: 1117.
- Личко А.Е., Иванов Н.Я. Медико-психологическое обследование соматических больных. Журнал невропатологии и психиатрии им. С.С. Корсакова. 1980. № 8. С. 1195-1198.
- Матійків І.М. Тренінг емоційної компетентності: навч.-метод. посібник. Київ: Педагогічна думка, 2012. 112 с.
- Asanova A., Khaustova O. Typical difficult situations in doctor-patient interactions. Psychosomatic Medicine and General Practice. 2018. Vol. 3. № 3. Article ID: e0303125.
- Болотова А.К., Жуков Ю.М. Психология коммуникаций. Москва: Изд. дом Высшей школы экономики, 2015. 495 с.
- Болучевская В.В., Павлюкова А.И. Общение врача: вербальная и невербальная коммуникация (лекция 2). Медицинская психология в России. 2011. № 2. URL: http://www.mprj.ru.
- Stuart M.R. The BATHE Technique. Rakel R.E. (Ed.). Saunders Manual of Medical Practice. Philadelphia: W.B. Saunders, 1996. P. 1108-1109.

/61.jpg)