Наприкінці 2019 року людство раптово опинилось віч-на-віч із загрозливою проблемою — новою коронавірусною хворобою (COVID-19), що спричинена коронавірусом-2, пов’язаним з тяжким гострим респіраторним синдромом (SARS-CoV-2). Цей вірус належить до групи РНК-вірусів грипу. Він має більшу, ніж інші типи вірусу грипу, масу й розміри, дуже швидко поширюється серед людей і спричинив глобальну пандемію.
Репродукція вірусу SARS-CoV-2 відбувається в епітеліальних клітинах слизової оболонки верхніх дихальних шляхів, тобто в місці його первинного проникнення в організм людини, і супроводжується виникненням характерних внутрішньоплазматичних включень, що містять рибонуклеїнову кислоту. Уражені клітини в більшості своїй дегенерують і відторгаються. Разом з цим спостерігаються проліферація і метаплазія циліндричного епітелію.
Відомо, що патогенність вірусу SARS-CoV-2 в основному проявляється його нейро- й епітеліотропністю і токсичністю, що призводить до циркуляторних розладів різних органів [6, 12, 13, 17, 20–22, 27, 54, 58]. У першу чергу уражаються головний мозок і легені, що супроводжується судинними стазами, дрібними тромбозами й крововиливами, дистрофічними змінами клітин, їх дегенерацією і апоптозом [5, 6, 9, 12, 17, 20, 21, 28]. Інтоксикація є типовою клінічною особливістю COVID-19. Основними місцями токсичної дії вірусу SARS-CoV-2 в організмі є нервова система (центральна і вегетативна) і кровоносні судини, що призводить до виникнення різних системних і респіраторних симптомів, зокрема синдрому дисемінованого внутрішньосудинного згортання (ДВЗ) (лихоманка, втома, слабкість, сухий кашель, утруднене дихання, задуха, що іноді можуть бути критичними), спричиняючи тяжку пневмонію й серцево-дихальну недостатність [6, 21, 40, 42, 55, 62].
Останні дані спостережень клініцистів і наукових досліджень свідчать, що вірус SARS-CoV-2 має нейротропні властивості й викликає неврологічні захворювання й ускладнення [6, 20–23, 31, 35, 37, 40, 61, 62]. Усе частіше надходять повідомлення про пацієнтів з COVID-19, у яких розвивається енцефалопатія і симптоми, подібні до синдрому Гієна — Барре.
Вважається, що вірус SARS-CoV-2 проникає в центральну нервову систему (ЦНС) з периферичних нервових закінчень через нервові шляхи. Є дані про наявність генетичного матеріалу SARS-CoV-2 і білків у зразках тканин нервової системи. Це свідчить, що вірус може безпосередньо вторгнутись у нервову систему й пошкодити нервові клітини й волокна. Також вірус викликає перебільшену імунну відповідь, що атакує нервову систему. Така ситуація спостерігається в багатьох пацієнтів з тяжким перебігом COVID-19, у яких розвивається синдром цитокінового шторму, який є станом гіперзапалення й характеризується фульмінантною гіперцитокінемією, що призводить до поліорганної недостатності й становить загрозу для життя людини [5, 6, 36, 58]. Серед цих цитокінів відзначається підвищення рівня інтерлейкіну-6 (ІЛ-6), і він позитивно корелює з вираженістю симптомів COVID-19. Відомо, що ІЛ-6 є важливим протизапальним медіатором, який потенційно відповідає за активацію імунних клітин мозку й травмування мозкової тканини. Також звертають увагу на правомірну гіпотезу, згідно з якою домен спайкового білка SARS-CoV-2 має високу спорідненість до рецептора ангіотензинперетворюючого ферменту 2 (АПФ-2). Рецептори АПФ-2 експресуються в ендотелії капілярів включно з мозком, вірус може отримати доступ до нього через гематоенцефалічний бар’єр і пошкодити нервову систему [6, 23, 36, 56].
Повідомлялося, що гліальні клітини й нейрони головного мозку також експресують рецептори АПФ-2, що робить їх потенційною мішенню для вірусу SARS-CoV-2. Оскільки АПФ-2 мають судинозвужувальні властивості й протизапальну дію, то, можливо, їх залучення в мозок при зараженні SARS-CoV-2 призводить до порушення авторегуляції і стрибків артеріального тиску з подальшим розривом артеріальної стінки, що може бути патофізіологічними особливостями внутрішньочерепної кровотечі, яка часто спостерігається при COVID-19 [56]. Однак не рідкість і ішемічний інсульт у пацієнтів, інфікованих SARS-CoV-2, який можна пояснити дисфункцією ендотелію й підвищенням згортання крові, про що свідчать підвищення концентрації D-димеру і С-реактивного білка і тромбоцитоз у таких пацієнтів. Інша гіпотеза тлумачить, що тяжка гіпоксія, яка виникає внаслідок гострого респіраторного ди-стрес-синдрому й пневмонії, спричинює набряк мозку та ішемічний інсульт на тлі згущення крові й тромбоцитозу [6, 11, 12, 15, 17].
Отже, є декілька гіпотез щодо того, як саме вірус SARS-CoV-2 впливає на нервову систему. Це може бути пряма інвазія SARS-CoV-2 у нервову систему (центральну й периферичну), що підтверджується наявністю вірусного білка в лікворі деяких пацієнтів з COVID-19 із розвитком енцефаліту. Також шлях інвазії може бути як ретроградним — рух через нюховий нерв, так і гематогенним — завдяки наявності рецепторів АПФ-2 у мозку, що може полегшити інтеграцію вірусу через кровообіг мозку. Інший можливий шлях інвазії вірусу SARS-CoV-2 — через гіперактивацію імунної відповіді на ініціацію гіперзапалення з поліорганною недостатністю, що називається синдромом цитокінового шторму [56]. Однак точний патогенетичний механізм ураження нервової системи й виникнення ускладнень, що впливають на тяжкість перебігу хвороби, з подальшим розвитком постковідного синдрому (ПКС) не до кінця зрозумілий і потребує продовження спостережень і досліджень.
Експертами з COVID-19 відзначається, що як тільки імунна система починає працювати з перевантаженням, негативні наслідки можуть прогресувати, імунні клітини змушені вторгатися в мозок, що призводить до автоімунного процесу, додаткового апоптозу й загибелі нейронів зі шкодою для здоров’я людини й розвитком тяжких неврологічних ускладнень, зокрема хвороби Альцгеймера або хвороби Паркінсона, дисемінованого енцефаломієліту, ішемічного інсульту тощо [5, 8–10, 21, 23, 29].
Багато симптомів, що характерні для інфікування вірусом SARS-CoV-2, пов’язані з ураженням нервової системи [5, 6, 8–10, 21, 23, 29, 52, 58–60, 62]. Неврологічні прояви COVID-19 можна умовно розподілити на симптоми ураження ЦНС і симптоми ураження периферичної нервової системи (ПНС). До проявів ураження ЦНС належать скарги на головний біль, часто дуже сильний, підвищену втомлюваність, «мозковий туман» і періодичне короткочасне запаморочення, зміни психічного стану й когнітивних функцій, порушення сну (безсоння вночі й сонливість удень) і дезорієнтацію. Ураження ПНС проявляється аносмією і гіпогевзією, болями в горлі, м’язах і суглобах, міофасціальними болями, гіперестезією шкіри, вираженою слабкістю, а в деяких чоловіків, інфікованих вірусом SARS-CoV-2, відзначалися болі в яєчках і на внутрішніх ділянках стегон. Сильний кашель, що частково викликається сенсорними нервовими клітинами в легенях, також є проявом ураження ПНС. Деякі пацієнти мають серйозні проблеми з болями, що схожі на невропатію. У тяжких випадках прояву COVID-19 іноді спостерігались судоми, мляві парапарези, інсульти, енцефаліт, кортикоспінальна слабкість і навіть кома або тяжка депресія із суїцидальними спробами. Неврологічні симптоми можуть проявлятися протягом тривалого часу — від декількох тижнів до місяців після зараження [6, 9, 21, 23, 28, 42, 50, 58], причому неврологічні прояви можуть виникати незалежно від ураження дихальної системи [6].
Деякі неврологічні симптоми у хворих на COVID-19 менш серйозні, але здаються більш незрозумілими. Один з них — це «мозковий туман». Навіть після того, як зникають основні симптоми хвороби, пацієнти з COVID-19 можуть скаржитись на втрату пам’яті, періодичну сплутаність свідомості, зниження когнітивних функцій, порушення сну [21, 23, 42, 50]. У багатьох хворих незалежно від тяжкості перебігу хвороби після зникнення усіх проявів коронавірусної хвороби й підтвердження одужання негативними результатами лабораторних досліджень на SARS-CoV-2 протягом кількох місяців зберігаються синдром хронічної втоми й «мозковий туман», який лікарі і науковці описали як постковідний синдром. ПКС — це сукупність симптомів і синдромів, характерних для структурних уражень ЦНС і ПНС. На перший план при ПКС виходять саме ураження ЦНС і гіпоталамо-гіпофізарної системи з порушенням роботи центрів терморегуляції, насичення й голоду, регуляції гомеостазу енергії і глюкози під впливом інсуліну й контрінсулярних гормонів із залученням системи нейропептидних нейронів (HPY) у дугоподібному ядрі гіпоталамуса. Ці пошкодження головного мозку й порушення нейроендокринної системи безпосередньо пов’язані зі структурними й функціональними пошкодженнями астроцитів з порушенням метаболізму глютаміну й нейротрансмісії гамма-аміномасляної кислоти (ГАМК) — основного нейромедіатора ЦНС. Можливо, у деяких людей, інфікованих вірусом SARS-CoV-2, відбувається довготривала персистенція вірусу, що не виявляється лабораторно, особливо в тих, які мають супутню хронічну патологію. На тлі довготривалої персистенції вірусу SARS-CoV-2 розвивається стан хронічного стресу з гіпоталамічною дисфункцією (ГД) по осі «гіпоталамус — гіпофіз — надниркові залози» і «гіпоталамус — гіпофіз — статеві залози» з пригніченням гіпоталамічних стрес-лімітуючих систем [3]. Фактично в пацієнтів із ПКС розвиваються неврологічні форми ГД.
Клінічні прояви ПКС характеризуються синдромом хронічної втоми (стадія виснаження при дистресі: виснаження синтезу гормонів надниркових і статевих залоз, зниження функції щитоподібної залози, міокардит, порушення центру терморегуляції в гіпоталамусі, виснаження ГАМКергічної регуляції) — вираженною слабкістю і втомлюваністю, головними болями, що не відповідають ознакам інтоксикації, фіброміалгіями, субфебрилітетом, який не коригується жарознижувальними й знеболюючими препаратами, часто спостерігаються вестибулярні порушення, запаморочення, симптом «мозкового туману», погіршення пам’яті, порушення когнітивних функцій і сну, задишка, біль у ділянці серця й спини, порушення менструальної функції в жінок, іноді — передчасне переривання вагітності, а також еректильна дисфункція в чоловіків. ПКС також проявляється симптомами тромбоваскуліту (запалення ендотелію дрібних судин, що супроводжується тромбозами й крововиливами, — ДВЗ): біль по ходу судин, пастозність ніг і обличчя, парестезії кінцівок, посттромбофлебітичний синдром. Загалом клінічна картина ПКС нагадує клініку антифосфоліпідного синдрому.
Виявлено, що вірусу SARS-CoV-2 не обов’язково проникати в глибину нейронів, щоб викликати вищезазначені симптоми. У більшості випадків ефекти, пов’язані з больовим синдромом, можуть виникати в результаті атаки на сенсорні нейрони, нерви, які проходять від спинного мозку по всьому тілі людини для передачі інформації із зовнішнього середовища чи про внутрішні процеси в організмі до центральної нервової системи. У подальшому все це впливає на порушення синтезу нейромедіаторів, у першу чергу за рахунок накопичення глутамату й зниження рівня гамма-аміномасляної кислоти, які регулюють роботу нейроендокринної системи, що призводить до гормонального дисбалансу з порушенням переважно вуглеводного обміну й терморегуляції [15, 46, 60]. У свою чергу, саме ця дисфункція нейроендокринної системи впливає на тяжкість перебігу коронавірусної хвороби та її ускладнень і вираженність ПКС і його специфічних проявів [31, 41, 47, 57].
Відомо, що зараження вірусом сенсорних нейронів може мати довготривалі наслідки, навіть якщо вірус не залишається в клітинах. Не обов’язково, щоб ней-рони інфікувалися, оскільки в інфікованих пацієнтів виявляли велику кількість сигнальних молекул імунної системи — цитокінів, які можуть безпосередньо взаємодіяти з рецепторами нейронів і викликати невропатичний біль. Вірусні частини, що взаємодіють з нейронами, можуть призвести до автоімунної атаки на нерви й нервові клітини — розвивається цитокіновий шторм [23, 36].
З’ясувалось, що коронавірус може викликати загрозливу загибель нейронів у пацієнтів, які перехворіли на COVID-19 навіть у легкій формі. На матеріалі медичних випадків учені виявили нові наслідки зараження SARS-CoV-2 для мозку, причому як у пацієнтів з тяжкою формою захворювання, так і в безсимптомних хворих. Результати досліджень показали, що вірус сприяє значним змінам у структурі кори головного мозку, в ділянках, які відповідають за пам’ять, увагу й здатність розмовляти. На підставі цього виникло припущення, що COVID-19 може спровокувати розвиток хвороби Альцгеймера або Паркінсона [6, 9, 10, 37].
У результаті наукових і клінічних досліджень з’ясувалось, що в першу чергу коронавірус уражає астроцити, які забезпечують зв’язок між нейронами клітин. У групі обстежених пацієнтів виявили осіб, які вилікувались від COVID-19 понад 2 місяці тому, однак повторно звернулись до медиків зі скаргами на сильний головний біль, сонливість, погіршення пам’яті, запаморочення, судоми. При цьому раніше ці пацієнти ніколи не мали подібних скарг [6]. Клініцисти й науковці підкреслили, що факт порушень головного мозку в тяжких хворих є прогнозованим, тоді як виникнення дегенеративних захворювань ЦНС у пацієнтів, які перенесли хворобу безсимптомно або в легкій формі й лікувались без госпіталізації, викликає подив.
То що ж саме відбувається з нервовою системою при COVID-19?
Відповідь на це питання допоможе покращити лікування коронавірусної хвороби й запобігти її тяжкому перебігу, розвитку ускладнень і ПКС.
Показово, що понад 30 % пацієнтів з COVID-19, які мають неврологічні і навіть психоневрологічні симптоми [5, 8, 10, 24, 31, 33, 38, 41, 58], у кінцевому підсумку демонструють різного ступеня прояви енцефаліту [51, 52, 54, 59]. Більше ніж у половини цих пацієнтів неврологічні симптоми проявляються навіть через три місяці від початку захворювання, коли вірус більше не виявляється [5, 6, 8, 21–23]. Це свідчить про значне ураження нервової системи.
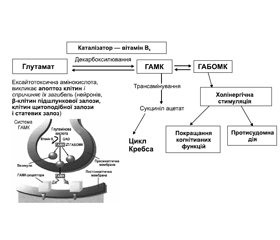
Вірус SARS-CoV-2 може інфікувати майже третину клітин головного мозку, і більшість них — це астроцити [23]. Однією з найбільш серйозних змін, що викликає інфекція SARS-CoV-2 в астроцитах, є зниження концентрації пірувату й лактату, що необхідні для функціонування циклу Кребса. Припускають, що інфіковані астроцити відволікають піруват на продукцію лактату, оскільки він не змінюється в кондиціонованому сере-довищі астроцитів, та експортують його для збереження метаболізму нейронів. На підтвердження цієї думки зазначають, що рівні проміжних продуктів метаболізму глутаміну (глутамат і ГАМК) зменшуються в астроцитах, інфікованих SARS-CoV-2. Це дозволяє припустити, що глутаміноліз використовується як альтернативне джерело вуглецю для забезпечення оксидативного метаболізму астроцитів. Важливо відзначити, що астроцит-похідний глутамін необхідний для нейронального синтезу нейротрансмітерів глутамату й ГАМК [6, 7, 16, 17, 57, 62].
Відомо, що астроцити відіграють життєво важливу роль в обміні, «переробці» нейротрансмітерів як вирішальному процесі підтримання синаптичної передачі й збудження нейронів. Це дуже важливо для глутаматергічних синапсів, оскільки правильне поглинання глутамату астроглією запобігає ексайтотоксичності та, як наслідок цього, апоптозу й загибелі нейронів [5–7, 9, 11, 15, 17, 62]. При цьому глутамінсинтетаза перетворює глутамат у глутамін, який потім може бути переданий назад у нейрони, і таким чином глутамат-глутаміновий цикл замикається. Це притаманно й ГАМКергічним синапсам, у яких нейротрансмітер ГАМК поглинається астроцитами й перетворюється спочатку в глутамат, а потім у глутамін [19]. Саме астроцити відповідають за підтримку рівня глутамату в головному мозку. Отже, очікується, з огляду на тісний зв’язок астроцитів і ней-ронів, що зміни в метаболізмі глутаміну в астроцитах порушуватимуть функцію нейронів, впливаючи на синаптичну функцію і пластичність.
Виявлено, що SARS-CoV-2 спричиняє секреторний фенотип в астроцитах, що призводить до посилення апоптозу нейронів. Частково загибель нейронів може пояснити зміну товщини кори головного мозку, що була виявлена у хворих на COVID-19, як у госпіталізованих з тяжкою формою, так і в пацієнтів з легкими респіраторними симптомами. Важливо відмітити, що деякі з цих змін товщини кортикального шару корелювали із симптомами тривоги й порушенням когнітивних функцій [6, 8–11, 40, 41].
Описані зміни в астроцитах при інфікуванні SARS-CoV-2 і порушення метаболізму глутаміну в них призводить до порушення синтезу нейромедіаторів у ЦНС і їх взаємодії з нейроендокринною системою. У першу чергу відбувається зниження рівня ГАМК — основного нейромедіатора, що впливає на гомеостаз та ендокринну регуляцію [11, 23, 24, 30, 33, 56]. Виснаження саме ГАМК відбувається унаслідок активації
ГАМК-трансамінази, що призводить до надмірного збудження й психоемоційного неспокою з порушенням балансу системи «збудження-гальмування».
Основна фізіологічна роль ГАМК — це забезпечення стабільної рівноваги між збуджуючими й гальмівними системами, нормалізація сну й забезпечення мозку енергією, підтримання його стійкості до гіпоксії й інших шкідливих впливів, у тому числі до дії вірусів та інших стресорів. При зниженні рівня ГАМК порушується рівновага збуджувальних і гальмівних нейронів, що призводить до дисонансу ней-ротрансмісії, порушення балансу нейроендокринної регуляції і, як наслідок, до ГД. Обмежувати активність стрес-системи, цитокіновий шторм і надмірну збудливу реакцію на центральному й периферичному рівні регуляції здатні стрес-лімітуючі системи. До основних центральних стрес-лімітуючих систем відносять: 1) ГАМКергічну систему (система нейронів, які продукують ГАМК, що чинить гальмівну дію на нейрони головного й спинного мозку); 2) опіоїдергічну систему (об’єднує нейрони в гіпоталамусі й секреторні клітини в гіпофізі, що продукують опіоїдні пептиди й чинять гальмівну дію).
При інтеграції вірусу SARS-CoV-2 у ЦНС відбувається збій стрес-лімітуючих систем, перш за все ГАМК-ергічної системи, і розвиток дистресу, що проявляється у вигляді вегетативного пароксизму з порушенням центра симпатичної і парасимпатичної нервової системи з подальшим порушенням когнітивного й психоемоційного стану, терморегуляції, емоційного контролю, тонусу судин, і, як наслідок, виникає гормональний дисбаланс з порушенням зворотного зв’язку між центральними й периферичними ендокринними залозами та клітинами-мішенями. Усе це обумовлює маніфестацію ГД з порушенням переважно вуглеводного, електролітного й енергетичного обміну, що і призводить до нейросудинних порушень і ковідного тромбоваскуліту. Унаслідок хронічного виснаження ГАМК і тромбоваскуліту розвивається ПКС, що проявляється переважно неврологічними симптомами ураження ЦНС і ПНС і клінікою синдрому хронічної втоми з ендокринопатіями [33, 42, 54]. Ендокринопатія включає ознаки порушення вуглеводного обміну, навіть розвитку цукрового діабету, дисфункції щитоподібної залози й репродуктивної системи. Адже відомо, що ГАМК опосередковано впливає на транспорт і утилізацію глюкози, дихальну активність тканин і окисне фосфорилювання [6, 7, 9–11, 62].
Також при зниженні синтезу ГАМК накопичується глутамат, що сприяє апоптозу клітин з подальшим розвитком автоімунних процесів, зокрема в щитоподібній і підшлунковій залозі й статевих залозах (рис. 1) [24, 27, 34, 40, 46].
Рандомізованими дослідженнями в різних країнах світу було встановлено, що:
— ГАМК у ЦНС: урівноважує процеси збудження й гальмування в головному мозку;
— ГАМК у гіпоталамусі: нормалізує добовий ритм гормонів і секрецію пролактину, кортиколіберину, лютеїнізуючого гормону (ЛГ), фолікулостимулюючого гормону (ФСГ) і, як наслідок, нормалізує синтез андрогенів у надниркових залозах, а також підвищує синтез мелатоніну;
— ГАМК у підшлунковій залозі:
- у β-клітинах ГАМК індукує деполяризацію мембрани й посилює секрецію інсуліну;
- в α-клітинах ГАМК індукує мембранну гіперполяризацію та інгібує секрецію глюкагону;
- позитивно впливає на життєздатність і регенерацію β-клітин, що приводить до збільшення їх маси в підшлунковій залозі;
- пригнічує інсуліт;
— ГАМК перешкождає апоптозу клітин ендокринних залоз: β-клітин у підшлунковій залозі, тироцитів щитоподібної залози, репродуктивних клітин статевих залоз;
— ГАМК пригнічує продукцію системних запальних цитокінів (дуже важливо при інвазії вірусу SARS-CoV-2!).
Вплив ГАМК на гіпоталамо-гіпофізарні гормони подано в табл. 1.
З блокуванням синтезу ГАМК тісно пов’язані зміни показників рівня мелатоніну, що супроводжуються певними клінічними проявами ГД, особливо порушеннями вуглеводного обміну, сну, когнітивних і емоційних реакцій у молодих осіб [1, 3–6, 18, 19, 22, 45], а також дисфункцією статевих залоз.
Отже, на тлі низького рівня ГАМК у ЦНС знижуються синтез і секреція мелатоніну і його метаболітів, що призводить до депресії й синдрому низького рівня мелатоніну: посилюються негативні наслідки окисних процесів і накопичення вільних радикалів (утворюються при перекисному окиснені ліпідів), що призводить до передчасного старіння; знижується гормональний вплив на тимус, щитоподібну залозу і, відповідно, на імунну систему, що призводить до зниження активності Т-лімфоцитів і фагоцитів (маніфестує інтервенція вірусу SARS-CoV-2); не забезпечується антистресовий ефект у відповідь на дію стресорів — посилюється тривожний стан, негативні емоції; порушується сон і циркадний ритм гормонів; з’являється функціональна диспепсія.
Збалансоване регулювання гомеостазу енергії і глюкози за допомогою інсуліну й контрінсулярних гормонів із залученням системи нейропептидних нейронів у дугоподібному ядрі гіпоталамуса є головним фактором багатьох важливих фізіологічних процесів і нормального функціонування мозку. Однією з головних цілей інсуліну в головному мозку є саме нейропептидні ней-рони, які пригнічуються його дією і впливом на них ГАМК. Зокрема, нейрони HPY є критичними контролерами центральної дії інсуліну й апетиту для відстеження енергетичного гомеостазу й регуляції обміну глюкози [32].
Порушення вуглеводного обміну при COVID-19 характеризується низьким рівнем поглинання глюкози периферичними тканинами і клітинами під дією інсуліну, оскільки на тлі гормонального дисбалансу й порушення зворотного зв’язку гормональної регуляції часто розвивається інсулінорезистентність (ІР) і, отже, виникає гіперглікемія. Під ІР розуміють зниження чутливості або реактивності до метаболічної дії інсуліну [3, 4]. Встановлено, що глікемія ≥ 7 ммоль/л є предиктором негативного прогнозу тяжкого перебігу COVID-19 [15, 32].
Високі концентрації глюкози зменшують розширення судин і збільшують їх проникність при первинних реакціях запалення на тлі COVID-19, можливо, завдяки активації протеїнкінази С, що сприяє розвитку судинної дистонії мозку, тромбоваскуліту, енцефаліту й інсульту.
Гіперглікемія може пригнічувати противірусну імунну відповідь, збільшуючи тяжкість перебігу вірусної інфекції. Підвищення концентрації глюкози в крові зменшує дегрануляцію нейтрофілів, хемотаксис і фагоцитарну активність, погіршує активацію комплементу й пригнічує проліферативну реакцію лімфоцитів [5, 23, 39, 41, 42]. Гіперглікемія значно знижує активність як нейтрофілів, так і макрофагів, що сприяє інфікуванню людини. Пацієнти з високою концентрацією глюкози, інфіковані SARS-CoV-2, мають низький вміст периферичних CD4, CD8 T-клітин і високий рівень прозапальних Th17, CD4 T-клітин, а також підвищений рівень цитокінів. Припускається, що більш тяжкий перебіг захворювання в осіб з інвазією SARS-CoV-2 і супутньою гіперглікемією з найбільшою вірогідністю зумовлений порушенням регульованої імунної відповіді й призводить до тяжкої патології й критичних ускладнень. Однак, можливо, і пригнічення ГАМК, і, корелятивно, зменшення синтезу мелатоніну теж знижує активність Т-лімфоцитів і фагоцитів, тобто знижує активність Т-клітинного імунітету й стійкість до інвазії вірусу SARS-CoV-2 і його ускладнень, а також знижує протипухлинний захист і стимулює канцерогенез (описані випадки маніфестації онкопроцесів в інфікованих SARS-CoV-2).
Отже, гіперглікемія є важливим предиктором розвитку ускладнень і негативного кінцевого результату перебігу коронавірусної хвороби.
Фактично вірус SARS-CoV-2 є стресором для організму, і у відповідь на його проникнення розвивається стан дистресу [1, 3].
Розрізняють три послідовні стадії розвитку дистресу при маніфестації ГД: 1) стадія тривоги (шок — протишок); 2) стадія резистентності; 3) стадія виснаження (кататоксичний стан). З наших спостережень: при COVID-19 тристадійна послідовність розвитку ДГ змінюється — стадія резистентності практично відсутня. У пацієнтів ми бачимо стадію тривоги (шок — протишок), яка часто перебігає з гіпертензією, гіпертермією, підвищеним тонусом м’язів, підвищенням внутрішньочерепного тиску й сильним головним болем, вестибулярними порушеннями й запамороченням, ознаками цитокінового шторму й тромбоваскуліту, посилюється ліполіз і глюконеогенез, що призводить до гіперглікемії і гіперінсулінемії.
Після першої стадії дистресу й дуже короткочасної стадії резистентності або за її відсутності проявляється стадія виснаження, що характеризується катаболічними процесами й гіподинамією, температура тіла знижується до гіпотермії, розвивається імунодепресія, болі в суглобах (артрити), часто є ознаки автоімунного тиреоїдиту з дисфункцією щитоподібної залози, прогресують астенія і депресія, відзначається патологія шлунково-кишкового тракту, порушення толерантності до вуглеводів або навіть інсулінонезалежний цукровий діабет (2-го типу), дисменорея в жінок та еректильна дисфункція в чоловіків. Тобто ті ознаки, що характерні для ПКС. Оскільки все це відбувається внаслідок зниження синтезу ГАМК і, відповідно, мелатоніну на тлі імунодепресії, зі зниженням активності Т-клітинного імунітету, то прогнозовано можна очікувати в таких пацієнтів в подальшому порушення репродуктивної функції і виникнення онкопроцесів.
Отже, на всіх стадіях розвитку дистресу при ГД відзначається пригнічення синтезу ГАМК, що призводить до дисбалансу нейромедіаторної регуляції синтезу гормонів у гіпоталамусі й порушення системи зворотного зв’язку між гіпоталамо-гіпофізарною системою і периферичними ендокринними залозами й клітинами-мішенями з порушенням рецепторної чутливості до гормонів [1, 3, 45]. Першочергово порушується регуляція в системі «гіпоталамус — гіпофіз — надниркові залози».
ГД з порушенням секреції і добового ритму гормонів призводить також і до дисбалансу центрів терморегуляції, сну, насичення й голоду та прогресування ендокринопатії загалом, що обтяжує перебіг коронавірусної хвороби з розвитком критичних ускладнень [22, 34, 37, 62].
На основі вищезазначеного можна зробити висновок, що клінічні прояви й тяжкість перебігу хвороби на тлі інфікування вірусом SARS-CoV-2 обумовлені виснаженням ГАМК у ЦНС із порушенням метаболізму глутаміну в астроцитах, зниженням синтезу мелатоніну й порушенням регулювання гомеостазу енергії і глюкози за допомогою інсуліну й системи нейронів NPY гіпоталамуса. Це дає патогенетичні підстави для застосування препаратів ГАМК у комплексній терапії COVID-19, щоб запобігти його тяжкому перебігу з розвитком критичних неврологічних ускладнень і летального кінця.
Отже, специфічність ускладнень і наслідків коронавірусної хвороби вимагає пошуку нових додаткових методів лікування й шляхів запобігання розвитку ускладнень нервової, дихальної і серцево-судинної системи й критичного стану при COVID-19 з подальшим розвитком ПКС. Зокрема, розглядається можливість використовувати ліки, що будуть перешкоджати негативному впливу вірусу SARS-CoV-2 на астроцити й порушенням метаболізму глутаміну, а також негативному впливу на синтез мелатоніну й порушенням регулювання гомеостазу енергії і глюкози [2, 6, 11, 32, 50].
Одним з перспективних векторів метаболічного захисту мозку і загалом нервової системи від ішемії і оксидативного стресу на тлі інвазії вірусу SARS-CoV-2 є вплив на системи нейротрансмітерів і нейромодуляторів і забезпечення нормалізації співвідношення процесів збудження й гальмування нейротрансмісії. Як один з основних нейромедіаторів регулювання функцій мозку і гіпоталамо-гіпофізарної системи, ГАМК відіграє головну роль у захисті мозку й нейроендокринної системи при COVID-19. У звіті ВООЗ з наукових досліджень за 2019 рік було зазначено, що ГАМК — новий перспективний терапевтичний засіб для регуляції функції острівцевих β-клітин, гомеостазу глюкози й автоімунітету.
На сьогодні є багато фармакологічних препаратів, що містять ГАМК, і їх часто називають ноотропами. Однак з огляду на особливості ушкодження центральної і вегетативної нервової системи із залученням у патологічний процес гіпоталамо-гіпофізарної системи при інфікуванні SARS-CoV-2 одним з перспективніших фармакологічних препаратів у лікуванні нейроендокринних порушень є Гамалате В6 (Gamalate-B6®, G-B6).
Гамалате В6 — це стрес-лімітуючий комплекс з унікальною комбінацією природних метаболітів мозку, що регулюють процеси збудження й знімають стрес, поновлюють структуру і функцію астроцитів, урівноважують процеси збудження-гальмування в ЦНС і безпосередньо чи опосередковано впливають на відновлення дії нейротрансмісії на гіпоталамо-гіпофізарну систему й гомеостаз енергії і глюкози з підвищенням протидії інтервенції SARS-CoV-2 і запобіганням розвитку ускладнень і летального кінця.
Активні компоненти Гамалате В6: гамма-аміномасляна кислота, гамма-аміно-β-оксимасляна кислота, магнію глутамат гідробромід і піридоксин (вітамін В6).
Патогенетичну доцільність застосування Гамалате В6 при інфікуванні SARS-CoV-2 обумовлює досліджена фармакологічна дія препарату:
— гамма-аміномасляна кислота швидко поповнює дефіцит ендогенної ГАМК, чим ліквідує тривожність, знімає напругу, покращує когнітивні функції, концентрацію уваги й пам’ять, сприяє позитивній реакції на стресори, пригнічує продукцію системних запальних цитокінів. Також запобігає апоптозу клітин ендокринних залоз (тиреоцитів, β-клітин подшлункової залози, клітин статевих залоз), завдяки чому нормалізує синтез пролактину, кортиколіберину й адренокортикотропного гормону (КРГ-АКТГ), мелатоніну, ЛГ і ФСГ і, відповідно, глюкокортикоїдів і андрогенів надниркових залоз, а також відновлює циркадний ритм гормонів;
— магнію глутамат гідробромід (синтез компанії Ferrer) блокує глутаматні рецептори, завдяки чому швидко знімає надмірне збудження й тривогу при неспокої й нервозності, підвищує концентрацію уваги й гальмує апоптоз клітин ендокринних залоз (тиреоцитів, β-клітин підшлункової залози, клітин статевих залоз). Нормалізує сон (!) і усуває нейровегетативні й нейроендокринні порушення;
— вітамін В6 (піридоксину гідрохлорид) є кофактором синтезу ГАМК і нейромедіаторів дофаміну й серотоніну і таким чином нормалізує синтез пролактину і КРГ-АКТГ; бере участь у синтезі ГАМК з глутамінової кислоти в кількостях, що необхідні в даний час організму, завдяки чому відновлює недостатність ГАМК індивідуально до потреб організму, отже, не виникає її надлишку при довготривалому вживанні препарату. Підвищує енергетичний потенціал нервових клітин, покращує енергообмін нейронів. Підвищує інтелектуальні здібності людини;
— гамма-β-оксимасляна кислота — природний метаболіт мозку, активніша за ГАМК у 5–19 разів, має виражену протисудомну дію, покращує когнітивні функції, нормалізує сон і ліквідує недостатність ендогенної ГАМК.
Терапевтична дія Гамалате В6 пов’язана зі здатністю стимулювати окисно-відновлювальні реакції, що активують метаболічні процеси й підвищують стійкість мозку до гіпоксії [3, 9, 15, 18, 24, 26, 30, 43, 57]. Крім того, Гамалате В6 має мембраностабілізуючі властивості, завдяки чому регулює синтез фосфоліпідів і білків і проявляє антиоксидантну й антигіпоксичну дію на тканини й клітини організму людини, що має велике значення при інвазії SARS-CoV-2. Комплексний препарат Гамалате В6 підвищує активність і збалансованість таламокортикальних структур мозку, а також підтримує симпатико-парасимпатичний баланс вегетативної нервової системи.
Препарат Гамалате В6 у різних клінічних дослідженнях продемонстрував свою ефективність у лікуванні головного болю напруги й фіброміалгій (часто відзначаються в пацієнтів з COVID-19) незалежно від наявності або відсутності тривожного стану або депресії [1, 3, 9]. Крім того, Гамалате В6 нормалізує метаболізм глутаміну і, отже, структуру і функцію астроцитів і, як наслідок, усуває нейровегетативні й нейроендокринні порушення. Відомо, що Гамалате В6 приводить і до нормалізації сну. З іншого боку, Гамалате В6 ліквідує симптоми тривожності й депресії, сприяє послабленню або зникненню головного болю і, отже, відновлює сон.
Оскільки ГАМК корелює із синтезом мелатоніну, застосування Гамалате В6 опосередковано впливає на нормалізацію сну й усуває нейровегетативні порушення шляхом відновлення концентрації мелатоніну.
Доцільність призначення комплексного препарату Гамалате В6 пацієнтам з COVID-19 обґрунтована, оскільки майже в усіх цих хворих відзначаються сильні головні болі. Лікуючи пацієнтів, інфікованих SARS-CoV-2, незалежно від наявності або відсутності ендокринної патології, ми теж призначали Гамалате В6. Препарат приймали в дозі 4–6 таблеток на добу 23 пацієнти з лабораторно підтвердженим діагнозом COVID-19 віком від 16 до 74 років, з яких 5 мали гіпотиреоз, 7 — цукровий діабет 2-го типу і 2 — цукровий діабет 1-го типу, з дисфункцією гіпоталамуса було 8 хворих, у 2 пацієнтів ендокринну патологію не виявили. Безумовно, при такій малій вибірці зарано та й не професійно робити висновки, але в усіх пролікованих нами пацієнтів через 22–38 годин зникав головний біль, а фіброміалгії значно послаблювались через 52–70 годин і остаточно зникали через 90–134 години від початку застосування Гамалате В6 незалежно від нозологічної форми ендокринної патології. Крім того, усі пацієнти на тлі прийому Гамалате В6 перехворіли на коронавірусну хворобу в легкій формі без тяжких ускладнень з відносно швидким одужанням. Отже, це спостереження дає надію на подальше більш масове застосування в пацієнтів, інфікованих SARS-CoV-2, особливо на тлі ендокринної патології, препарату Гамалате В6 для зменшення кількості випадків тяжкого перебігу COVID-19 з критичними ускладненнями і значного зниження летальності.
Оскільки при інфікуванні SARS-CoV-2 виснажується синтез ГАМК і порушується метаболізм глутаміну, відбувається структурна й функціональна деградація астроцитів. У подальшому розвивається ГД з порушенням транспорту й утилізації глюкози та виникненням ІР, що призводить до гіперглікемії, цереброваскулярних порушень і лікворно-венозної дисциркуляції. Як наслідок, виникає порушення тонусу судин з їх звуженням і підвищенням проникності навіть при первинних реакціях запалення й активації протеїнкінази С. Відомо, що, крім нейротропної дії, важливим патогенетичним аспектом дії Гамалате В6 є покращання мікроциркуляції в головному мозку за рахунок оптимізації пасажу еритроцитів через судини мікроциркуляторного русла й пригнічення агрегації тромбоцитів. Встановлено, що під впливом курсового прийому Гамалате В6 покращується мозковий кровообіг: підвищується швидкість кровотоку й знижується периферичний опір в екстракраніальних судинах каротидного басейну. Отже, застосування Гамалате В6 нівелює судинну дистонію мозку й запобігає розвитку тромбоваскуліту та інсульту при COVID-19.
Будь-які гострі вірусні інфекції, зокрема COVID-19, цукровий діабет, артеріальна гіпертензія, ГД, гіпотиреоз — це предиктори зниження реологічних показників крові. У таких пацієнтів знижена здатність еритроцитів щодо деформації і підвищена їх в’язкість, що призводить до порушення кровообігу в капілярах і зниження тонусу судинної стінки, особливо за наявності цитокінового шторму. Аномальні еритроцити відіграють роль тригерів у розвитку ангіопатії при таких патологічних станах. Загалом це призводить до зниження коефіцієнта дифузійної доставки кисню до тканин і клітин.
Клініцистами відзначено посилення позитивного впливу на відновлення гемодинаміки й мікроциркуляції зі зменшенням ризику розвитку тромбоваскуліту, цереброваскулярних порушень, лікворно-венозної дисциркуляції і ПКС при одночасному застосуванні Гамалате В6 і препаратів гідросміну (наприклад, веносміл). Гідросмін має найбільш високу біодоступність серед усіх біофлавоноїдів. Він посилює деформованість еритроцитів і, отже, змінює розподіл регіонарного кровотоку, покращує мікроциркуляцію, що забезпечує достатню оксигенацію тканин, отже, знижує їх гіпоксію, покращує веномоторний тонус і лімфатичний відтік, що приводить до зменшення набряку периферичних тканин, отже, зменшується пошкодження нервових клітин і волокон.
З огляду на порушення імунітету при зниженні синтезу ГАМК зрозуміло, що застосування G-B6 дає можливість відновити синтез мелатоніну й опосередковано підвищити активність Т-лімфоцитів і фагоцитів, тобто підвищити активність Т-клітинного імунітету і стійкість до інтервенції вірусу SARS-CoV-2 і його критичних станів, а також підвищити протипухлинний захист і пригнітити канцерогенез.
Гамалате В6 сприяє синтезу деяких амінокислот (лейцин, аланін, фенілаланін) у синапсах і тим самим відіграє важливу роль у регуляції біосинтезу білка в мозку. Гамалате В6 є фактором синтезу ендогенної ГАМК і збільшує енергетичний потенціал нервових клітин, що підвищує захисні властивості організму й стійкість до інфікування SARS-CoV-2, дає можливість протистояти стресу, зняти тривогу й психоемоційне збудження, нормалізувати сон і відновити циркадний ритм гормонів, запобігти розвитку ПКС із подальшими ускладненнями.
Гамалате В6 практично не має побічних ефектів і добре переноситься пацієнтами, за винятком індивідуального несприйняття препарату або його компонентів.
Висновки
Клінічні прояви й тяжкість перебігу коронавірусної хвороби на тлі інфікування вірусом SARS-CoV-2 обумовлені виснаженням ГАМК у ЦНС із порушенням метаболізму глутаміну в астроцитах і їх структурною і функціональною деградацією, зниженням синтезу мелатоніну й порушенням регулювання гомеостазу енергії і глюкози за допомогою інсуліну й системи нейронів NPY гіпоталамуса, що призводить до нейроендокринної патології і розвитку ПКС. Це дає патогенетичні підстави для застосування препаратів ГАМК, зокрема Гамалате В6, у комплексній терапії COVID-19 для запобігання його тяжкому перебігу з розвитком критичних неврологічних ускладнень і летального кінця.
Важливою перспективою захисту мозку і загалом нервової системи від ішемії та оксидатного стресу й метаболічних порушень на тлі інвазії вірусу SARS-CoV-2 є застосування комплексного стрес-лімітуючого препарату з унікальною комбінацією природних метаболітів мозку — Гамалате В6.
Позитивні ефекти застосування Гамалате В6 відкривають додаткові можливості ефективного лікування COVID-19 і запобігання його ускладненням і розвитку ПКС, особливо для пацієнтів з ендокринопатією і з групи ризику інфікування SARS-CoV-2.
Конфлікт інтересів. Не заявлений.
Список литературы
1. Боцюрко В.И. Гипоталамический синдром. 100 избранных лекций по эндокринологии (второй выпуск) / под ред. Ю.И. Караченцева, А.В. Казакова, Н.А. Кравчун, И.М. Ильиной. Харьков: С.А.М., 2014. 1000 с. С. 776-781.
2. Боцюрко В.І. Мелатонін — «гормон ночі» і не тільки… Здоров’я України; тематичний номер «Діабетологія, тиреоїдологія, метаболічні розлади». 2015, червень. № 2(30). С. 20.
3. Пилипенко В.М. Порушення синтезу гамма-аміномасляної кислоти в етіопатогенезі дисфункції гіпоталамуса в дітей і підлітків і принципи корекції нейромедіаторних порушень. Український журнал дитячої ендокринології. 2017. № 2(22). С. 66-75.
4. Скибчик В.І. Інсулінорезистентність: клінічне значення, методи визначення, підходи до лікування (огляд). Український медичний часопис. 2006. № 6(56). С. 61-68.
5. Hampshire А., Trender W., Hellyer Р., Mehta M.A. Cognitive deficits in people who have recovered from COVID-19 relative to controls: An N = 84,285 online study. medRxiv preprint. doi: https://doi.org/10.1101/2020.10.20.20215863; this version posted October 21, 2020 preprint (which was not certified by peer review) is the author/funder, who has granted medRxiv a license to display the preprint in perpetuity.
6. Payus A.O., Liew Sat Lin С., Mohd Noh М., Jeffree M.S. et al. SARS-CoV-2 infection of the nervous system: A review of the literature on neurological involvement in novel coronavirus disease (COVID-19). Bosnian Journal of Basic Medical Sciences. 2020. Vol. 20. № 3.
7. Bak L.K., Schousboe A., Waagepetersen H.S. The glutamate/GABA-glutamine cycle: aspects of transport, neurotransmitter homeostasis and ammonia transfer. Journal of Neurochemistry. 2006. Vol. 98. 641-653.
8. Balli N., Kara E., Demirkan K. The another side of COVID-19 in Alzheimer’s disease patients: drug-drug interactions. Int. J. Clin. Pract. 2006. 74. e13596.
9. Bélanger M., Allaman I., Magistretti P.J. Brain energy metabolism: focus on astrocyte-neuron metabolic cooperation. Cell. Metab. 2011. 14. 724-738.
10. Benaque A., Gurruchaga M.J., Abdelnour C., Hernandez I., Canabate P., Alegret M. et al. Dementia care in times of COVID-19: experience at Fundacio ACE in Barcelona. Spain. J. Alzheimers Dis. 2020. 76. 33-40. doi: 10.3233/jad-200547.
11. Bonansco C. et al. Glutamate released spontaneously from astrocytes sets the threshold for synaptic plasticity. European Journal of Neuroscience. 2011. Vol. 33. 1483-1492.
12. Borges Do Nascimento I.J., Cacic N., Abdulazeem H.M., Von Groote T.C., Jayarajah U. et al. Novel Coronavirus infection (COVID-19) in humans: a scoping review and meta-analysis. J. Clin. Med. 2020. 9. 941.
13. Brown E. et al. The potential impact of COVID-19 on psychosis: A rapid review of contemporary epidemic and pandemic research. Schizophr. Res. 2020. doi: 10.1016/j.schres.2020.05.005.
14. Brown R.E. Neuroendocrinology. Cambridge University Press, 1994. 548 p.
15. Cai Y., Hu X., Otte E.I., Wang J., An Y., Li Z. et al. Psychological distress and its correlates among COVID-19 survivors du-ring early convalescence across age groups. Am. J. Geriatr. Psychiatry. 2020. 28. 1030-1039. doi: 10.1016/j.jagp.2020.07.003.
16. Cho Y.R., Chang H.C. Production of γ-aminobutyric acid (GABA) by Lactobacillus buchneri isolated from kimchi and its neuroprotective effect on neuronal cells. J. Microbiol. Biotechnol. 2007. 17. 104-109.
17. Chaumont H., San-Galli A., Martino F., Couratier C., Joguet G., Carles M. et al. Mixed central and peripheral nervous system disorders in severe SARSCoV-2 infection. J. Neurol. 2020. doi: 10.1007/s00415-020-09986-y [Epub ahead of print].
18. Dai S.F., Gao F., Zhang W.H., Song S.X., Xu X.L., Zhou G.H. Effects of dietary glutamine and gamma-aminobutyric acid on performance, carcass characteristics and serum parameters in broilers under circular heat stress. Anim. Feed Sci Technol. 2011. 168. 51-60.
19. Dantzer R. Neuroimmune interactions: from the brain to the immune system and vice versa. Physiol. Rev. 2018. 98. 477-504. doi: 10.1152/physrev.00039.2016.
20. Dinakaran D., Manjunatha N., Naveen Kumar C., Suresh B.M. Neuropsychiatric aspects of COVID-19 pandemic: a selective review. Asian J. Psychiatr. 2020. 53. 102188. doi: 10.1016/j.ajp.2020.102188.
21. Ellul M.A. et al. Neurological associations of COVID-19. Lancet Neurol. 2020. doi: 10.1016/S1474-4422(20)30221-0.
22. Ellul M. et al. Defining causality in COVID-19 and neurological disorders. J. Neurol. Neurosurg. Psychiatry. 2020. doi: 10.1136/jnnp-2020-323667.
23. Crunfli F., Carregari V.C., Yasuda C.L. et al. SARS-CoV-2 infects brain astrocytes of COVID-19 patients and impairs neuronal viability. medRxiv. 13 Oct 2020.
24. Goddard A.W. Cortical and subcortical gamma amino acid butyric acid deficits in anxiety and stress disorders: Clinical implications. World J. Psychiatry. 2016 Mar 22. 6(1). P. 43-53.
25. Haoyue Y., Ronge X., Song L., Huahua Y., Pengcheng L. γ-Aminobutyric acid ameliorates fluoride-induced hypothyroidism in male Kunming mice. Life Sci. 2016. 146. 1-7.
26. Yang Н., Xing R., Liu S., Yu Н., Li Р. Analysis of the protective effects of γ-aminobutyric acid during fluoride-induced hypothyroidism in male Kunming mice. Pharmaceutical Biology. 2019. Vol. 57. № 1. 29-37. https://doi.org/10.1080/13880209.2018.1563621.
27. Helms J. et al. Neurologic Features in Severe SARS-CoV-2 Infection. N. Engl. J. Med. 2020. 382. 2268-2270. doi: 10.1056/NEJMc2008597.
28. Heneka M.T., Golenbock D., Latz E., Morgan D., Brown R. Immediate and long-term consequences of COVID-19 infections for the development of neurological disease. Alzheimers Res. Ther. 2020. 12. 69.
29. Hwang J.M., Kim J.H., Park J.S., Chang M.C., Park D. Neurological diseases as mortality predictive factors for patients with COVID-19: a retrospective cohort study. Neurol. Sci. 2020. 41. 2317-2324. doi: 10.1007/s10072-020-04541-z.
30. Inoue K., Shirai T., Ochiai H., Kasao M., Hayakawa K., Kimura M., Sansawa H. Blood-pressure-lowering effect of a novel fermented milk containing gamma-aminobutyric acid (GABA) in mild hypertensives. Euro J. Clin. Nutr. 2003. 57. 490-495.
31. Jacob F. et al. Human Pluripotent Stem Cell-Derived Neural Cells and Brain Organoids Reveal SARS-CoV-2 Neurotropism Predominates in Choroid Plexus Epithelium. doi: 10.1101/2020.07.28.225151.
32. Lee N.J., Herzog H. Coordinated regulation of energy and glucose homeostasis by insulin and the NPY system. https://doi.org/10.1111/jne.12925.
33. Lu Y. et al. Cerebral Micro-Structural Changes in COVID-19 Patients — An MRI-based 3-month Follow-up Study. EClinicalMedicine. 2020. 25. 100484.
34. Mao L. et al. Neurologic Manifestations of Hospitalized Patients with Coronavirus Disease 2019 in Wuhan, China. JAMA Neurol. 2020. 77. 683-690.
35. Mao X.-Y., Jin W.-L. The COVID-19 Pandemic: Conside-ration for Brain Infection. Neuroscience. 2020. 437. 130-131.
36. Mehta P. et al. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet. 2020. 395. 1033-1034. doi: 10.1016/S0140-6736(20)30628-0.
37. Matschke J. et al. Neuropathology of patients with COVID-19 in Germany: a post-mortem case series. Lancet Neurol. 2020. doi: 10.1016/S1474-4422(20)30308-2.
38. Nigro Е., Polito R., Alfieri А. et al. Molecular mechanisms involved in the positive effects of physical activity on coping with –COVID-19. European Journal of Applied Physiology. 2020. Vol. 120. № 12. Р. 2569-2582.
39. Ersilia N., Perrotta F., Polito R., D’Agnano V., Scialò F., Bianco А., Daniele А. Metabolic Perturbations and Severe COVID-19 Disease: Implication of Molecular Pathways. International Journal of Endocrinology. 2020. Vol. 2020.
40. Pinzon R.T., Wijaya V.O., Buana R.B., Al Jody A., Nunsio P.N. Neurologic characteristics in Coronavirus disease 2019 –(COVID-19): a systematic review and meta-analysis. Front. Neurol. 2020. 11. 565. doi: 10.3389/fneur.2020.00565.
41. Rogers J.P. et al. Psychiatric and neuropsychiatric presentations associated with severe coronavirus infections: a systematic review and meta-analysis with comparison to the COVID-19 pandemic. Lancet Psychiatry. 2020. 7. 611-627.
42. Sasannejad C., Ely E.W., Lahiri S. Long-term cognitive impairment after acute respiratory distress syndrome: a review of clinical impact and pathophysiological mechanisms. Crit. Care. 2019. 23. 352. doi: 10.1186/s13054-019-2626-z.
43. Secades J.J. Гамалате В6 — обзор ГАМКергического продукта. Міжнародний неврологічний журнал. 2020. Т. 16. № 5. С. 114-120.
44. Alonso-Lana S., Marquié М., Ruiz А., Mercè Boada М. Cognitive and Neuropsychiatric Manifestations of COVID-19 and Effects on Elderly Individuals with Dementia. Front Aging Neurosci. 2020 Oct 26. 12. 588872.
45. Guftar Sh.M. Hypothalamic dysfunction (hypothalamic syndromes). Oxford Textbook of Endocrinology and Diabetes. 2011. P. 233-239.
46. Nepton S., Hongmin Q., Aleksic M. et al. GABA exerts protective and regenerative effects on islet beta cells and reverses diabetes. Proc. Natl Acad. Sci U.S.A. 2011 Jul 12. 108(28). P. 11692-11697.
47. Song E. et al. Neuroinvasion of SARS-CoV-2 in human and mouse brain. bioRxiv. 2020. doi: 10.1101/2020.06.25.169946.
48. Toscano G. et al. Guillain-Barre Syndrome Associated with SARS-CoV-2. N. Engl. J. Med. 2020. 382. 2574-2576. doi: 10.1056/NEJMc2009191.
49. Trindade P. et al. Short and long TNF-alpha exposure recapitulates canonical astrogliosis events in human-induced pluripotent stem cells-derived astrocytes. Glia. 2020. 68. 1396-1409.
50. Tsai S.T., Lu M.K., San S., Tsai C.H. The neurologic manifestations of Coronavirus disease 2019 pandemic: a systemic review. Front. Neurol. 2020. 11. 498. doi: 10.3389/fneur.2020.00498.
51. Turner D.A., Adamson D.C. Neuronal-astrocyte metabolic interactions: understanding the transition into abnormal astrocytoma metabolism. J. Neuropathol. Exp. Neurol. 2011. 70. 167-176.
52. Varatharaj A. et al. Neurological and neuropsychiatric complications of COVID-19 in 153 patients: a UK-wide surveillance study. Lancet Psychiatry. 2020. doi: 10.1016/S2215-0366(20)30287-X.
53. Walls A.B. et al. Knockout of GAD65 has major impact on synaptic GABA synthesized from astrocyte-derived glutamine. J. Cereb. Blood Flow Metab. 2011. 31. 494-503.
54. World Health Organization. Coronavirus Disease –(COVID-19) Situation Report-190. 2020. https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200928-weekly-epi-update.pdf?sfvrsn=9e354665_6.
55. Wu Z., McGoogan J.M. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72314 Cases From the Chinese Center for Disease Control and Prevention. JAMA. 2020. doi: 10.1001/jama.2020.2648.
56. Xia H., Lazartigues E. Angiotensin-converting enzyme 2 in the brain: properties and future directions. J. Neurochem. 2008. 107. 1482-1494. doi: 10.1111/j.1471-4159.2008.05723.x.
57. Xie Z., Xia S., Le G.W. Gamma-aminobutyric acid improves oxidative stress and function of the thyroid in high-fat diet fed mice. J. Funct. Foods. 2014. 80. 76-86.
58. Yuan B., Li W., Liu H., Cai X., Song S., Zhao J. Correlation between immune response and self-reported depression during convalescence from COVID-19. Brain Behav. Immun. 2020. 88. 39-43. doi: 10.1016/j.bbi.2020.05.062.
59. Zanin L. et al. SARS-CoV-2 can induce brain and spine demyelinating lesions. Acta Neurochir. (Wien). 2020. 162. 149-494. doi: 10.1007/s00701-020-04374-x.
60. Zeng Q., Cui Y.S., Zhang L. Studies of fluoride on the thyroid cell apoptosis and mechanism. Chinese J. Preventive Med. 2012. 46. 233-236.
61. Zhang J., Lu H., Zeng H., Zhang S., Du Q., Jiang T. et al. The differential psychological distress of populations affected by the COVID-19 pandemic. Brain Behav. Immun. 2020. 87. 49-50. doi: 10.1016/j.bbi.2020.04.031.
62. Zubair A.S., Mcalpine L.S., Gardin T., Farhadian S., Kuruvilla D.E., Spudich S. Neuropathogenesis and neurologic manifestations of the Coronaviruses in the age of Coronavirus disease 2019: a review. JAMA Neurol. 2020. 77. 1018-1027. doi: 10.1001/jamaneurol.2020.2065.
/31.jpg)

/29_2.jpg)
/29.jpg)