Журнал «Практическая онкология» Том 4, №1, 2021
Вернуться к номеру
Сучасні стандарти діагностики й лікування нейроендокринних пухлин шлунково-кишкового тракту й підшлункової залози
Авторы: Тетяна Чистик
Рубрики: Онкология
Разделы: Справочник специалиста
Версия для печати
За останні 30 років поширеність нейроендокринних пухлин (НЕП) збільшилась у 5 разів. Сьогодні у світі їх кількість становить 7 випадків на 100 000 населення, посідаючи 2-ге місце за частотою серед усіх пухлин шлунково-кишкового тракту (ШКТ). Нерідко діагноз нейроендокринної пухлини встановлюється на пізніх стадіях, тому поширеність НЕП при автопсії вища за частоту верифікованих діагнозів за життя пацієнтів. Серед НЕП шлунково-кишкового тракту пухлини тонкої кишки становлять 35–50 %, прямої — 5–23 %, товстої кишки — 19 %; нейроендокринні пухлини підшлункової залози (ПЗ) — 8 % від усіх пухлин ПЗ. Усе НЕП мають біологічний потенціал злоякісності, при цьому їх клінічний перебіг може варіювати від повільного до швидкопрогресуючого високоагресивного варіанта захворювання.
10 листопада 2020 р. відбулася четверта науково-практична конференція (у форматі дистанційного вебінару) «Всесвітній день боротьби з нейроендокринними пухлинами».
/49.jpg) З доповіддю «Гастроентеропанкреатичні нейроендокринні пухлини» виступив доктор медичних наук, професор, завідувач кафедри онкології Запорізької медичної академії післядипломної освіти Олексій Олексійович Ковальов.
З доповіддю «Гастроентеропанкреатичні нейроендокринні пухлини» виступив доктор медичних наук, професор, завідувач кафедри онкології Запорізької медичної академії післядипломної освіти Олексій Олексійович Ковальов.
Орфанними вважаються пухлини, частота яких становить 5 на 100 000 населення. З них на НЕП припадає до 20 % від числа всіх пухлин. Щорічно в Європі НЕП діагностуються в 400 000 осіб, 250 000 хворих щорічно помирають.
Перші описи пухлин тонкого кишечника, що не проростають у м’язовий шар («початковий рак»), датуються 1867 роком. У 1888 році було введено поняття карциноїдного синдрому, що клінічно проявляється задишкою, астмою, діареєю під час і після прийому їжі, менорагією. Пізніше встановлено, що карциноїдні пухлини належать до нейроендокринних пухлин, походять з ентерохромафінних клітин і мають здатність до метастазування.
У 1938 році Фрідріх Фейртер запропонував концепцію дифузного нейроендокринного органа, згідно з якою ендокринна система людини представлена не тільки компактними епітеліальними клітинами, але й розсіяними по всьому організмі біологічно активними клітинами Кульчицького, кожна з яких може стати джерелом карциноїдної пухлини. На сьогодні відомо, що дифузна нейроендокринна система включає 40 різних типів клітин, що продукують поліпептидні гормони. Хромогранін А належить до родини нейроендокринних білків, синтезованих хромафінними клітинами мозкової речовини надниркових залоз, ендокринними клітинами шлунка й підшлункової залози. Підвищення в плазмі крові рівня хромограніну А вважається біохімічним доказом наявності НЕП. Рівень хромограніну понад 5000 мкг/л — незалежний предиктор короткого виживання при нейроендокринній пухлині. Серотонін синтезується ентерохромафінними клітинами тонкої кишки, рідше — легенів і підшлункової залози. Серотонін відповідає за симптоми карциноїдного синдрому, бере участь у регуляції болю, тривоги, депресії, відіграє ключову роль у розвитку перитонеального й серцевого фіброзу (карциноїдної хвороби серця). Згідно з чинною класифікацією карциноїдними повинні називатися тільки ті пухлини, що секретують серотонін і проявляються карциноїдним синдромом.
/50.jpg) Як правило, клінічні симптоми секретуючих пухлин виникають після появи метастазів у печінку й проявляються болем, нудотою, блюванням, втратою ваги, жовтяницею. Також симптоми залежать від секретуючої активності клітин, що виробляють інсулін, гастрин, глюкагон, паратиреоїдний гормон, серотонін, кальцитонін. Діагностика таких пухлин зазвичай складна, вона запізнюється, що пояснюється різноманітною анатомічної локалізацією і високою частотою «малих» уражень. У 50 % пацієнтів пухлини симптомні (припливи, рідкі випорожнення, здуття, болі в животі й грудній клітці), у 50 % — афункціональні. До непухлинних проявів НЕП належать симптоми дистантного фіброзу клапанів правих відділів серця, мезентеріальних судин, стеноз і оклюзії клубових артерій, стеноз брижових артерій, виразкова хвороба, ураження кісток скелета.
Як правило, клінічні симптоми секретуючих пухлин виникають після появи метастазів у печінку й проявляються болем, нудотою, блюванням, втратою ваги, жовтяницею. Також симптоми залежать від секретуючої активності клітин, що виробляють інсулін, гастрин, глюкагон, паратиреоїдний гормон, серотонін, кальцитонін. Діагностика таких пухлин зазвичай складна, вона запізнюється, що пояснюється різноманітною анатомічної локалізацією і високою частотою «малих» уражень. У 50 % пацієнтів пухлини симптомні (припливи, рідкі випорожнення, здуття, болі в животі й грудній клітці), у 50 % — афункціональні. До непухлинних проявів НЕП належать симптоми дистантного фіброзу клапанів правих відділів серця, мезентеріальних судин, стеноз і оклюзії клубових артерій, стеноз брижових артерій, виразкова хвороба, ураження кісток скелета.
У 50 % випадків причиною карциноїдного синдрому є нейроендокринна пухлина тонкого кишечника. Такі пухлини мають невеликі розміри, розташовуються в підслизовому шарі біля брижового краю кишки, тому виявляти їх складно. Клінічно на перший план виходять симптоми карциноїдного синдрому: фіброз заочеревинного простору, контрактура й фіксація брижі тонкого кишечника, кишкова непрохідність, компресія горизонтальної гілки дванадцятипалої кишки, фіброз брижових судин, венозний застій та ішемія кишечника, фіброз сечоводу й гідронефроз, ураження правих відділів серця, метастатичне ураження яєчників, молочних залоз, печінки. При паліативному лікуванні проводять економну резекцію кишечника (ризик рецидиву й необхідність повторних резекцій), видалення мезентеріальних метастазів, артеріоліз черевних судин і резекцію печінки.
Виділяють п’ять підтипів нейроендокринних пухлин:
— 1-й підтип — добре диференційовані нейроендокринні пухлини (NET);
— 2-й підтип — нейроендокринні карциноми (NEC);
— 3-й підтип — парагангліоми;
— 4-й підтип — дрібноклітинний рак легені з нейроендокринною диференціацією;
— 5-й підтип — нейроендокринне трансдиференціювання пухлинних клітин (перетворення недрібноклітинного раку легені на дрібноклітинний або перетворення аденокарциноми передміхурової залози на дрібноклітинну карциному з нейроендокринним диференціюванням).
Усі NET і NEC мають злоякісний потенціал, але їх біологічна поведінка відрізняється. Виживання пацієнтів залежить від стадії TNM, локалізації пухлини і її градації — G1, G2, G3. Є чітка кореляція між категорією G, імуногістохімічним маркером Кі-67 (індексом проліферації) і виживаністю пацієнтів. Краща виживаність відзначається при НЕП G1 і G2, найгірша — при НЕП з градацією G3.
Для планування лікування необхідно визначити локалізацію первинної пухлини й виявити гематогенні метастази. Діагностична цінність методу ультразвукового дослідження (УЗД) для виявлення метастазів печінки становить не більше ніж 40 %, позитронної емісійної томографії (ПЕТ)/комп’ютерної томографії (КТ) — до 95 %. За наявності метастатичного процесу важливо виявити позапечінкове поширення, оцінити метаболічну активність пухлини (функціонуюча/нефункціонуюча), рівень сироваткових маркерів, метастатичний індекс Кі-67, спорадичний або спадковий характер НЕП.
Неінвазивним діагностичним біомаркером нейроендокринних гастроентеропанкреатичних і бронхолегеневих пухлин є сироватковий хромогранін, а також використовується молекулярний NETest, що дозволяє визначити експресію 51 гена нейроендокринних пухлин в 1 мл периферичної крові. За допомогою тесту можна оцінити повноту хірургічної резекції, нейроендокринний статус захворювання (стабільний/прогресуючий), виявити залишкову пухлинну хворобу й визначити відповідь на терапію аналогами соматостатину. Чутливість і специфічність NETest у 4–10 разів вища, ніж визначення рівня хромограніну А.
Радикальне видалення первинної НЕП не тільки зупиняє ріст злоякісної пухлини, але й позбавляє хворого тяжких симптомів карциноїдного синдрому. За наявності метаболічно активних метастазів у печінку може бути проведена їх резекція, радіочастотна термоабляція або радіоемболізація печінкової артерії микросферами з радіоактивним ітрієм.
/51.jpg)
Метастази гастроентеропанкреатичних пухлин є також показанням для виконання ортотопічної трансплантації печінки.
Системне лікування нерезектабельних метастатичних НЕП включає п’ять основних напрямків: інтерферони, хіміотерапія, інгібітори рецепторів соматостатину (SSTRs), інгібітори m-TOR, короткоіснуючі радіоактивні пептид-кон’югати (лютецій-177, ітрій-90). Пацієнти з низьким рівнем проліферації (Кі-67 < 3 %) повинні отримувати синтетичні аналоги соматостатину й альфа-інтерферон. Пацієнти з високим рівнем проліферації (Кі-67 > 10 %) — хіміотерапію стрептозотоцином, доксорубіцином, флуороурацилом, мітоксантроном, паклітакселом.
Аналоги соматостатину відіграють ключову роль у лікуванні дисемінованих високодиференційованих нейроендокринних пухлин, як функціонучих, так і нефункціонуючих. Впливаючи на рецептори соматостатину, вони інгібують гормональну активність НЕП і чинять пряму антипроліферативну дію, збільшуючи медіану часу до прогресування. Гастроентеропанкреатичні НЕП мають високий афінітет до SSTR2 і SSTR5. Синтетичні похідні соматостатину, впливаючи на SSTR2, пригнічують секрецію гормону росту й серотоніну.
До початку лікування, використовуючи сцинтиграфію соматостатин-рецепторів (OctreoScan) і SR-ПЕТ/КТ, необхідно довести наявність експресії рецепторів соматостатину в пухлини. Якщо радіологічні зображення SSTR не доступні, вводять 100 мкг ланреотиду й визначають уміст хромограніну А в крові. Його зменшення на 50 % свідчить про наявність відповідних рецепторів і є показанням до призначення ланреотиду.
У подвійному сліпому плацебо-контрольованому проспективному рандомізованому дослідженні при метастатичному ентеропанкреатичному NET (CLARINET) оцінювали ефект ланреотиду (Соматулін® Аутожель®) порівняно з плацебо. У 96-тижневому дослідженні брали участь пацієнти з метастатичними НЕП ШКТ або підшлункової залози. Як показали результати, у хворих, які отримували плацебо, середня виживаність без прогресування становила 18,0 місяця. У 33,0 % пацієнтів був наявний ріст пухлини або вони померли протягом 96 тижнів. У той же час середня виживаність без прогресування в пацієнтів, які приймали Соматулін® Аутожель®, не була досягнута. У 65 % пацієнтів ріст пухлини був відсутній, і вони не померли протягом 96 тижнів. Це свідчило про 53% зниження ризику розвитку захворювання або смерті при лікуванні препаратом Соматулін® Аутожель®. Такі статистично й клінічно значущі антипроліферативні ефекти препарату Соматулін® Аутожель® спостерігалися в широкій популяції пацієнтів з метастатичними НЕП ШКТ або підшлункової залози і ступенем злоякісності G1 або G2 незалежно від величини пухлини печінки (менше або більше за 25 %).
Отже, NET помилково вважають рідкісною пухлиною. Захворюваність на дану патологію за останні 30 років зросла більше ніж на 500 %. При встановленні діагнозу NET у 65 % пацієнтів є метастази. Існує велика різноманітність можливих варіантів лікування. В Україні доступні хірургічні методи лікування, трансплантація печінки, терапія «інтерферон ± хіміотерапія», терапія аналогами соматостатину, еверолімусом, а також пептид-кон’югатами.
/52.jpg) Доктор медичних наук, професор кафедри онкології Національного університету охорони здоров’я України ім. П.Л. Шупика Богдан Вікторович Сорокін виступив з доповіддю «Нейроендокринні пухлини травного каналу — особливості діагностики й лікування».
Доктор медичних наук, професор кафедри онкології Національного університету охорони здоров’я України ім. П.Л. Шупика Богдан Вікторович Сорокін виступив з доповіддю «Нейроендокринні пухлини травного каналу — особливості діагностики й лікування».
Нейроендокринні пухлини — це гетерогенна група злоякісних новоутворень, що походять з клітин ендокринної системи (у першу чергу дифузної) різного ступеня диференціювання. У процесі ембріогенезу з ектодерми диференціюється первинна кишкова трубка, у ній — ендокринний епітелій, з частини якого формуються залози внутрішньої секреції. Інша частина його клітин є субстратом для утворення дифузної ендокринної системи, що виконує важливу паракринну функцію, синтезуючи різні гормони, у тому числі нейромедіатори — синаптофізин, нейронспецифічну єнолазу, і регулюється гормонами гіпофіза, зокрема соматостатином.
Уперше НЕП були описані в 1831 році Рене Лаеннеком. Пізніше, у 1867 році, Теодором Лангансом була вивчена подслизова пухлина тонкої кишки, багата фіброзною стромою, без ознак інвазії, у п’ятдесятирічної жінки, яка померла від туберкульозу. Далі Отто Любарх в епітеліальних клітинах яєчок виявив кристали Любарха, що поєднуються з макроглосією і системним амілоїдозом шкіри і м’язів. У 1988 році Бреслау детально описав множинні карциноїдні пухлини в клубової кишці у двох хворих, які померли від туберкульозу.
Ентерохромафінні клітини в стінці кишечника були відкриті в 1897 році професором Харківського університету Н.К. Кульчицьким. У 1907 році професором Мюнхенського університету Зігфридом Оберндорфером для позначення пухлин кишечника, повільно зростаючих і більш доброякісних, ніж аденокарцинома, був запропонований термін «карциноїд». Подальший розвиток цієї теми пов’язаний з іменами П. Мейсона і А. Госсета, які використовували техніку імпрегнації сріблом, що продемонструвала аргентофільні властивості карциноїдних пухлин. Таким чином дослідниками було підтверджено, що клітини Кульчицького в ліберкюнових залозах накопичують срібло і є джерелом пухлин у первинній кишці.
У 1968 році англійським патологом і фізіологом Е. Пірсом була висунута концепція щодо існування в організмі клітинної системи, основною властивістю якої є здатність її клітин виробляти біогенні аміни й пептидні гормони. Вона отримала назву APUD-системи, а пухлини, що походять з неї, стали називати апудомами. Надалі було показано, що регуляторні пептиди й біологічно активні аміни присутні як у клітинах дифузної ендокринної системи (APUD-клітинах), так і в нейронах центральної і периферичної нервової системи, що дозволило об’єднати ці елементи в єдину регулюючу систему організму — дифузну нейроендокринну.
У 1963 році Williams et al. була запропонована класифікація НЕП за ембріогенезом, згідно з якою всі пухлини класифікуються на 3 групи:
— пухлини з передньої кишки — НЕП трахеї, бронхів, шлунка, панкреатобіліарної зони, дванадцятипалої кишки;
— пухлини із середньої кишки — НЕП порожньої, клубової кишки, апендикса, правої половини товстої кишки;
— пухлини із задньої кишки — НЕП лівої половини товстої кишки, прямої кишки.
Класифікація WHO виділяє кілька типів НЕП залежно від індексу проліферації Кі — тип І (< 2 %), тип ІІ (3–20 %), тип ІІІ (> 20 %). Клінічне значення даної класифікації полягає в отриманні додаткової інформації, що визначає прогноз для життя пацієнта, а також вибір тактики лікування. Так, виживаність при Кі < 2 % становить 230 місяців, при Кі ≥ 2 % — 160 місяців.
Згідно з рекомендаціями ESMO, НЕП кишечника й підшлункової залози поділяються на функціонуючі й нефункціонуючі, з градацією G1, G2, G3. Для лікування G1 (високодиференційований) і G2 (пухлини з проміжним диференціюванням) поширеного раку підшлункової залози ESMO рекомендує застосування сунітинібу й еверолімусу (рівень доказовості ІА).
Комплексний підхід до встановлення діагнозу НЕП передбачає три етапи. На першому етапі проводять збір анамнезу, визначають симптоми й синдроми НЕП. При підозрі на нейроендокринну пухлину ШКТ і ПЗ на другому етапі визначають біохімічні маркери — хроматогранін, синаптофізин, нейронспецифічну єнолазу, 5-гідроксиіндолоцтову кислоту (5-ГІОК), гормони — інсулін, гастрин, глюкагон і вазоінтестинальний поліпептид. На третьому етапі здійснюють візуалізацію НЕП, використовуючи ендоскопічне дослідження, ангіографію, допплерографію, сцинтиграфію, позитронно-емісійну томографію.
Рання діагностика НЕП завжди викликає значні труднощі. Це пояснюється відсутністю специфічних симптомів і схожістю за основними симптомами на інші захворювання. Так, пітливість, діарея, припливи, минущий абдомінальний біль, шлунково-кишкові кровотечі, кардіоміопатії характерні не тільки для НЕП, вони супроводжують менопаузу, харчову алергію, неврози, астму, тиреотоксикоз, психосоматичні розлади, синдром подразненого кишечника, виразкову хворобу.
Карциноїдний синдром був відкритий у 1931 році датським патологом A.J. Ccholt при автопсії пухлини клубової кишки розміром 1 см у поєднанні із симптомокомплексом — кашлем, ціанозом, телеангіектазіями, набряками ніг, стенозом бронхів, пороком серця й пневмонією. У 1957 році Waldensterm виявив зв’язок карциноїдного синдрому з високим рівнем серотоніну і 5-ГІОК.
На сьогодні відомо, що карциноїдний синдром включає припливи — почервоніння обличчя і/або тіла, що супроводжуються відчуттям жару тривалістю від 1 хвилини до декількох годин, астмоподобний синдром із бронхоспазмом. Крім того, для даної патології характерні діарея, симптоми кардіальної ішемії і правошлуночкової недостатності (фіброеластоз ендокарда, ендотелію судин, недостатність трикуспідального клапана, стеноз легеневих артерій).
При інсуліномі можливий розвиток гіпоглікемічного синдрому, що пояснюється гиперсекрецією інсуліну й протоінсуліну. Інсулінома зустрічається з частотою 1 : 100 000 населення, частіше в жінок (60 %). У 10 % випадків є злоякісною, має розмір до 2 см. У 90 % пацієнтів виявляють солітарні вузли, у 10 % — множинні, у 5 % інсулінома входить до складу синдрому МЕН-1. Діагностика інсуліноми заснована на клінічних проявах, що входять в тріаду Уїппла: розвиток нападів спонтанної гіпоглікемії натще або після фізичного навантаження; зниження концентрації цукру в крові нижче за 2,2 ммоль/л; швидке купірування нападу гіпоглікемії пероральним прийомом цукру або внутрішньовенним введенням глюкози. Також нерідко інсуліному супроводжують збільшення маси тіла (70 %), слабкість, головний біль, запаморочення, сонливість, порушення пам’яті.
Синдром Золлінгера — Еллісона характерний для гастрином і викликаний гіперпродукцією гастрину. Це друга за частотою нейроендокринна пухлина підшлункової залози, що зустрічається в 0,5–1,5 випадку на 1 млн осіб, частіше в чоловіків. У 80 % пацієнтів вона локалізується в дванадцятипалій кишці, у 15 % — у головці підшлункової залози, у 5 % — у шлунку й тонкій кишці. У 90 % випадків гастриноми злоякісні. Як правило, на момент діагностики метастази в печінці виявляються у 80 % хворих, у кістки — у 12 %. Клінічно в 93 % пацієнтів гастринома проявляється клінікою виразкових уражень шлунка, дванадцятипалої, тонкої кишки (93 %); у 36 % виразки мають множинний характер. Гастриномам властива резистентність до противиразкової терапії, діарея до 30 разів на добу, часті ускладнення виразок у вигляді перфорацій, кровотеч, стенозу.
При віпомі зустрічається синдром Вернера — Моррісона, викликаний гіперсекрецією вазоактивного інтестинального поліпептиду. Поширеність віпом становить 0,05–0,2 випадку на 1 млн осіб, у 3 рази частіше вони зустрічаються в жінок. У 70 % випадків віпома локалізується в підшлунковій залозі, у 10–20 % — у надниркових залозах, нервових гангліях, тонкій кишці, середостінні, легенях. У 100 % випадків віпома є злоякісною НЕП, у 80 % — метастазує в печінку. Головні симптоми віпом проявляються тяжкою діареєю (панкреатичною холерою), резистентною до лікування. Без лікування швидко настають зневоднення, втрата електролітів, судоми, кардіальні зміни й смерть. У поєднанні з діареєю нерідко виявляється еритема шкіри голови й тулуба. Електролітні порушення проявляються гіпокаліємією, гіперкальціємією, гіпохлоргідрією, гіперглікемією.
Глюкагонома у 80 % випадків локалізується у хвості, у 22 % — в головці, у 14 % — у тілі ПЗ. Зустрічається рідко, у 0,01–0,1 хворого на 1 млн осіб, у 70 % випадків злоякісна. У 90 % пацієнтів виявляються метастази в печінці, у 30 % — у лімфатичних вузлах. Рівень глюкагону в 10 разів перевищує норму. Клінічна картина глюкагоном супроводжується некротичною мігруючою еритемою, часто ангулярним хейлітом, стоматитом, гінгівітом, глоситом (65–80 %); помірним цукровим діабетом (75 %); діареєю різного ступеня вираженості (15–30 %); тромбозом глибоких вен нижніх кінцівок (5–7 %); втратою маси тіла (70–80 %).
Одним з найбільш доступних для визначення НЕП біохімічних маркерів є хромогранін А (CgA) — прогормон, що синтезується й секретується клітинами НЕП і визначається в клітинах пухлини або плазмі крові як метаболіт. Цей маркер характеризується високою чутливістю — підвищення його рівня в 3 і більше разів свідчить про наявність НЕП у 90 % хворих. Однак він не є специфічним, підвищення CgA також спостерігається при порушенні функції нирок і печінки, ревматоїдному артриті, системному червоному вовчаку, запальних захворюваннях товстої кишки, хронічному атрофічному гастриті, після прийому інгібіторів протонної помпи. Плазмова концентрація CgA частіше підвищується при НЕП І–ІІ типу, при ІІІ типі підвищення CgA може не бути.
Оцінка рівня CgA в плазмі й імуногістохімічне дослідження біоптату з виявленням CgA — основа діагностики НЕП. Крім того, CgA використовують для моніторингу лікування як чутливий маркер для оцінки відповіді на терапію й визначення прогнозу захворювання. У дослідженні B. Ericksson et al. (2000) було продемонстровано, що при рівні CgA ≤ 5000 мкг/л виживаність пацієнтів з НЕП становить 62 місяці, при CgA > 5000 мкг/л — 20 місяців.
Також як біомаркер при НЕП шлунка може використовуватись визначення гістаміну й гастрину, що мають високу специфічність при пухлинах цієї локалізації. При НЕП ПЗ застосовують визначення рівня гастрину, інсуліну, проінсуліну, глюкагону, соматостатину, вазоактивного інтестинального пептиду; при НЕП дванадцятипалої кишки — гастрину й соматостатину, тонкої кишки — серотоніну (5-ГІОК у сечі), товстої кишки — простатоспецифічної кислої фосфатази.
Подальшим етапом для верифікації діагнозу НЕП є візуалізація пухлини. З цією метою можливе використання ендоскопічних методів дослідження — езофагогастродуоденоскопії, що доповнюється ендоскопічним ультразвуковим дослідженням, капсульної ендоскопії, двобалонної ентероскопії, колоноскопії. Двобалонна ендоскопія може використовуватися як доповнення капсульної ендоскопії, даючи можливість встановити точну локалізацію пухлини, виконати біопсію і за необхідності — зупинити кровотечу.
Для візуалізації НЕП використовують ультразвукове дослідження. Через незначні розміри більшості НЕП трансабдомінальне УЗД характеризується невисокою чутливістю (40–60 %), тому краще використовувати ендоскопічне УЗД, чутливість якого досягає 90 %. Крім того, велике значення має проведення інтраопераційного УЗД, що при енуклеації пухлини дає можливість хірургу чітко візуалізувати інші анатомічні структури (протоки, судини) і запобігти їх пошкодженню. Спіральна комп’ютерна томографія і магнітно-резонансна томографія (МРТ) дозволяють візуалізувати первинну пухлину, метастатичні ураження, кальцифікати й мезентеріальний фіброз.
У 90 % випадків клітини НЕП експресують підвищену кількість рецепторів до соматостатину. Сцинтиграфія з аналогами соматостатинових рецепторів (ССР) ефективна для діагностики нефункціонуючих НЕП, підтвердження діагнозу після КТ або МРТ, визначення локалізації НЕП і її метастазів, контролю ефективності лікування. Чутливість ССР становить 84 %. Хибнопозитивні результати сцинтиграфії фіксують при хворобі Крона, доброякісних інсуліномах, маленьких розмірах пухлини й метастазах з низькою експресією рецепторів до соматостатину. Високу діагностичну цінність для візуалізації НЕП має позитронно-емісійна томографія. При цьому використовуються специфічні метаболіти, мічені С11-гідрокси-L-триптофаном або F18-фтордезоксиглюкозою, або Ga68, або Cu64, що сприяє підвищенню чутливості методу до 100 %.
При лікуванні нейроендокринних пухлин шлунково-кишкового тракту радикальні хірургічні операції повинні проводитись у спеціальних центрах з наявністю досвідчених фахівців. Карциноїди шлунка розміром до 2 см видаляються ендоскопічно, понад 2 см — шляхом резекції. При карциноїдах тонкої кишки показана резекція, при карциноїдах апендикса до 2 см — апендектомія, понад 2 см — правобічна геміколектомія (ГКЕ). При карциноїдах ободової кишки понад 2 см проводиться ГКЕ, при карциноїдах прямої кишки менше за 1 см — висічення, понад 1 см — резекція прямої кишки.
При доброякісній інсуліномі ПЗ доцільне проведення енуклеації, при злоякісній — дистальної резекції або панкреатодуоденальної резекції (ПДР). При гастриномі використовують локальні форми ПДР, дистальну резекцію, дуоденотомію, видалення інтрамуральних вузлів, енуклеацію пухлини головки підшлункової залози. Обов’язкова лімфодисекція по ходу печінково-дванадцятипалої зв’язки. При локальній формі віпоми необхідна дистальна резекція, ПДР; при ектопованих пухлинах — резекція тонкої кишки, видалення надниркової залози. При локальних формах глюкагономи — дистальна резекція ПЗ, при локалізації в головці — ПДР.
Особливістю хірургічного лікування у хворих з НЕП ШКТ і метастазами є повне видалення пухлини і її метастазів або максимально можлива циторедукція (не менше за 75 %). При циторедуктивних операціях з приводу НЕП ПЗ або дванадцятипалої кишки перевага повинна віддаватися економній енуклеації пухлини перед широкими резекціями.
Результати численних досліджень свідчать, що 5-річна виживаність після радикальних хірургічних операцій з приводу злоякісних НЕП досягає 70–90 %. При комплексному лікуванні хворих з віддаленими метастазами — 30–60 %.
Локорегіональна терапія при НЕП ШКТ і ПЗ для G1-G2, згідно з клінічними рекомендаціями ESMO (2012), включає: радіочастотну абляцію, лазер-індуковану термотерапію, селективну печінкову транскатетерну емболізацію, селективну внутрішню радіотерапію.
У разі активної експресії пухлиною рецепторів до соматостатину ефективне застосування пептид-рецепторної радіонуклідної терапії (PRRT). У рекомендаціях ESMO (2017) відзначається, що призначення PRRT збільшує загальну виживаність пацієнтів з НЕП до 59 місяців, виживаність до прогресування після PRRT становить 19 місяців.
Можливості хіміотерапії в лікуванні злоякісних НЕП обмежені, що пояснюється характерною для них гіперекспресією генів MDR-1bcl-2, що забезпечують хіміорезистентність. У першій лінії G1-G2 НЕП ПЗ використовується таргетна терапія в комбінації з октреотидом. Для лікування тонкокишкових НЕП використовуються синтетичні аналоги соматостатину (САС). У другій лінії хіміотерапії при G2 метастатичних НЕП застосовується комбінація стрептозотоцин + 5-фторурацил + доксорубіцин. Резервна схема включає призначення комбінації темозоломід + капецитабін. При G3 доцільне застосування комбінації цисплатин + етопозид.
Слід зазначити, що характерною рисою НЕП є висока експресія рецепторів до соматостатину (РС), які, у свою чергу, є мішенню для синтетичних аналогів соматостатину. Блокування даних рецепторів дає значний антипроліферативний ефект за рахунок інгібіції клітинного циклу, ангіогенезу, факторів росту, секреції трофічних гормонів, модуляції імунітету, стимуляції апоптозу.
Протягом 20 років для ефективного купірування симптомів НЕП і контролю росту пухлини при G1 використовується октреотид, що має афінність до 2-го і 5-го типів рецепторів до соматостатину. Раніше застосовувалася звичайна форма препарату, що має низку недоліків: необхідність частих ін’єкцій — 3 рази на добу, відсутність постійної концентрації препарату в крові, виникнення резистентності. Для їх подолання були синтезовані пролонговані форми САС — ланреотид (Соматулін® Аутожель®) і октреотид (Сандостатин ЛАР®).
Ефективність Сандостатину ЛАР® була оцінена в рандомізованому подвійному сліпому плацебо-контрольованому дослідженні PROMID (2009), у якому взяли участь 85 пацієнтів з високодиференційованими функціонально активними й неактивними НЕП з локалізацією в тонкій кишці, апендиксі й правих відділах товстої кишки з мінімальним ураженням печінки (обсяг метастатичного ураження печінки не більше ніж 10 %). Усі пацієнти отримували Сандостатин ЛАР® 30 мг або плацебо кожні 4 тижні протягом 18 місяців.
Результати дослідження показали, що медіана часу до прогресії пухлини була значимо більше в групі активного лікування порівняно з групою плацебо — 14,3 і 6 місяців відповідно; стабілізація захворювання через 6 місяців лікування спостерігалася в 2 рази частіше на тлі активного лікування — 66,7 і 37,2 % відповідно. При цьому найкращі результати були відзначені в пацієнтів з мінімальним ураженням печінки і резекцією первинного вогнища в анамнезі.
У міжнародному рандомізованому подвійному сліпому плацебо-контрольованому дослідженні III фази CLARINET вивчалася ефективність застосування препарату Соматулін® Аутожель® порівняно з плацебо за виживаністю без прогресування у 204 пацієнтів з нефункціонуючими ентеропанкретичними пухлинами.
Усі пацієнти були рандомізовані на 2 групи: 1-ша (n = 101) отримувала Соматулін® Аутожель® по 120 мг кожні 4 тижні протягом більше ніж 24 місяців, 2-га — плацебо (n = 103). Результати дослідження показали, що лікування препаратом Соматулін® Аутожель® значно збільшує тривалість періоду до прогресії пухлини. Через 24 місяці лікування частка хворих без прогресування пухлини становила 65,1 % у групі активного лікування і 33,0 % у групі плацебо. Терапевтичний ефект був відзначений у всіх підгрупах пацієнтів (за винятком підгруп з малою кількістю спостережень) незалежно від локалізації первинного вогнища, індексу проліферації і ступеня метастатичного ураження печінки. Зниження рівня хромограніну А на ≥ 50 % відзначалося значно частіше в групі активного лікування порівняно з плацебо, що є важливим показником, оскільки концентрація хромограніну А обернено корелює з виживаністю пацієнтів з НЕП.
До кінця основного дослідження 88 пацієнтів (41 із групи активного лікування і 47 із групи плацебо) без прогресування продовжили лікування препаратом Соматулін® Аутожель® (відкрита продовжена фаза CLARINET): 38 % з них мали панкреатичні пухлини, 39 % — пухлини тонкої кишки й правих відділів товстої кишки, 23 % — пухлини невизначеної локалізації. У пацієнтів, які отримували Соматулін® Аутожель® в основній і відкритій фазах дослідження, медіана часу до прогресування пухлини становила 32,8 місяця. Серед пацієнтів, які отримували Соматулін® Аутожель® протягом основного дослідження, але не увійшли у відкрите продовження, медіана часу до прогресування пухлини була схожою — 30,8 місяця. У пацієнтів, які раніше отримували плацебо й були переведені на Соматулін® Аутожель®, цей показник становив 14 місяців.
Отже, у результаті дослідження CLARINET були отримані нові докази антипроліферативного ефекту препарату Соматулін® Аутожель® при багатьох видах НЕП з локалізацією в підшлунковій залозі, різних відділах кишечника, у тому числі при значному метастатичному поширенні. Було переконливо показано, що ефекти аналогів соматостатину не обмежуються тільки регресом клінічної симптоматики й зниженням рівня біохімічних маркерів пухлини, вони також включають безпосередній вплив на пухлину.
Соматулін® Аутожель® має ефективність і оптимальний профіль безпеки. Він забезпечує ефективний конт–роль симптомів НЕП (припливи, діарея), стабілізує прогресування пухлини, покращує якість життя пацієнтів (може застосовуватися ними самостійно), ефективний у пацієнтів з непереносимістю октреотиду. Більшість побічних ефектів, як правило, передбачувані й повністю купіруються.
Отже, для успішної діагностики НЕП необхідно підвищити настороженість і знання лікарів щодо цієї патології. Важливо мати доступ до лабораторних досліджень на предмет виявлення хромограніну А, гормонів і їх метаболітів; мати можливості для візуалізації пухлини, виконання сцинтиграфії соматостатинових рецепторів, ПЕТ, КТ, проведення імуногістохімічних досліджень. Провідним методом лікування НЕП є хірургічний, також вітається циторедукція. Успіх лікарської терапії забезпечується розвитком антигормональної, таргетної терапії і оптимальною комбінацією таргетних препаратів.
/55.jpg) Про сучасну патоморфологію нейроендокринних пухлин шлунково-кишкового тракту й стандарти морфологічної діагностики розповіла доктор медичних наук, професор, завідувач кафедри патологічної і топографічної анатомії Національного університету охорони здоров’я України імені П.Л. Шупика Олена Олександрівна Дядик.
Про сучасну патоморфологію нейроендокринних пухлин шлунково-кишкового тракту й стандарти морфологічної діагностики розповіла доктор медичних наук, професор, завідувач кафедри патологічної і топографічної анатомії Національного університету охорони здоров’я України імені П.Л. Шупика Олена Олександрівна Дядик.
Серед усіх нейрондокринних пухлин НЕП ШКТ зустрічаються в 60 % випадків. З них найбільш поширеними є НЕП тонкої кишки — 35–50 %, прямої кишки — 5–23 % і товстої кишки — 19 %; рідше виявляються НЕП шлунка (8 %), ПЗ (8 %) і апендикса (8 %). НЕП бронхопульмональної локалізації зустрічаються в 28 % випадків, інших локалізацій (гепатобіліарна система, яєчник, яєчко) — в 11 %.
При діагностиці нейроендокринних пухлин шлунково-кишкового тракту і ПЗ слід керуватися оновленими рекомендаціями 2019 року, запропонованими Всесвітньою організацією охорони здоров’я (WHO), Європейським товариством нейроендокринних пухлин (ENETS), Північноамериканським товариством нейроендокринних пухлин (NANETS) і Європейським товариством медичної онкології (ESMO).
У 2018 році був запропонований консенсус щодо створення загальної класифікації для всіх НЕП. У його основі лежать морфологічні ознаки, зміни проліферативної активності, рівні хромограніну А, синаптофізину, нейронспецифічної єнолази, індекс мітотичної активності та Ki-67. Якщо раніше існувала окрема класифікація для НЕП бронхолегеневого дерева, шлунково-кишкового тракту, ПЗ, то на підставі даного консенсусу була створена загальна класифікація для всіх НЕП незалежно від локалізації пухлини.
Використовуючи нову редакцію WHO (2019), для встановлення діагнозу пацієнту визначають тип НЕП — високодиференційовані, низькодиференційовані, змішані — ненейроендокринні пухлини MINEN; ступінь злоякісності/агресивності пухлини — grade G1, G2, G3, мітози, індекс проліферації –Ki-67; стадії TMN — I, II, III, IV, що враховують розмір пухлини і її інвазію.
У класифікації WHO 2010 НЕП поділяли на NET-G1, NET-G2, NET-G3. Для NET-G1 кількість мітозів у 10 репрезентативних полях зору становила < 2, індекс проліферації Кі-67 < 2 %; для NET-G2 — 2–20 мітозів і –Кі-67 3–20 %; для NET-G3 — > 20 мітозів і Кі-67 > 20 %. Новим у WHO 2019 є зміна в NET-G1, для яких індекс проліферації Кі-67 становить < 3 %, для NET-G3 Кі-67 > 20 % (до 50 %), NEC-G3 > 20 % (до 90 %).
Також проведені зміни категорій НЕП, що включають:
1) нейроендокринну пухлину NET-G1;
2) нейроендокринну пухлину NET-G2;
3) нейроендокринну пухлину NET-G3;
4) нейроендокринну карциному (дрібноклітинний або великоклітинний тип);
5) змішані нейроендокринні й ненейроендокринні неоплазії MINEN.
При цьому нейроендокринні пухлини G3 можуть мати такий же клінічний прогноз і відповідь на терапію, як і G1/G2.
У новій класифікації WHO 2019 року також внесені зміни в категорію змішаних нейроендокринних пухлин. Якщо в попередній класифікації вони мали назву змішаних аденонейроендокринних карцином MANEC, то у WHO 2019 — змішаних нейроендокринних і ненейроендокринних неоплазій MiNENS.
Для визначення стадії НЕП відповідно до класифікації TNM для органа, у якому вона виникла, використовується 8-ме видання UICC (2019). У нього включені НЕП шлунка, тонкої кишки, товстої кишки, апендикса, що мають особливі специфічні для них критерії. Для шлунка: Т1 — < 1 см, обмежена слизовим/підслизовим шаром; Т2 — інфільтрація м’язового шару або пухлина > 1 см; Т3 — інфільтрація підсерозного шару; Т4 — перфорація серозного шару або інфільтрація інших органів/структур. Для апендикса: Т1 — < 2 см; Т2 — 2–4 см; Т3 — > 4 см або інфільтрація підсерозного шару/брижі червоподібного відростка; Т4 — перфорація серозного шару або інфільтрація інших органів/структур. Для тонкої кишки: Т1 — < 1 см, обмежена слизовим/підслизовим шаром; Т2 — інфільтрація м’язового шару або пухлина > 1 см; Т3 — інфільтрація підсерозного шару; Т4 — перфорація серозного шару або інфільтрація інших органів/структур. Для товстої кишки: Т1a < 1 см, T1b — 1–2 cм, обмежена слизовим/підслизовим шаром; Т2 — інфільтрація м’язового шару або пухлина > 2 см; Т3 — інфільтрація підсерозного шару; Т4 — перфорація серозного шару або інфільтрація інших органів/структур.
Для НЕП підшлункової залози класифікація WHO 2017/2019 виділяє категорію панкреатичних нейроендокринних неоплазій, що поділяються на нейроендокринні пухлини — PanNET G1, PanNET G2, PanNET G3, і нейроендокринні карциноми — дрібноклітинну й крупноклітинну. Відповідні параметри градації (порогові рівні) повинні бути встановлені для кожної анатомічної підгрупи.
У класифікації WHO 2017/2019 введені діагностичні критерії і біомаркери — Р53 і Rb1 для категорій НЕП G3 і нейроендокринного раку; оновлена система TNM стадіювання нейроендокринних неоплазій підшлункової залози.
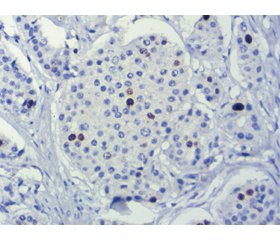
При направленні пацієнта на патогістологічне дослідження пухлини важливе значення має правильне заповнення направлення, що повинно відповідати єдиному нормативному документу — N-014/о, затвердженому МОЗ України. Після отримання біоптату або операційного матеріалу проводиться його процесинг. Матеріал фіксують у 10% нейтральному розчині формаліну на термін не більше ніж 24–48 годин, потім здійснюється його заливка в парафін, виконуються зрізи й проводиться їх забарвлення (імуногістохімічне дослідження). Після цього проводять оцінку гістологічного препарату (патоморфологічний діагноз). Основними варіантами НЕП є високодиференційовані (інсулярні, трабекулярні, ацинарні, солідні) і низькодиференційовані (дрібноклітинні й великоклітинні) пухлини. Рідкісні варіанти — онкоцитарний, муцинозний, світлоклітинний, веретеноклітинний, папілярний, з утворенням в стромі гіаліну, амілоїду, хряща, кісток, псамомних клітин.
Рекомендованими маркерами для імуногістохімічної діагностики є хромогранін А, синаптофізин, Ki-67, СД56, СК18, СК8, СК7, СК20, нейронспецифічна єнолаза, транскрипційні фактори (TTF21, CDX-2, PDX-1, PAX-8, ISL-1). Додаткові маркери — рецептори соматостатину SSTR-2A, SSTR-5, інсулін, гастрин, серотонін, CD34, CD31.
Отже, у новій редакції настанов WHO 2019 року подана нова категорія НЕП — G3, категорія змішаних НЕП MANEK перейменована в MiNEN, Ki-67 має високе прогностичне значення. ENETS TNM і American Soint Committee on cancer (ASCC)/Union for International Cancer Control/UICC TNM були гармонізовані — нейроендокринні пухлини NET G3 можуть мати такий же клінічний прогноз і відповідь на терапію, як і G1/G2. Класифікація WHO, Grade G1-G3, дозволяє розподілити пацієнтів на групи ризику.
Відбулась зміна підходу до класифікації нейрондокринних неоплазій підшлункової залози. Для категорій НЕП G3 і нейроендокринного раку були введені діагностичні критерії і біомаркери — Р53 і Rb1; оновлена система TNM-стадіювання нейроендокринних неоплазій підшлункової залози.

/50_2.jpg)
/51_2.jpg)
/56.jpg)