Резюме
Актуальність. Сучасна концепція дослідження якості життя створює можливості для вивчення різних аспектів життєдіяльності пацієнтів, оцінювання стану хворого в динаміці та ставить нові питання з приводу розробки подальших підходів до комплексної оцінки якості життя пацієнтів із різноманітною нев-рологічною патологією, у нашому випадку пацієнтів із посттравматичними нейропатіями та плексопатіями. Мета дослідження: визначення та вивчення якості життя пацієнтів із посттравматичними нейропатіями та плексопатіями, що супроводжуються хронічним нейропатичним больовим синдромом. Матеріали та методи. Обстежені 73 чоловіки з нейропатіями та плексопатіями, які були розділені на дві групи. До І групи увійшли 44 пацієнти з посттравматичними нейропатіями та плексопатіями. До ІІ групи (групи контролю) увійшли 29 пацієнтів з компресійно-ішемічними нейропатіями та плексопатіями без проявів хронічного нейропатичного больового синдрому. Пацієнтам проводились клініко-неврологічне обстеження, електронейроміографія, ультразвукове дослідження. Для визначення нейропатичного характеру болю використовували опитувальники DN4, PainDetect та для оцінки вираженості болю застосовували візуальну аналогову шкалу. Якість життя оцінювалась згідно з опитувальником MOS SF-36. Результати. Проведене дослідження показало суттєве зниження якості життя пацієнтів із посттравматичними нейропатіями та плексопатіями, що супроводжуються хронічним нейропатичним больовим синдромом. Якість життя пацієнтів порівняно з контрольною групою вірогідно нижча за шкалами фізичного функціонування, рольового функціонування, обумовленого фізичним станом, інтенсивності болю, психічного здоров’я. В обох групах пацієнти з нейропатіями та плексопатіями, за даними опитувальника MOS SF-36, мали знижені показники якості життя. У І групі було діагностовано хронічний нейропатичний больовий синдром у 32 пацієнтів (72,7 %). Показники вираженості болю відповідали за ВАШ 7,85 ± 1,52 бала, згідно з опитувальником DN4 — 7,83 ± 1,06 бала, PainDetect — 23,20 ± 3,55 бала.
Background. The modern concept of quality of life research creates opportunities for studying various aspects of patients’ lives, assessing the patient’s condition in dynamics and raises new questions about developing further approaches to a comprehensive assessment of the quality of life of patients with various neurological pathologies, in our case, the patients with post-traumatic neuropathy and plexopathies. Materials and methods. Seventy-three men with neuropathies and plexopathies were examined, who were divided into two groups. Group I included 44 patients with post-traumatic neuropathy and plexo-pathy. The second (control) group included 29 patients with compression-ischemic neuropathies and plexopathies without manifestations of chronic neuropathic pain. Patients underwent clinical and neurological examination, electroneuromyography, ultrasound. DN4 and PainDetect questionnaires were used to determine the neuropathic nature of the pain, and a visual analog scale was used to assess pain severity. The quality of life was assessed according to the MOS SF-36 questionnaire. Results. The study showed a significant reduction in the quality of life of patients with post-traumatic neuropathy and plexopathy accompanied by chronic neuropathic pain. The quality of life of patients compared to the control group is significantly lower on the scales of physical functioning, role functioning due to physical condition, the intensity of pain, mental health. In both groups, patients with neuropathies and plexopathies according to the MOS SF-36 questionnaire had reduced quality of life. In group I, chronic neuropathic pain was diagnosed in 32 patients (72.7 %). The indicators of pain corresponded to VAS 7.85 ± ± 1.52 points, according to the questionnaire DN4 — 7.83 ± ± 1.06, PainDetect Test — 23.20 ± 3.55.
Вступ
Одним із значущих критеріїв ефективності лікування та реабілітаційних заходів є оцінка якості життя. За визначенням ВООЗ, якість життя — це сприйняття індивідами їх положення у житті в контексті культури та системи цінностей, у яких вони живуть відповідно до поставленої мети, очікувань, норм та турбот. Сучасна концепція дослідження якості життя створює можливості для вивчення різних аспектів життєдіяльності пацієнтів, оцінювання стану хворого в динаміці та ставить нові питання з приводу розробки подальших підходів до комплексної оцінки якості життя пацієнтів із різноманітною неврологічною патологією, у нашому випадку пацієнтів із посттравматичними нейропатіями та плексопатіями. Нейропатичний біль є частою скаргою пацієнтів із травматичними пошкодженнями нервів кінцівок. Ураження або захворювання, що залучають соматосенсорну нервову систему, як це не парадоксально, може призвести не тільки до втрати функції, але й до посилення больової чутливості та спонтанного болю. Цей нейропатичний біль, як правило, є хронічним, він постійно зберігається або проявляється повторними болісними епізодами. Біль може бути результатом етіологічно різноманітних розладів, що впливають на периферичну або центральну нервову систему. Причиною може бути метаболічна патологія, нейродегенеративні, судинні, спадкові або автоімунні захворювання, пухлини, травматичні ушкодження, інфекції, вплив токсинів. Хронічний біль також виникає при неврологічних станах невідомої етіології, наприклад ідіопатичних нейропатіях [1, 7, 8]. Травми периферичних нервів та плечового сплетення, як правило, викликають серйозні порушення в ураженій кінцівці. Частота нейропатичного болю висока, досягає 95 % випадків [2]. Нейропатичний біль може з’являтися відразу або через кілька місяців після травматичного ушкодження, його інтенсивність, як правило, збільшується з часом та пов’язана з механізмами пластичності симпатичної нервової системи [3, 4, 9, 10]. Інструменти оцінювання, розроблені експертами світових провідних центрів відповідно до принципів доказової медицини та вимог Good Clinical Practics, створили можливість кількісної оцінки основних сфер діяльності людини, що разом з клінічними, лабораторними та інструментальними методами досліджень розширює уявлення лікаря про стан здоров’я хворого [5, 11, 13].
Мета дослідження: визначення та вивчення якості життя пацієнтів із посттравматичними нейропатіями та плексопатіями, що супроводжуються хронічним нейропатичним больовим синдромом.
Матеріали та методи
У ВМКЦ м. Харкова з 2015 по 2020 р. обстежені 73 чоловіки з нейропатіями та плексопатіями, які були розділені на дві групи. За віком пацієнти розподілились так: від 18 до 44 років — 48 хворих (65,7 %), від 44 до 59 років — 25 хворих (34,3 %). До І групи увій-шли 44 пацієнти з посттравматичними нейропатіями та плексопатіями, із яких з нейропатіями — 33, плексопатіями — 11, внаслідок вогнепальних поранень, переломів кісток верхніх та нижніх кінцівок, вивихів суглобів, пошкоджень, завданих ножем, склом, ріжучими та колючими інструментами, забою м’яких тканин. До ІІ групи (групи контролю) увійшли 29 пацієнтів із компресійно-ішемічними нейропатіями та плексопатіями без проявів хронічного нейропатичного больового синдрому, з нейропатіями — 25, плексопатіями — 4. Пацієнтам проводились клініко-неврологічне обстеження, електронейроміографія, ультразвукове дослідження. Для визначення нейропатичного характеру болю використовували опитувальники DN4, PainDetect та для оцінки вираженості болю застосовували візуальну аналогову шкалу. Якість життя оцінювалась згідно з 36 пунктами опитувальника MOS SF-36, згрупованими у 8 шкал: фізичне функціонування, рольове функціонування, обумовлене фізичним станом, інтенсивність болю, загальний стан здоров’я, життєва активність, соціальне функціонування, рольове функціонування, обумовлене емоційний станом, психічне здоров’я. Шкали групуються в два інтегральних показники «фізичний компонент здоров’я» та «психологічний компонент здоров’я» [6, 12].
Статистична обробка результатів дослідження проводилась за допомогою пакета прикладних програм Statistica 7.0 фірми StatSoft Inc. (США) для персонального комп’ютера за програмою в операційному середовищі Statistica for Windows та за прикладними програмами пакета Exсel, із використанням критерію t Стьюдента. При p < 0,05 різниця вважалася вірогідною.
Результати та обговорення
В обох групах без вірогідної різниці (p > 0,05) характерними неврологічними розладами були рухові порушення, які проявились периферичним парезом або плегією відповідної групи м’язів та супроводжувались зниженням або втратою сухожильних і періостальних рефлексів. Порушення чутливості були представлені позитивними та негативними симптомами. До негативних симптомів відносились анестезія та гіпестезія в зоні іннервації кінцівок. Позитивні симптоми у хворих були представлені алодинією, гіпералгезією, гіперпатією, дизестезією, гіперестезією. Особливий інтерес становила позитивна симптоматика у зв’язку з тим, що біль частіше зустрічається при часткових ушкодженнях нервів із неповним перериванням нервових волокон. У І групі було діагностовано хронічний нейропатичний больовий синдром у 32 пацієнтів (72,7 %). Показники вираженості болю відповідали за ВАШ 7,85 ± 1,52 бала, згідно з опитувальником DN4 — 7,83 ± 1,06 бала, PainDetect — 23,20 ± 3,55 бала. ІІ група пацієнтів із компресійно-ішемічними нейропатіями та плексопатіями також була оцінена за шкалами та опитувальниками для виявлення хронічного нейропатичного больового синдрому. Пацієнти, які мали прояви нейропатичного больового синдрому, були виключені з групи контролю.
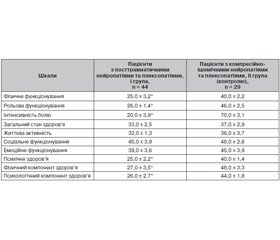
В обох групах хворі з нейропатіями та плексопатіями, за даними опитувальника MOS SF-36, мали знижені показники якості життя. Згідно з оцінкою за шкалою фізичного функціонування, у зв’язку з наявністю хронічного нейропатичного больового синдрому пацієнти з посттравматичними нейропатіями та плексопатіями (25,0 ± 3,2 бала) мали вірогідно значимі (p < 0,05) більш низькі результати порівняно з ІІ групою (40,0 ± 2,2 бала).
/27.jpg)
Показник за шкалою рольового функціонування, обумовленого фізичним станом, у І групі (26,0 ± 1,4 бала) був також вірогідно нижчий (p < 0,05), ніж у контрольній групі (46,0 ± 2,5 бала). Рольове функціонування інтерпретується як схильність до виконання звичайної для віку та соціальної приналежності роботи (переміщення на роботу, сама робота, домашнє господарство). У пацієнтів із посттравматичними нейропатіями та плексопатіями зниження рольового функціонування обумовлене руховими розладами та посилюється у зв’язку з хронічним нейропатичним больовим синдромом з явищами алодинії, гіперпатії, дизестезії. За шкалою інтенсивності болю у пацієнтів І групи були отримані низькі результати (20,0 ± 3,9 бала), що обумовлено формуванням стійкого больового синдрому, який обмежував повсякденну діяльність хворих та позначався на якісній оцінці життя. За допомогою шкали загального стану здоров’я пацієнтами оцінювалося суб’єктивне сприйняття попереднього та теперішнього стану здоров’я, визначались його перспективи. У І та ІІ групах були знижені показники загального стану здоров’я та життєвої активності без вірогідної різниці (p > 0,05), що свідчить про те, що пацієнти обох груп відчувають себе втомленими та знесиленими основним захворюванням. Шкала соціального функціонування дозволяє оцінити порушення взаємопорозуміння з сім’єю, можливості адекватного професійного спілкування. При оцінці показників за шкалою соціального функціонування відмічалось зниження до 45,0 ± 3,9 бала у І групі та до 48,0 ± 2,6 бала у ІІ групі, ці результати пов’язані з болісними проявами. Вірогідне зниження якості життя за інтегральним показником «психологічний компонент здоров’я» у пацієнтів із посттравматичними нейропатіями та плексопатіями (26,0 ± 2,7 бала) порівняно з пацієнтами з компресійно-ішемічними нейропатіями та плексопатіями (44,0 ± 1,8 бала), які не –супроводжуються хронічним нейропатичним больовим синдромом, пов’язане з негативним впливом ней-ропатичного болю на емоційний статус та зниженням соціальної активності.
Висновки
Проведене дослідження показало суттєве зниження якості життя пацієнтів при посттравматичних нейропатіях та плексопатіях, що супроводжуються хронічним нейропатичним больовим синдромом. Якість життя пацієнтів порівняно з контрольною групою вірогідно нижча за шкалами фізичного функціонування, рольового функціонування, обумовленого фізичним станом, інтенсивності болю, психічного здоров’я. Інформація про індивідуальну якість життя сприяє більш точному плануванню та своєчасній корекції програми лікування хворого, що особливо важливо в терапії захворювань, які мають тривалий перебіг. Оцінка якості життя пацієнтів поруч з традиційними діагностичними методами виступає цінним та надійним показником загального стану хворого, допомагає при визначенні ефективності лікувально-реабілітаційної програми, дозволяє скласти повну та об’єктивну картину захворювання.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Отримано/Received 04.01.2021
Рецензовано/Revised 20.01.2021
Прийнято до друку/Accepted 11.02.2021
Список литературы
1. St John Smith E. Advances in understanding nociception and neuropathic pain. J. Neurol. 2018 Feb. Vol. 265(2). Р. 231-238. DOI: 10.1007/s00415-017-8641-6.
2. Lovaglio A.C., Socolovsky M., Di Masi G., Bonilla G. Treatment of neuropathic pain after peripheral nerve and brachial plexus traumatic injury. Neurol. India. 2019. Vol. 67. Suppl S1. Р. 32-7. DOI: 10.4103/0028-3886.250699.
3. Finnerup N.B., Attal N., Haroutounian S., et al. Pharmacotherapy for neuropathic pain in adults: a systematic review and meta-analysis. Lancet Neurol. 2015 Feb. Vol. 14(2). Р. 162-73. DOI: 10.1016/S1474-4422(14)70251-0.
4. Socolovsky M., Malessy M., Lopez D., Guedes F., Flores L. Current concepts in plasticity and nerve transfers: relationship between surgical techniques and outcomes. Neurosurg. Focus. 2017 Mar. Vol. 42(3). E13. DOI: 10.3171/2016.12.FOCUS16431. PMID: 28245665.
5. Оспанова Т.С. Досвід вивчення якості життя у пропедевтичній клініці. Харків: ХНМУ, 2017. С. 112.
6. Ware J.E., Jr., Sherbourne C.D. The MOS 36-item short-form health survey (SF-36). I. Conceptual framework and item selection. Med. Care. 1992. Vol. 30. Р. 473-483. DOI: 10.1097/00005650-199206000-00002.
7. Julian T., Syeed R., Glascow N., Angelopoulou E., Zis P. B12 as a Treatment for Peripheral Neuropathic Pain: A Systematic Review. Nutrients. 2020 Jul 25. 12(8). 2221. DOI: 10.3390/nu12082221.
8. Girach A., Julian T.H., Varrassi G., Paladini A., Vadalouka A., Zis P. Quality of life in painful peripheral neuropathies: A systematic review. Pain Res. Manag. 2019. 23. 1-9. DOI: 10.1155/2019/2091960. (Accessed on 19 June 2020).
9. Bouhassira D., Attal N., Alchaar H., Boureau F., Brochet B., Bruxelle J., Cunin G., Fermanian J., Ginies P., Grun-Overdyking A. et al. Comparison of pain syndromes associated with nervous or somatic lesions and development of a new neuropathic pain diagnostic questionnaire (DN4). Pain. 2005. 114. 29-36. DOI: 10.1016/j.pain.2004.12.010. (Accessed on 19 June 2020).
10. Van der Cruyssen F., Peeters F., Gill T., De Laat A., Jacobs R., Politis C., Renton T. Signs and symptoms, quality of life and psychosocial data in 1331 post-traumatic trigeminal neuropathy patients seen in two tertiary referral centres in two countries. J. Oral. Rehabil. 2020 Oct. 47(10). 1212-1221. DOI: 10.1111/joor.13058.
11. Dydyk A.M., Negrete G., Cascella M. Median Nerve Injury. 2021 Jan 16. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan. PMID: 31971749.
12. Cherif F., Zouari H.G., Cherif W., Hadded M., Cheour M., Damak R. Depression Prevalence in Neuropathic Pain and Its Impact on the Quality of Life. Pain Res. Manag. 2020 Jun 16. 2020. 7408508. DOI: 10.1155/2020/7408508.
13. Rubin D.I. Brachial and lumbosacral plexopathies: A review. Clin. Neurophysiol. Pract. 2020 Aug 13. 5. 173-193. DOI: 10.1016/j.cnp.2020.07.005.

/27.jpg)