Журнал «Здоровье ребенка» Том 18, №1, 2023
Вернуться к номеру
Рівень особистісної тривожності та соматизації у дітей з синдромом подразненого кишечника
Авторы: Семен М.О., Личковська О.Л.
Львівський національний медичний університет ім. Данила Галицького, м. Львів, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
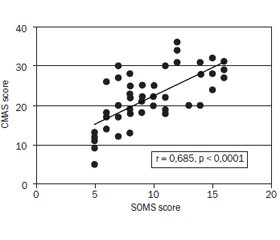
Актуальність. Відповідно до біопсихосоціальної моделі медицини, синдром подразненого кишечника (СПК) є гетерогенним розладом, що виникає в результаті комплексної взаємодії біологічних, психоемоційних та психосоціальних факторів, комбінація яких є індивідуальною для кожного пацієнта. Мета дослідження: вивчити особливості психоемоційного стану (рівень тривожності, соматизації) в дітей з СПК залежно від клінічного варіанта розладу та характеру провокуючого чинника. Матеріали та методи. У дослідження включили 55 пацієнтів віком 6–12 років з діагнозом СПК, встановленим відповідно до Римських критеріїв ІV, та 45 дітей групи контролю. Рівень особистісної тривожності визначали за допомогою опитувальника CMAS (Children’s Manifest Anxiety Scale). Для оцінки соматизації використали тест SOMS (Somatoform Symptom Screening). Результати. У дітей з СПК ми виявили вірогідно вищий рівень тривожності (р < 0,0001) та соматизації (р < 0,0001), аніж у групі контролю. При порівнянні цих показників залежно від клінічного варіанта СПК нами не знайдено вірогідних відмінностей. Проте аналіз їх розподілу відповідно до характеру провокуючого чинника в дебюті розладу продемонстрував суттєво вищий рівень тривожності (р = 0,0006) та соматизації (р = 0,05) саме в дітей зі стрес-асоційованим варіантом СПК. Пряма кореляція між досліджуваними показниками (r = 0,69, p < 0,0001) доводить їх тісний зв’язок та здатність до взаємопідсилення. Висновки. Отримані нами дані підтверджують гетерогенність СПК та вагомість психоемоційних чинників у формуванні цього розладу в дітей, а також необхідність їх врахування при складанні плану індивідуалізованого лікування.
Background. According to the biopsychosocial model of medicine, irritable bowel syndrome (IBS) is a heterogeneous disorder that occurs as a result of the complex interaction of biological, psychoemotional and psychosocial factors. Their combination is individual for each patient. The study aims to evaluate the psychoemotional features (anxiety and somatization) in children with IBS depending on the predominant bowel habit and the trigger factor in the development of the disorder. Materials and methods. We enrolled 55 children aged 6–12 years with a verified diagnosis of IBS, following Rome IV Criteria. The control group included 45 children of the same age and gender. The levels of anxiety and somatization were assessed by the Children’s Manifest Anxiety Scale and the Somatoform Symptom Screening, respectively. Results. Children with IBS had significantly higher level of anxiety (р < 0.0001) and somatization (р < 0.0001) in comparison to the control group. We have not found any significant differences in these parameters according to the predominant bowel habit. However, the analysis based on the nature of the trigger factor in the onset of the disorder revealed remarkably higher levels of anxiety (р = 0.0006) and somatization (р = 0.05) in children with stress-associated IBS. Moreover, a direct correlation between the studied parameters (r = 0.69, p < 0.0001) proves their close connection and a tendency to augment each other. Conclusions. Our study confirms a heterogeneity of IBS in children. As psychoemotional factors play a crucial role in the occurrence of IBS, it is necessary to consider them in the development of personalized care planning.
синдром подразненого кишечника; діти; тривожність; соматизація; біопсихосоціальна модель медицини
irritable bowel syndrome; children; anxiety; somatization; biopsychosocial model of medicine
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Schmulson M.J., Drossman D.A. What is new in Rome IV. J. Neurogastroenterol. Motil. 2017 Apr 30. 23(2). 151-63. doi: 10.5056/jnm16214.
- Ford A.C., Sperber A.D., Corsetti M., Camilleri M. Irritable bowel syndrome. The Lancet. 2020 Nov 21. 396(10263). 1675-88. doi: 10.1016/S0140-6736(20)31548-8.
- Devanarayana N.M., Rajindrajith S. Irritable bowel syndrome in children: Current knowledge, challenges and opportunities. World J. Gastroenterol. 2018 Jun 7. 24(21). 2211-35. doi: 10.3748/wjg.v24.i21.2211.
- Chumpitazi B.P., Weidler E.M., Czyzewski D.I., Self M.M., Heitkemper M., Shulman R.J. Childhood irritable bowel syndrome characte–ristics are related to both sex and pubertal development. J. Pediatr. 2017 Jan. 180. 141-147. doi: 10.1016/j.jpeds.2016.08.045.
- Black C.J., Ford A.C. Global burden of irritable bowel syndrome: Trends, predictions and risk factors. Nat. Rev. Gastroenterol. Hepatol. 2020 Aug. 17(8). 473-86. doi: 10.1038/s41575-020-0286-8.
- Qin H.Y., Cheng C.W., Tang X.D., Bian Z.X. Impact of psychological stress on irritable bowel syndrome. World J. Gastroenterol. 2014 Oct 21. 20(39). 14126. doi: 10.3748/wjg.v20.i39.14126.
- Molina-Torres G., Rodriguez-Arrastia M., Roman P., Sanchez-Labraca N., Cardona D. Stress and the gut microbiota-brain axis. Behav. Pharmacol. 2019 Apr 30. 187-200. doi: 10.1097/FBP.0000000000000478.
- Pellissier S., Bonaz B. The place of stress and emotions in the irritable bowel syndrome. Vitam. Horm. 2017. 103. 327-354. doi: 10.1016/bs.vh.2016.09.005.
- Cемен М.О., Личковська О.Л., Семен В.Д., Єлісєєва О.П. Варіабельність ритму серця та особистісна тривожність у дітей із синдромом подразненого кишечника: чи є зв’язок? Запорізький медичний журнал. 2022. Т. 24. № 5(134). С. 547-555. doi: 10.14739/2310-1210.2022.5.256942.
- Schrцder L., Regnath F., Glasauer S., Hackenberg A., Hente J., Weilenmann S. et al. Altered sensorimotor processing in irritable bowel syndrome: Evidence for a transdiagnostic pathomechanism in functional somatic disorders. Front Neurosci. 2022 Nov 9. 16. 1029126. doi: 10.3389/fnins.2022.1029126.
- Park S.C., Kim Y.K. Anxiety Disorders in the DSM-5: Changes, Controversies, and Future Directions. Adv. Exp. Med. Biol. 2020. 1191. 187-196. doi: 10.1007/978-981-32-9705-0_12.
- Fournier A., Mondillon L., Dantzer C., Gauchez A.S., Ducros V., Mathieu N et al. Emotional overactivity in patients with irritable bowel syndrome. Neurogastroenterol. Motil. 2018 Oct. 30(10). e13387. doi: 10.1111/nmo.13387.
- Hollier J.M., van Tilburg M.A., Liu Y., Czyzewski D.I., Self M.M., Weidler E.M. et al. Multiple psychological factors predict abdominal pain severity in children with irritable bowel syndrome. –Neurogastroenterol. Motil. 2019 Feb. 31(2). e13509. doi: 10.1111/nmo.13509.
- Jenkins W., Smart K. Somatization in Acute Care Pediatrics: Respecting the mind–body connection. Clin. Child Psychol. Psychiatry. 2020 Jul. 25(3). 604-609. doi: 10.1177/1359104520905065.
- Shiha M.G., Asghar Z., Thoufeeq M., Kurien M., Ball A.J., Rej A. et al. Increased psychological distress and somatization in patients with irritable bowel syndrome compared with functional diarrhea or functional constipation, based on rome IV criteria. Neurogastroenterol. Motil. 2021 Oct. 33(10). e14121. doi: 10.1111/nm34іo.14121.
- Prospero L., Riezzo G., Linsalata M., Orlando A., D’Attoma B., Di Masi M. et al. Somatization in patients with predominant diarrhoea irritable bowel syndrome: The role of the intestinal barrier function and integrity. BMC Gastroenterol. 2021 May 22. 21(1). 235. doi: 10.1186/s12876-021-01820-7.
- Black C.J., Drossman D.A., Talley N.J., Ruddy J., Ford A.C. Functional gastrointestinal disorders: advances in understanding and management. Lancet. 2020 Nov 21. 396(10263). 1664-1674. doi: 10.1016/S0140-6736(20)32115-2.
- Baaleman D.F., Velasco-Benítez C.A., Méndez-Guzmán L.M., Benninga M.A., Saps M. Functional gastrointestinal disorders in children: agreement between Rome III and Rome IV diagnoses. Eur. J. Pediatr. 2021 Jul. 180(7). 2297-2303. doi: 10.1007/s00431-021-04013-2.
- Castaneda A., McCandless B.R., Palermo D.S. The children's form of the Manifest Anxiety Scale. Child Development. 1956. Sep. 27(3). 317. doi: 10.2307/1126201.
- McGuinn L.A., Rivera N.R., Osorio-Valencia E., Schnaas L., Hernandez-Chavez C., DeFelice N.B. et al. Changes in depressive and anxiety symptoms during COVID-19 in children from the PROGRESS cohort. Pediatr. Res. 2022. Nov 18. doi: 10.1038/s41390-022-02379-z.
- Rief W., Hiller W., Heuser J. SOMS. Das Screening für somatoforme störungen: Manual Zum Fragebogen. Bern: Huber, 1997. 1-47.
- Niggemann B., Maas R., Suerbaum C., Spindler T., Kohl A., Koerner-Rettberg C. et al. Psychological characteristics of functional respiratory disorders in children and adolescents-Pilot study. Pediatr. Pulmonol. 2022. Dec. 57(12). 3027-3034. doi: 10.1002/ppul.26129.
- Гнатейко О.З., Личковська О.Л., Фільц О.О., Фільц Ю.О. Роль соматизації у формуванні гастродуоденальної патології в дітей. Здоров’я дитини. 2012. 7(42). 23-27. doi:10.22141/2224-0551.0.7.42.2012.193630.
- Cho H.S., Park J.M., Lim C.H., Cho Y.K., Lee I.S., Kim S.W. et al. Anxiety, depression and quality of life in patients with irritable bowel syndrome. Gut. Liver. 2011. Mar. 5(1). 29-36. doi: 10.5009/gnl.2011.5.1.29.
- Mearin F., Badía X., Balboa A., Benavent J., Caballero A.M., Domínguez-Muñoz E. et al. Predictive factors of irritable bowel syndrome improvement: 1-year prospective evaluation in 400 patients. Aliment. Pharmacol. Ther. 2006. Mar 15. 23(6). 815-26. doi: 10.1111/j.1365-2036.2006.02828.x.
- Ford A.C., Bercik P., Morgan D.G., Bolino C., Pintos-Sanchez M.I., Moayyedi P. Characteristics of functional bowel disorder patients: A cross-sectional survey using the Rome III Criteria. Aliment. Pharmacol. Ther. 2014. Feb. 39(3). 312-21. doi: 10.1111/apt.12573.
- Rutten J.M., Benninga M.A., Vlieger A.M. IBS and FAPS in children: a comparison of psychological and clinical characteristics. J. Pediatr. Gastroenterol. Nutr. 2014. Oct. 59(4). 493-9. doi: 10.1097/MPG.0000000000000452.
- OʼMahony S.M., Clarke G., Dinan T.G., Cryan J.F. Irritable Bowel Syndrome and Stress-Related Psychiatric Co-morbidities: Focus on Early Life Stress. Handb. Exp. Pharmacol. 2017. 239. 219-246. doi: 10.1007/164_2016_128.