Журнал "Гастроэнтерология" Том 57, №4, 2023
Вернуться к номеру
Оцінка й порівняльний аналіз функції нирок у пацієнтів із цирозом печінки та фібриляцією передсердь
Авторы: A.E. Baylo (1), V.V. Cherniavskyi (1), L.S. Hvozdetska (1), V.V. Tishchenko (1), D.O. Reshotko (2)
(1) — Bogomolets National Medical University, Kyiv, Ukraine
(2) — Medical Center “Consilium Medical”, Kyiv, Ukraine
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
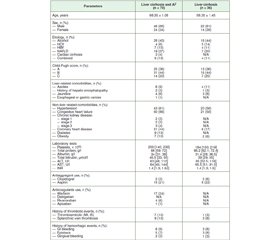
Актуальність. Зараз існує мало наукових даних стосовно функціонального стану нирок у пацієнтів із поєднаним перебігом цирозу печінки (ЦП) й фібриляції передсердь (ФП), а також впливу антикоагулянтів на функціональний стан нирок у цих осіб. Мета: оцінити та порівняти показники функції нирок у пацієнтів із цирозом печінки та фібриляцією передсердь до та після призначення антикоагулянтних препаратів варфарину та дабігатрану. Матеріали та методи. Було проведено рандомізоване клінічне дослідження, що за дизайном складалося з 2 етапів. На І етапі в дослідженні взяли участь 106 пацієнтів: 70 із поєднаним перебігом ЦП та ФП, 36 тільки з ЦП. На II етапі 56 хворих із ЦП та ФП отримували варфарин та дабігатран протягом 3 місяців. Була проведена порівняльна оцінка рівнів креатиніну, сечовини, швидкості клубочкової фільтрації (ШКФ) до та після лікування. Результати та обговорення. У пацієнтів із ЦП та ФП порушення функції нирок є більш вираженим за рахунок погіршення показників креатиніну, сечовини та ШКФ порівняно з особами тільки з ЦП (р < 0,05). Лікування хворих із ЦП та ФП за допомогою варфарину характеризується статистично значущим погіршенням параметрів креатиніну, сечовини та ШКФ (р < 0,05). Натомість у групі пацієнтів із ЦП та ФП, які отримували дабігатран, вказані показники вірогідно не відрізняються від початкових значень (р > 0,05). Висновки. В осіб із поєднаною патологією (ЦП та ФП) спостерігаються статистично гірші показники функціонального стану нирок порівняно з хворими тільки з ЦП. Після лікування антикоагулянтними препаратами протягом 3 місяців показники функціонального стану нирок у пацієнтів із ЦП та ФП вірогідно погіршились порівняно з початком терапії. Лікування варфарином характеризується статистично значущим погіршенням рівнів креатиніну, сечовини та ШКФ у пацієнтів із ЦП та ФП порівняно з тими, хто отримував дабігатран.
Background. Currently, there is insufficient scientific data on renal function in patients with comorbid course of liver cirrhosis (LC) and atrial fibrillation (AF), as well as the effect of anticoagulant treatment on kidney function in these patients. The aim of the study is assessment and comparison of renal function parameters in patients with liver cirrhosis and atrial fibrillation before and after warfarin and dabigatran treatment during three months. Materials and methods. A randomized clinical trial with a 2-stage design was conducted. At the I stage, 106 patients took part in the study: 70 of them with a comorbid course of LC and AF, 36 with LC alone. At the II stage, 56 people with LC and AF received warfarin and dabigatran for three months. A comparative assessment of creatinine, blood urea nitrogen (BUN), glomerular filtration rate (GFR) before and after treatment was carried out. Results and discussion. In patients with LC and AF, renal dysfunction is more severe due to deterioration of creatinine, BUN and GFR compared to those with LC alone (p < 0.05). Warfarin treatment of patients with LC and AF is characterized by a statistically significant worsening of creatinine, BUN and GFR (р < 0.05). On the other hand, in the group of patients with LC and AF treated with dabigatran, these paraments do not differ significantly from the baseline values (р > 0.05). Conclusions. Patients with the comorbid pathology of LC and AF have statistically worse renal function parameters compared to individuals with LC alone. After treatment of patients with LC and AF with anticoagulant drugs for three months, functional kidney parameters significantly worsened compared to those before treatment. Warfarin treatment of patients with LC and AF is characterized by a statistically significant worsening of creatinine, BUN and GFR compared to dabigatran-treated patients.
цироз печінки; фібриляція передсердь; функція нирок; варфарин; дабігатран
liver cirrhosis; atrial fibrillation; kidney function; warfarin; dabigatran
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Urrunaga N.H., Mindikoglu A.L., Rockey D.C. Renal dysfunction in cirrhosis. Curr Opin Gastroenterol. 2015. 31(3). 215-23. doi: 10.1097/MOG.0000000000000168.
- Bucsics T., Krones E. Renal dysfunction in cirrhosis: acute kidney injury and the hepatorenal syndrome. Gastroenterology Report. 2017. 5(2). 127-137. doi: 10.1093/gastro/gox009.
- Fagundes C., Barreto R., Guevara M., et al. A modified acute kidney injury classification for diagnosis and risk stratification of impairment of kidney function in cirrhosis. J Hepatol. 2013. 59. 474-81. doi: 10.1016/j.jhep.2013.04.036.
- Wong F., Nadim M.K., Kellum J.A., et al. Working Party proposal for a revised classification system of renal dysfunction in patients with cirrhosis. Gut. 2011. 60(5). 702-9. doi: 10.1136/gut.2010.236133.
- Angeli P., Gines P., Wong F., et al. Diagnosis and management of acute kidney injury in patients with cirrhosis: revised consensus re–commendations of the International Club of Ascites. Gut. 2015. 64(4). 531-537. doi: 10.1136/gutjnl-2014-308874.
- Angeli P., Garcia-Tsao G., Nadim M.K., et al. News in pathophy–siology, definition and classification of hepatorenal syndrome: A step beyond the International Club of Ascites (ICA) consensus document. Journal of Hepatology. 2019. 71(4). 811-822. doi: 10.1016/j.jhep.2019.07.002.
- Appenrodt B., Lammert F. Renal Failure in Patients with Liver Cirrhosis: Novel Classifications, Biomarkers, Treatment. Visc Med. 2018. 34(4). 246 252. doi: 10.1159/000492587.
- Muciño-Bermejo M.J. Mechanisms of kidney dysfunction in the cirrhotic patient: Non-hepatorenal acute-on-chronic kidney damage considerations. Annals of Hepatology. 2020. 19 (2). 145-152. doi: 10.1016/j.aohep.2019.06.022.
- Attieh R.M., Wadei H.M. Acute Kidney Injury in Liver Cirrhosis. Diagnostics (Basel). 2023. 13(14). 2361. doi: 10.3390/diagno–stics13142361.
- Cullaro G., Kanduri S.R., Velez J.C. Acute Kidney Injury in Patients with Liver Disease. CJASN. 2022. 17(11). 1674-1684. doi: 10.2215/CJN.03040322.
- Patidar K.R., Naved M.A., Grama A., et al. Acute kidney disease is common and associated with poor outcomes in patients with cirrhosis and acute kidney injury. Journal of Hepatology. 2022. 77(1). 108-115. doi: 10.1016/j.jhep.2022.02.009.
- Kamel H., Okin P.M., Elkind M., et al. Atrial Fibrillation and Mechanisms of Stroke. Stroke. 2016. 47(3). 895-900. doi: 10.1161/STROKEAHA.115.012004.
- Bergau L., Bengel P., Sciacca V., et al. Atrial Fibrillation and Heart Failure. Journal of Clinical Medicine. 2022. 11(9). 2510. doi: 10.3390/jcm11092510.
- Belkouche A., Yao H., Putot A., et al. The Multifaceted Interplay between Atrial Fibrillation and Myocardial Infarction: A Review. Journal of Clinical Medicine. 2021. 10(2). 198. doi: 10.3390/jcm10020198.
- Boriani G., Savelieva I., Dan G.A., et al. Chronic kidney disease in patients with cardiac rhythm disturbances or implantable electrical devices: clinical significance and implications for decision making — a position paper of the European Heart Rhythm Association endorsed by the Heart Rhythm Society and the Asia Pacific Heart Rhythm Society. Europace. 2015. 17. 1169-96.
- Gadde S., Kalluru R., Cherukuri S.P., et al. Atrial Fibrillation in Chronic Kidney Disease: An Overview. Cureus. 2022. 14(8). e27753 doi: 10.7759/cureus.27753.
- Suwanwongse K., Shabarek N. Does Atrial Fibrillation Increase the Risk of Developing End-stage Renal Disease in Patients with Chronic Kidney Disease? Cureus. 2020. 12(2). e6908. doi: 10.7759/cureus.6908.
- Darrat Y.H., Smer A., Elayi C.S., et al. Mortality and morbidity in patients with atrial fibrillation and liver cirrhosis. World Journal of Cardiology. 2020. 12(7). 342-350. doi: 10.4330/wjc.v12.i7.342.
- Luo Y., Wu B., Wu Y., et al. Atrial fibrillation increases inpatient and 4-year all-cause mortality in critically ill patients with liver cirrhosis. Ann Transl Med. 2021. 9(15). 1239. doi: 10.21037/atm-21-3111.
- Vaitsiakhovich T., Coleman C.I., Kleinjung F., et al. Wor–sening of kidney function in patients with atrial fibrillation and chro–nic kidney disease: evidence from the real-world CALLIPER study. Current Medical Research and Opinion. 2022. 38(6). 937-945. doi: 10.1080/03007995.2022.2061705.
- Boriani G., Laroche C., Diemberger I., et al. Glomerular filtration rate in patients with atrial fibrillation and 1-year outcomes. Sci Rep. 2016. 30271. doi: 10.1038/srep30271.
- Hindricks G., Potpara T., Dagres N., et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. European Heart Journal. 2021. 42(5). 373-498. doi: 10.1093/eurheartj/ehaa612.
- Karapedi E., Papadopoulos N., Trifylli E., et al. Anticoagulation in patients with atrial fibrillation and liver cirrhosis. Annals of Gastroenterology. 2022. 35(6). 557-567. doi: 10.20524/aog.2022.0745.
- Islam R., Kundu S., Jha S.B., et al. Cirrhosis and Coagulopa–thy: Mechanisms of Hemostasis Changes in Liver Failure and Their Management. Cureus. 2022. 14. e23785.
- Qamar A., Vaduganathan M., Greenberger N., et al. Oral Anticoagulation in Patients with Liver Disease. J Am Coll Cardiol. 2018. 71. 2162-2175. doi: 10.1016/j.jacc.2018.03.023.
- Huang Z.C., Li C.Q., Liu X.Y., et al. Efficacy and Safety of Direct Oral Anticoagulants in Patients with Atrial Fibrillation and Liver Disease: a Meta-Analysis and Systematic Review. Cardiovasc Drugs Ther. 2021. 35. 1205-1215. doi: 10.1007/s10557-020-07065-y.
- Aursulesei V., Costache I. Anticoagulation in chronic kidney disease: from guidelines to clinical practice. Clinical Cardiology. 2019. 42(8). 774-782. doi: 10.1002/clc.23196.
- Harel Z., McArthur E., Jeyakumar N., et al. The Risk of Acute Kidney Injury with Oral Anticoagulants in Elderly Adults with Atrial Fibrillation. Clin J Am Soc Nephrol. 2021 Oct. 16(10). 1470-1479. doi: 10.2215/CJN.05920421.
- Zeni L., Manenti C., Fisogni S., et al. Acute Kidney Injury due to Anticoagulant-Related Nephropathy: A Suggestion for Therapy. Case Reports in Nephrology. 2020. 8952670. doi: 10.1155/2020/8952670.
- Brodsky S., Eikelboom J., Lee H. Anticoagulant-Related Nephropathy. Journal of the American Society of Nephrology. 2018. 29(12). 2787-2793. doi: 10.1681/ASN.2018070741.