Международный эндокринологический журнал 6 (62) 2014
Вернуться к номеру
Статистичне визначення межі критичної ішемії у пацієнтів із синдромом діабетичної стопи
Авторы: Горобейко М.Б. - Український науково-практичний центр ендокринної хірургії, трансплантації ендокринних органів і тканин МОЗ України, м. Київ
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
З використанням регресії Кокса проаналізована залежність ймовірності ампутацій і смерті у хворих на критичну ішемію нижніх кінцівок при синдромі діабетичної стопи від базового значення парціального тиску кисню (ТсРО2). Визначено, що умовною межею критичної ішемії щодо ризику високих ампутацій можна вважати ТсРО2 14 мм рт.ст. При такому тиску ризик ампутації статистично вище. Ризик низьких ампутацій у хворих зростає при ТсРО2 менше 20 мм рт.ст. Смертність серед хворих статистично вища при ТсРО2 нижче 20 мм рт.ст. Смертність в групах, в яких цей показник менше, практично не розрізняється. Доцільно переглянути межу критичної ішемії до значення ТсРО2 в 20 мм рт.ст.
С использованием регрессии Кокса проанализирована зависимость вероятности ампутаций и смерти у больных с критической ишемией нижних конечностей при синдроме диабетической стопы от базового значения парциального давления кислорода (ТсРО2). Определено, что условной границей критической ишемии относительно риска высоких ампутаций можно считать ТсРО2 14 мм рт.ст. При таком давлении риск ампутации статистически выше. Риск низких ампутаций у больных возрастает при ТсРО2 менее 20 мм рт.ст. Смертность среди больных статистически выше при ТсРО2 ниже 20 мм рт.ст. Смертность в группах, в которых этот показатель меньше, практически не различается. Целесообразно пересмотреть границу критической ишемии до значения ТсРО2 в 20 мм рт.ст.
Using Cox regression we have analyzed dependence of the probability of amputation and death in patients with critical lower limb ischemia in diabetic foot syndrome on the initial value of the partial pressure of oxygen (ТсРО2). It is found that the conventional boundary of critical ischemia relatively risk of high amputations can be considered ТсРО2 14 mmHg. At this pressure the risk of amputation is statistically higher. Risk of low amputations in patients increases with ТсРО2 less than 20 mmHg. The mortality among patients is statistically higher with ТсРО2 less than 20 mmHg. Mortality in groups, in which this parameter is less, is hardly differ. It is advisable to revise the boundary of critical ischemia to ТсРО2 value of 20 mmHg.
синдром діабетичної стопи, критична ішемія.
синдром диабетической стопы, критическая ишемия.
diabetic foot syndrome, critical ischemia.
Статья опубликована на с. 46-48
Вступ
Одним з найважливіших критеріїв стосовно ймовірності загоєння виразок та ран у випадку синдрому діабетичної стопи (СДС) є ступінь кровопостачання нижніх кінцівок [1, 2]. Доведено, що покращення кровопостачання сприяє статистичному пришвидшенню загоєння. Тому за ішемічної або нейроішемічної форми СДС визначення ступеня ішемії має першочергове значення [1–3]. Проте добір схем лікування безпосередньо залежить насамперед від ступеня ішемії. Відомо, що класифікацією СДС за Фонтейном користуватися недоцільно через її суб’єктивний характер, а наявність діабетичної периферичної нейропатії призводить до гіпердіагностування (за больової форми нейропатії) або гіподіагностування (за безбольової форми). Відповідно до класифікації PEDIS [6], градація ішемії ґрунтується на класифікації TASK, розробленій судинними хірургами, в якій критична ішемія визначається за парціального тиску кисню (ТсРО2), нижчого від 30 мм рт.ст. [7].
У той же час у практичній діяльності звертає на себе увагу той факт, що реальні цифри, за яких настає критична ішемія, нижчі за показники, які були виставлені згідно з класифікацією TASK пацiєнтам з обструктивними захворюваннями судин нижніх кінцівок.
Тому метою даного дослідження було визначення межі критичної ішемії у хворих на цукровий діабет.
Матеріал і методи
До дослідження був залучений 201 хворий. Серед них було 159 пацієнтів, які на момент госпіталізації або першого обстеження мали ТсРО2, нижчий від 30 мм рт.ст. (дослідницька група), і перебували під спостереженням щонайменше три роки, та 42 пацієнти з ТсРО2 понад 30 мм рт.ст. (група контролю). Спостереження тривало аналогічно — не менше трьох років. Алгоритм дослідження був таким. Хворих з дослідницької групи розподілили на підгрупи відповідно до ТсРО2 на початок дослідження. Результат спостереження стратифікували за такими критеріями: 1) проведення хворому ампутації; 2) проведення високої ампутації; 3) смертність. Отримані результати порівнювали як між собою, так і з групою контролю.
Інформацію відстежували за записами в амбулаторних картах, картах стаціонарних хворих і за інформацією від хворих, їх родичів та/або лікарів за місцем проживання. Слід відзначити, що дані стосовно ампутацій були відносно повними, оскільки хворі і після них зверталися до клініки, а смерть пацієнта ми фіксували лише після підтвердження факту та дати.
Для аналізу використовували регресію Кокса. Цей аналіз відносять до статистики виживання, що застосовується для когортних досліджень. Принцип полягає у визначенні середнього періоду, коли відбудеться та чи інша подія. Результат отримується у вигляді графіка, який будується за допомогою таблиць Каплана — Мейєра. На відміну від регресійних методів цей результат не може враховувати вплив інших чинників і є чистою констатацією, наприклад «через 3 роки 72 % хворих живі». Ми не проводили стандартизації, тому графіки цілком відповідають ризикам [8].
Черезшкірне дослідження TcPO2 у тканинах нижніх кінцівок ми розглядали як базове. TcPO2 виступає як інтегральний показник стану судинної системи і характеризує прохідність як магістральних, так і дрібних судин. Дослідження виконували на триканальній модифікації апарата ТСМ-400 («Радіометер», Данія).
Результати та їх обговорення
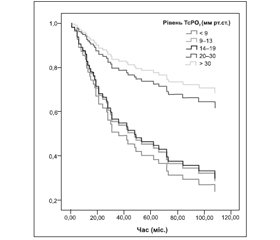
На рис. 1 наведено кількість пацієнтів без ампутацій у динаміці спостереження.
Як видно з рис. 1, існує вірогідна різниця у виживанні пацієнтів між групами з ТсРО2 < 14 мм рт.ст. та з ТсРО2 14–19 мм рт.ст. (р < 0,001), а також між групою з ТсРО2 14–19 мм рт.ст. та з ТсРО2 20–25 і 20–30 мм рт.ст. (р = 0,024 і р < 0,001 відповідно). Показники груп з ТсРО2 20–30 і 25–30 мм рт.ст. не різняться між собою (р = 0,323). Ризик ампутацій у групі ТсРО2 у групі з ТсРО2 < 14 мм рт.ст. виявився у 7,401 раза вищим, ніж у групі з ТсРО2 20–30 мм рт.ст. Різниця між групою контролю та групою, в якiй ТсРО2 був у межах 20–30 мм рт ст., невірогідна (р = 0,873).
/47/47.jpg)
Статистична картина високих ампутацій є більш наочною порівняно з такою загальної кількості ампутацій, проте є суттєва відмінність — кількість пацієнтів без високих ампутацій у групі з ТсРО2 > 30 мм рт.ст. статистично не відрізняється від такої у групі з ТсРО2 20–30 мм рт.ст. (р = 0,533) та у групі з ТсРО2 14–19 мм рт.ст. (р = 0,063), хоча в останньому випадку є виражена тенденція до різниці. Дані наведено на рис. 2.
Ризик високих ампутацій у групі з ТсРО2 < 14 мм рт.ст. виявився у 18 разів вищим, у групі з ТсРО2 14–19 мм рт.ст. — у 6,51 раза вищим, у групі з ТсРО2 20–30 мм рт.ст. — у 1,41 раза вищим порівняно з таким у групі з ТсРО2 > 30 мм рт.ст.
Дуже важливим показником є рівень смертності серед пацієнтів. Критична ішемія нижніх кінцівок є віддзеркаленням стану всіх судин хворого. Визначено статистично вірогідну різницю показника між групами з високим рівнем ТсРО2 (20–30 і > 30 мм рт.ст.) та групами з меншим ТсРО2 14–19 і < 14 мм рт.ст. (р = 0,031 і р = 0,039 відповідно). Не виявлено статистичної різниці у показниках між двома групами з високим ТсРО2 (р = 0,144) і двома групами з низьким ТсРО2 (р = 0,759). Ці дані наведені на рис. 3.
Смертність хворих із ТсРО2 < 14 мм рт.ст. була у 3,48 раза, а у групі з ТсРО2 14–19 мм рт.ст. — у 3,18 раза вищою, ніж у групах, в яких ТсРО2 перевищував 20 мм рт.ст. Проте різниця у смертності насправді може бути значно більшою, адже до числа померлих пацієнтів не зараховували осіб, які не являлися на прийом протягом тривалого часу, попри регулярні попередні візити, але документального підтвердження факту їх смерті ми не мали.
Отримані дані однозначно свідчать про необхідність диференційованого підходу до лікування хворих із критичною ішемією. Пацієнти навіть із порівняно низькими показниками ТсРО2 (у межах 30–20 мм рт.ст.) мають досить добрий прогноз як щодо ймовірності уникнення ампутації, так і щодо виживання, і дані в цій групі статистично не різняться з групою контролю, тобто з групою, де не було критичної ішемії. Це, можливо, пов’язано з тим, що ішемія у таких хворих розвивається протягом тривалого часу без гострої обтурації магістральних судин і тканини встигають адаптуватися. Для з’ясування цього припущення необхідно проведення спеціального дослідження (бажано багатоцентрового) з великою кількістю пацієнтів, із забезпеченням можливості розподілу хворих на групи з різницею в показниках ТсРО2 у 2 мм рт.ст. для визначення точної, статистично обґрунтованої межі критичної ішемії.
Висновки
1. Нами виявлено чіткі критерії для визначення критичної ішемії, а саме загрозу для життя та ризик ампутацій, зокрема високих.
2. Умовною межею критичної ішемії стосовно ризику високих ампутацій можна вважати рівень ТсРО2 14 мм рт.ст. За такого рівня ризик ампутації є статистично вищим. Ризик низьких ампутацій у хворих зростає за ТсРО2 < 20 мм рт.ст.
3. Встановлено, що смертність є статистично вищою серед хворих із ТсРО2 < 20 мм рт.ст.
4. Вважаємо за доцільне переглянути межу критичної ішемії до рівня ТсРО2 в 20 мм рт.ст.
5. Визначення агресивності та травматичності лікування необхідно зіставляти з самого початку з ризиками для пацієнта.
1. Міжнародна угода з проблеми діабетичної стопи. — К., 2004. — 96 с.
2. Consensus Development Conference on Diabetic Foot Wound Care/American Diabetes Association // Diabetes Care. — 1999. — Vol. 22, № 8. — Р. 1354–1362.
3. White J.V. Chronic subcritical limb ischemia: a poorly recognized stage of critical limb ischemia / J.V. White, R.B. Rutherford, C. Ryjewski // Semin. Vasc. Surg. — 2007. — Vol. 20, № 1. — P. 62–67.
4. Diagnostik und Therapie des diabetischen Fusses / M. Weck. — Kreischa, 2002. — 67 p.
5. Кательницкий И.И. Обоснование адекватного объема диагностических методов и хирургических пособий у больных с синдромом диабетической стопы / И.И. Кательницкий, А.М. Трандофилов // Ангиология и сосудистая хирургия. — 2012. — Т. 18, № 2. — С. 150–154.
6. Горобейко М.Б., Гирявенко О.Я. Класифікація діабетичної стопи, затверджена Міжнародною робочою групою з діабетичної стопи IDF та ВООЗ [Текст] / М.Б. Горобейко, О.Я. Гирявенко // Клінічна ендокринологія та ендокринна хірургія. — 2004. — № 1(6). — С. 83–87.
7. Prediction of outcome in individuals with diabetic foot ulcers: focus on the differences between individuals with and without peripheral arterial disease. The EURODIALE Study / L. Prompers, N. Schaper, J. Apelqvist [et al.] // Diabetologia. — 2008. — Vol. 51, № 5. — P. 747–751.
8. Сеньо П.С. Теорія ймовірностей та математична статистика. — 2-ге вид., перероб. і доп. — К.: Знання, 2007. — 446 с.

/47/47_2.jpg)