Резюме
Актуальність. Порушення морфофункціонального стану серцево-судинної системи посідають одне з перших місць у симптоматиці гіпотиреозу, що пов’язано з різними прямими і непрямими ефектами тиреоїдних гормонів на серце і судини. Мета дослідження: вивчити поширеність субклінічного запального синдрому за рівнями С-реактивного протеїну (СРП) та інтерлейкіну-6 (ІЛ-6) і дослідити зв’язок між дисліпідемією, прозапальними чинниками і станом судин у хворих на гіпотиреоз. Матеріали та методи. Обстежений 101 хворий на гіпотиреоз. Вміст ІЛ-6, СРП визначали імуноферментним методом за допомогою наборів NSCRP, ELISA (США), IL-6ELISA (DIACLONE, Франція) відповідно до інструкції фірми-виробника. Результати. У хворих на гіпотиреоз реєструвалися більш високі рівні СРП, ніж у еутиреоїдних осіб. Також вміст ІЛ-6 у хворих на гіпотиреоз був вірогідно вищим на 66,6 %, ніж у здорових осіб. За аналізом середніх величин рівень ІЛ-6 у хворих на ідіопатичний гіпотиреоз перевищував рівень здорових осіб на 16,5 %. Рівень загального холестерину у хворих на гіпотиреоз був на 18,5 % вищим, ніж у практично здорових осіб. Висновки. Персистування прозапальних станів і дисліпідемія — один із важливих чинників ураження серцево-судинної системи у хворих на гіпотиреоз. Частка осіб з аберантними рівнями СРП, ІЛ-6 і дисліпідемією вища серед хворих на ідіопатичний гіпотиреоз.
Актуальность. Нарушения морфофункционального состояния сердечно-сосудистой системы занимают одно из первых мест в симптоматике гипотиреоза, что связано с различными прямыми и косвенными эффектами тиреоидных гормонов на сердце и сосуды. Цель исследования: изучить распространенность субклинического воспалительного синдрома по уровням С-реактивного протеина (СРП) и интерлейкина-6 (ИЛ-6) и исследовать связь между дислипидемией, провоспалительными факторами и состоянием сосудов у больных с гипотиреозом. Материалы и методы. Обследован 101 больной с гипотиреозом. Содержание ИЛ-6, СРП определяли иммуноферментным методом с помощью наборов NSCRP, ELISA (США), IL-6ELISA (DIACLONE, Франция) в соответствии с инструкцией фирмы-производителя. Результаты. У больных с гипотиреозом регистрировались более высокие уровни СРП, чем у эутиреоидных лиц. Также содержание ИЛ-6 у больных с гипотиреозом было достоверно выше на 66,6 %, чем у здоровых лиц. По анализу средних величин уровень ИЛ-6 у больных с идиопатическим гипотиреозом превышал уровень здоровых лиц на 16,5 %. Уровень общего холестерина у больных гипотиреозом был на 18,5 % выше, чем у практически здоровых лиц. Выводы. Персистирование провоспалительных состояний и дислипидемия — один из важных факторов поражения сердечно-сосудистой системы у больных с гипотиреозом. Доля лиц с аберрантными уровнями СРП, ИЛ-6 и дислипидемией выше среди больных с идиопатическим гипотиреозом.
Background. The manifestation of violations in the morphofunctional state of the cardiovascular system is on one of the first places in the symptomatology of hypothyroidism, which is associated with various direct and indirect effects of thyroid hormones on the heart and blood vessels. The urgency of the question about the prevalence and peculiarities of dyslipidemia in patients with different types of hypothyroidism is still open. The purpose of our work is to study the prevalence of subclinical inflammatory syndrome (by the levels of C-reactive protein and interleukin-6) and to investigate the relationship between dyslipidemia, proinflammatory factors and the state of blood vessels in patients with hypothyroidism. Materials and methods. 101 patients with hypothyroidism were examined. The content of interleukin-6, C-reactive protein was determined by the enzyme immunoassay using NSCRP, ELISA (USA), IL-6 ELISA (Diaclone, France) kits according to the manufacturer’s instructions. Results. It was found that levels of C-reactive protein were higher in patients with hypothyroidism than in euthyroid individuals. Also, the interleukin-6 content in patients with hypothyroidism was significantly higher (by 66.6 %) than in healthy individuals. According to the analysis of average values, the content of interleukin-6 in idiopathic hypothyroidism exceeded the level in health persons by 16.5 %. The content of total cholesterol in patients with hypothyroidism was 18.5 % higher than in apparently healthy individuals. Conclusions. The obtained data showed that persistence of proinflammatory states and dyslipidemia is one of the important factors of cardiovascular system lesion in patients with hypothyroidism. The proportion of people with aberrant levels of C-reactive protein, interleukin-6 and dyslipidemia is prevalent among patients with idiopathic hypothyroidism.
Введение
Известно, что нарушения морфофункционального состояния сердечно-сосудистой системы занимают одно из первых мест в симптоматике гипотиреоза, что связано с различными прямыми и косвенными эффектами тиреоидных гормонов на сердце и сосуды [1–3]. Доказано, что дефицит тиреоидных гормонов приводит к существенным нарушениям липидного обмена, обусловливающим формирование ишемической болезни сердца даже при субклиническом гипотиреозе [2, 4, 5]. Одновременно вопрос о распространенности и особенностях дислипидемий у больных с различными видами гипотиреоза до сих пор остается открытым.
По современным представлениям, важную роль в формировании эндотелиальной дисфункции и атеросклероза играет персистирование субклинического воспалительного процесса, что, в частности, подтверждается ростом уровня С-реактивного протеина (CРП), интерлейкина-6 (ИЛ-6), фактора некроза опухоли альфа и других провоспалительных факторов в плазме крови у пациентов с ишемической болезнью сердца, гипертонической болезнью, атеросклерозом периферических сосудов [6, 7]. Однако распространенность указанных факторов риска у больных с гипотиреозом, их связь с состоянием сердечно-сосудистой системы на фоне дефицита тиреоидных гормонов требуют более детального изучения.
Цель исследования — изучение распространенности субклинического воспалительного синдрома (по уровням СРП и ИЛ-6), исследование связей между дислипидемией, провоспалительными факторами и состоянием сосудов у больных с гипотиреозом.
Материалы и методы
Обследован 101 больной гипотиреозом: 50 больных с послеоперационным и 51 — с идиопатическим гипотиреозом, среди них были 23 мужчины и 78 женщин в возрасте от 20 до 60 лет. Группу контроля составили 57 человек такого же возраста. Содержание ИЛ-6, СРП определяли иммуноферментным методом с помощью наборов NSCRP, ELISA (США), IL-6ELISA (DIACLONE, Франция) в соответствии с инструкцией фирмы-производи–теля.
Комплекс интима-медиа общих сонных артерий (КИМ ОСА) определяли методом допплерографии на аппарате SonoAce 6000С фирмы Medison.
Определение концентрации общего холестерина, липопротеинов высокой плотности (ХС ЛПВП) и триглицеридов проводили ферментированным методом с помощью наборов «Филисит-Диагностика» (Украина). Концентрация липопротеинов низкой (ХС ЛПНП) и очень низкой плотности и коэффициент атерогенности (КА) вычислялись по общепринятой формуле [8, 9].
Дуплексное сканирование экстракраниальных сосудов определяли методом допплерографии на аппарате SonoAce 6000С, фирмы Medison.
Статистическая обработка результатов проводилась с помощью программ Microsoft Office Excel 2003 и Statistica 5.0. Вычисляли среднюю арифметическую величину M, ее погрешность m. Достоверность различий средних величин оценивали по критерию Стьюдента, различия считались достоверными при р < 0,05. Для изучения связи между двумя показателями в одной выборке использовали корреляционный анализ с определением коэффициента корреляции r.
Результаты
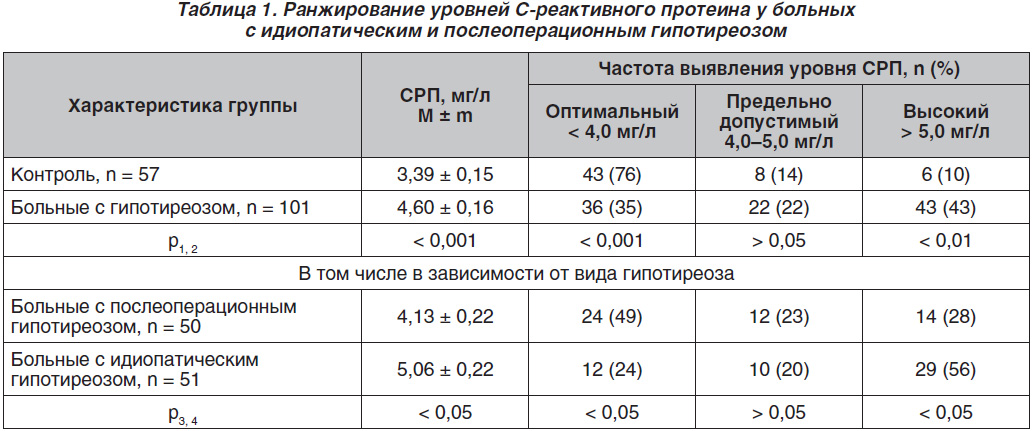
Установлено, что у больных с гипотиреозом регистрировались более высокие уровни СРП, чем у эутиреоидных лиц (табл. 1). Так, по средним величинам этот показатель у больных с гипотиреозом достоверно превышал контроль на 35,7 %. Ранжирование показало, что среди больных с гипотиреозом только у 35 % лиц содержание СРП было ниже 4 мг/л, а у 37 % пациентов показатель превышал 5 мг/л по сравнению с 10 % в контрольной группой. Среди больных с идиопатическим гипотиреозом доля лиц с оптимальным уровнем СРП была почти вдвое меньше, чем среди больных с послеоперационным гипотиреозом, а доля больных с высоким уровнем этого показателя, наоборот, вдвое выше. По средним величинам у больных с идиопатическим гипотиреозом уровень СРП был достоверно выше на 22,5 %, чем у больных с после–операционным гипотиреозом.
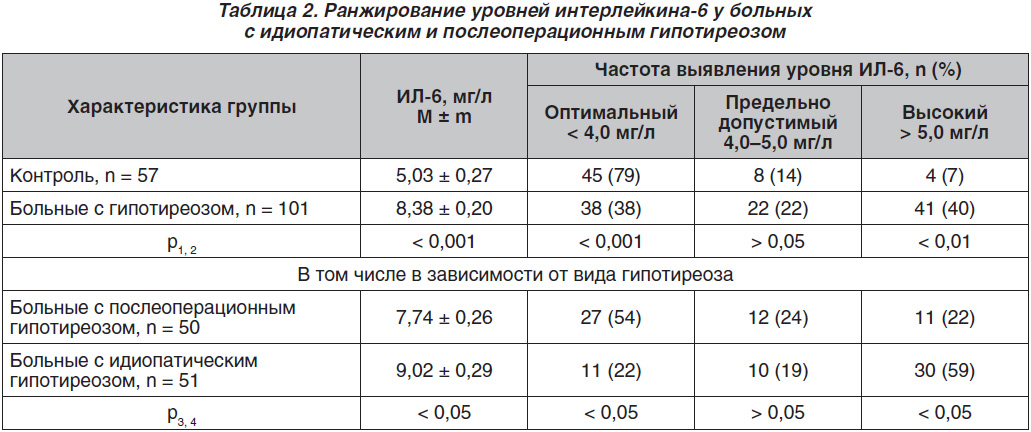
Установлено, что у больных с гипотиреозом содержание ИЛ-6 в сыворотке крови достоверно выше на 66,6 %, чем у здоровых лиц (табл. 2). Оптимальные уровни ИЛ-6 обнаруживались всего у 38 % больных с гипотиреозом, в то время как высокие уровни этого показателя — у 41 % обследованных. Среди больных с идиопатическим гипотиреозом доля лиц с высокими уровнями ИЛ-6 была достоверно выше (в 2,7 раза), а с оптимальным уровнем, наоборот, меньше (в 2,5 раза), чем среди больных с послеоперационным гипотиреозом.
По анализу средних величин уровень ИЛ-6 у больных с идиопатическим гипотиреозом превышал этот показатель у больных с послеоперационным гипотиреозом на 16,5 %.
Следовательно, у больных с гипотиреозом выявляются признаки субклинического воспаления — признанного фактора риска поражений сердечно-сосудистой системы, о чем достоверно свидетельствует повышение по сравнению со здоровыми лицами уровня эутиреоидного СРП, особенно у пациентов с идиопатическим гипотиреозом.
Нами также выявлены существенные нарушения липидного обмена у больных с гипотиреозом. Установлено, что уровень общего холестерина у больных гипотиреозом был на 18,5 % выше, чем у практически здоровых лиц (р < 0,05). Что касается фракций липидного спектра, то они также были существенно нарушены, особенно у больных с идио–патическим гипотиреозом. Так, у больных с идиопатическим гипотиреозом уровень ХС ЛПНП был на 14,3 % выше, чем у больных с послеоперационным гипотиреозом. Кроме того, у больных с идиопатическим гипотиреозом средние концентрации ХС ЛПВП были достоверно ниже, чем у больных с послеоперационным гипотиреозом. Это объясняется тем, что более чем половина пациентов с послеоперационным гипотиреозом имели нормальный уровень ХС ЛПВП, тогда как низкий уровень диагностирован лишь у 18 % больных, что практически в два раза меньше, чем среди больных с идиопатическим гипотиреозом. Аналогичные данные нами были получены в отношении триглицеридов и КА. Если в контрольной группе умеренная гипертриглицеридемия регистрировалась лишь у 14 % лиц, то среди больных с гипотиреозом часть лиц с нарушением обмена триглицеридов увеличивалась до 43 %, то есть была в три раза выше, а у больных с идиопатическим гипотиреозом средний уровень триглицеридов был выше на 9,3 %, чем у больных с послеоперационным гипотиреозом, хотя выявленные различия были недостоверными.
Оценка КА проиллюстрировала более высокую склонность к атеросклерозу у больных с идиопатическим гипотиреозом, чем у больных с после–операционным гипотиреозом. Так, если у больных с послеоперационным гипотиреозом КА достоверно превышал таковой в группе контроля на 55,9 % (р < 0,05), тогда как у больных с идиопатическим гипотиреозом — на 89,9 % (р < 0,05).
Исследование дополнительных интегральных показателей отношения проатерогенных и анти–атерогенных фракций липидов — триглицеридов/ХС ЛПВП и ХС ЛПНП/ХС ЛПВП свидетельствует о том, что у больных с послеоперационным гипотиреозом формируется более глубокий дисбаланс в обмене липидов, чем у больных с послеоперационным гипотиреозом.
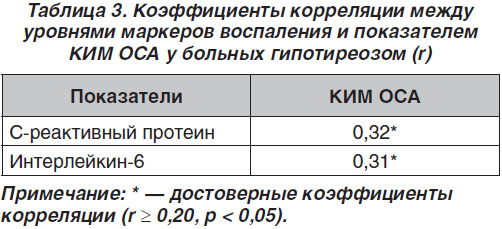
Корреляционный анализ подтвердил наличие достоверных прямых связей между показателем КИМ ОСА и содержанием СРП, ИЛ-6 у больных с гипотиреозом (табл. 3).
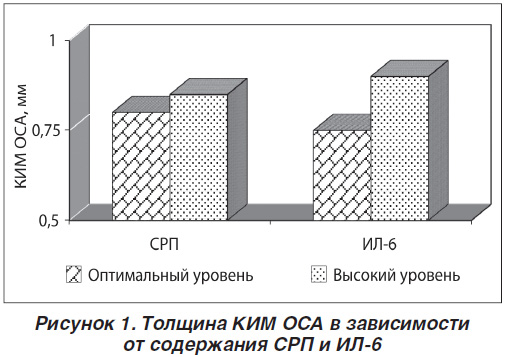
Кроме того, у пациентов с гипотиреозом наличие субклинического воспаления ассоциируется с существенными изменениями состояния сосудов, о чем, в частности, свидетельствуют изменения показателя КИМ ОСА (рис. 1).
Обсуждение
Указанные выше более существенные изменения провоспалительных цитокинов и липидного спектра у больных с идиопатическим гипотиреозом по сравнению с послеоперационным, по-видимому, связаны с более выраженной и длительной декомпенсацией заболевания.
Больные с послеоперационным гипотиреозом практически сразу после тиреоидэктомии принимают адекватную заместительную гормональную терапию, что предупреждает дальнейшее нарушение метаболических процессов и в конечном итоге более раннее развитие атеросклеротических изменений.
С этой точкой зрения считаем очень важным внедрение в практическое здравоохранение скрининга ранней диагностики гипотиреоза на его еще субклинической стадии развития с помощью метода определения тиреотропного гормона крови у лиц старше 40 лет, что даст возможность предупре–ждать развитие глубоких метаболических процессов и в конечном итоге сердечно-сосудистых нарушений, тем самым уменьшится инвалидность и улучшится качество жизни больных гипотиреозом.
Выводы
1. Персистирование провоспалительных состояний и дислипидемия — важные факторы поражения сердечно-сосудистой системы у больных с гипотиреозом.
2. Доля лиц с аберрантными уровнями С-реактивного протеина, интерлейкина-6 и дислипидемией выше среди больных с идиопатическим гипотиреозом.
3. Для профилактики метаболических и сердечно-сосудистых нарушений у больных гипотиреозом необходима ранняя диагностика субклинических его форм методом скрининга.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Зелінська Н.Б. Стан регіонарної гемодинаміки у хворих на гіпотиреоз / Н.Б. Зелінська // Клінічна ендокринологія та ендокринна хірургія. — 2009. — № 1(26). — С. 3-8.
2. Паньків В.І. Практична тиреоїдологія / В.І. Паньків. — Донецьк: Видавець Заславський О.Ю., 2011. — 224 с.
3. Паньків В.І. Взаємозв’язки між структурно-функціональними порушеннями щитоподібної залози і компонентами метаболічного синдрому / В.І. Паньків, В.М. Гаврилюк, Л.Д. Непорадна та ін. // Міжнародний ендокринологічний журнал. — 2011. — № 6(38). — С. 39-43.
4. Катеринчук В.І. Серцево-судинна патологія, обумовлена гіпотиреозом / В.І. Катеринчук, І.П. Катеринчук // Ендокринологія. — 2012. — Т. 17, № 1. — С. 106-112.
5. Михайленко О.Ю. Структура і гемодинаміка екстракраніальних відділів сонних артерій у хворих на гіпотиреоз / О.Ю. Михайленко, С.Г. Зубкова // Ендокринологія. — 2012. — Т. 17, № 1. — С. 32-36.
6. Monrani F. Does Treating Subclinical Hypothyroidism Improve Markers Cardiovascular Risk? / F. Monzani, A. Dardano, N. Carraccio // Treat. Endocrinol. — 2006. — Vol. 5, № 2. — Р. 65-81.
7. Скрипник Н.В. Роль гіпотиреозу у формуванні інсулінорезистентності / Н.В. Скрипник // Клінічна ендокринологія та ендокринна хірургія. — 2009. — № 4(29). — С. 47-53.
8. Климов А.Н. Обмен липидов и липопротеидов и их нарушения / А.Н. Климов, Ю.Г. Никульчева. — СПб.: [Б.И.], 1999. — 505 с.
9. Friedewald W.T. Estimation of the concentration of low-density lipoprotein cholesterol in plasma, without use of the preparative ultracentrifuge / W.T. Friedewald, R.I. Levy, D.S. Fredrickson // Clin. Chem. — 1972. — Vol. 18. — Р. 499-502.