Международный эндокринологический журнал Том 18, №8, 2022
Вернуться к номеру
Сучасні можливості впливу на основні фактори серцево-судинного ризику у хворих на цукровий діабет 2-го типу
Авторы: O.Ya. Kobrynska, O.M. Didushko
Ivano-Frankivsk National Medical University, Ivano-Frankivsk, Ukraine
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
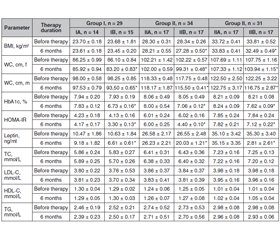
Актуальність. У пацієнтів iз цукровим діабетом (ЦД) відзначається вірогіднe зростання серцево-судинної захворюваності. Встановлено кореляцію між резистентністю до лептину та серцево-судинним ризиком у пацієнтів з артеріальною гіпертензією та метаболічним синдромом. Проте немає даних про вплив емпагліфлозину на рівень лептину, а також про ефективність емпагліфлозину щодо ключових серцево-судинних факторів ризику у хворих на ЦД з нормальною та надлишковою масою тіла. Мета: вивчити вплив комплексного лікування із застосуванням метформіну та емпагліфлозину на основні фактори серцево-судинного ризику у хворих на цукровий діабет 2-го типу з різною масою тіла. Матеріали та методи. Проведено обстеження 97 пацієнтів із ЦД 2-го типу з нормальною, надлишковою масою тіла та ожирінням. Знято антропометричні показники. Визначено показники вуглеводного, ліпідного обмінів, рівень лептину в сироватці крові та розраховано індекс HOMA. Результати. Інсулінорезистентність у всіх групах хворих асоціювалась із абдомінальним типом ожиріння, гіперлептинемією (r = 0,505, р < 0,05; r = 0,846, р < 0,05; r = 0,886, р < 0,05 у пацієнтів І–ІІІ груп). Після проведеного 6-місячного курсу лікування метформіном та емпагліфлозином вірогідно знизилися маса тіла та окружність талії у хворих із надмірною вагою та ожирінням, у пацієнтів із нормальним індексом маси тіла вірогідних змін між групами не виявлено. Зазначено вірогідний позитивний вплив комплексного лікування на показники вуглеводного обміну, систолічний артеріальний тиск незалежно від ваги пацієнта. Під впливом комплексного лікування із застосуванням емпагліфлозину вірогідно знизилися рівень лептину (p < 0,05) та індекс HOMA (p < 0,05) у пацієнтів усіх груп незалежно від індексу маси тіла. Висновки. У результаті дослідження встановлено, що застосування емпагліфлозину та метформіну протягом шести місяців мало вірогідний вплив на модифіковані чинники серцево-судинного ризику у хворих на ЦД 2-го типу з різною масою тіла.
Background. Cardiovascular morbidity increases notably among patients with diabetes. A correlation between leptin resistance and cardiovascular risk was found in patients with arterial hypertension and metabolic syndrome. However, there are no data about the influence of empagliflozin on leptin level; empagliflozin effectiveness against key cardiovascular risk factors in diabetic patients with normal weight and overweight has not been studied yet. The purpose of this work was to study the impact of comprehensive treatment using metformin and empagliflozin on the main cardiovascular risk factors in patients with type 2 diabetes mellitus with different body weights. Materials and methods. Ninety-seven patients with type 2 diabetes with normal weight, overweight and obesity were examined. Anthropometric indicators were taken. The parameters of carbohydrate and lipid metabolism, the level of leptin in blood serum were determined and the HOMA-IR was calculated. Results. Insulin resistance in all groups of patients was associated with abdominal obesity, hyperleptinemia (r = 0.505, p < 0.05; r = 0.846, p < 0.05; r = 0.886, p < 0.05 in patients of groups I–III). After a 6-month course of treatment with metformin and empagliflozin, body weight and waist circumference significantly decreased in overweight and obese patients, and no significant changes between groups were found in those with a normal body mass index. A reliable positive effect of comprehensive treatment on indicators of carbohydrate metabolism, systolic blood pressure, regardless of the patient’s weight, was noted. Under the influence of comprehensive treatment with the use of empagliflozin, the level of leptin (p < 0.05) and HOMA-IR (p < 0.05) also decreased significantly in patients of all groups, regardless of body mass index. Conclusions. It was found that the combined use of metformin and empagliflozin for 6 months had a reliable effect on the modified cardiovascular risk factors in patients with type 2 diabetes of different weights.
цукровий діабет 2-го типу; серцево-судинні фактори ризику; емпагліфлозин; надлишкова маса тіла; ожиріння
diabetes mellitus type 2; cardiovascular risk factors; empagliflozin; overweight; obesity
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- GBD 2017 Causes of Death Collaborators. Global, regional, and national age-sex-specific mortality for 282 causes of death in 195 countries and territories, 1980–2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet. 2018 Nov 10. 392(10159). 1736-1788. doi: 10.1016/S0140-6736(18)32203-7.
- Townsend N., Wilson L., Bhatnagar P., Wickramasinghe K., Rayner M., Nichols M. Cardiovascular disease in Europe: epidemiological update 2016. Eur. Heart J. 2016 Nov 7. 37(42). 3232-3245. doi: 10.1093/eurheartj/ehw334.
- Koval S.M., Yushko K.O., Snihurska I.O., Starchenko T.G., Pankiv V.I., Lytvynova O.M., Mysnychenko O.V. Relations of angiotensin-(1-7) with hemodynamic and cardiac structural and functional parameters in patients with hypertension and type 2 diabetes. Arterial Hypertension. 2019. 23(3). 183-189. doi: 10.5603/AH.a2019.0012.
- Mechanick J.I., Zhao S., Garvey W.T. Leptin, An Adipokine With Central Importance in the Global Obesity Problem. Glob. Heart. 2018 Jun. 13(2). 113-127. doi: 10.1016/j.gheart.2017.10.003.
- Crujeiras A.B., Carreira M.C., Cabia B., Andrade S., Amil M., Casanueva F.F. Leptin resistance in obesity: An epigenetic landscape. Life Sci. 2015 Nov 1. 140. 57-63. doi: 10.1016/j.lfs.2015.05.003.
- Bell B.B., Rahmouni K. Leptin as a Mediator of Obesity-Induced Hypertension. Curr. Obes. Rep. 2016 Dec. 5(4). 397-404. doi: 10.1007/s13679-016-0231-x.
- Didushko O. Hyperleptinemia as One of the Factors for Renal Dysfunction in Patients with Hypothyroidism. International Journal of Endocrinology (Ukraine). 2014. 62(6). 29-32. doi: 10.22141/2224-0721.6.62.2014.76932.
- Stepien M., Stepien A., Banach M., Wlazel R.N., Paradowski M., Rizzo M., Toth P.P., Rysz J. New obesity indices and adipokines in normotensive patients and patients with hypertension: comparative pilot analysis. Angiology. 2014 Apr. 65(4). 333-42. doi: 10.1177/0003319713485807.
- Mooldijk S.S., Ikram M.K., Ikram M.A. Adiponectin, Leptin, and Resistin and the Risk of Dementia. J. Gerontol. A. Biol. Sci. Med. Sci. 2022 Jun 1. 77(6). 1245-1249. doi: 10.1093/gerona/glab267.
- Gateva A., Assyov Y., Tsakova A., Kamenov Z. Classical (adiponectin, leptin, resistin) and new (chemerin, vaspin, omentin) adipocytokines in patients with prediabetes. Horm. Mol. Biol. Clin. Investig. 2018 Jan 15. 34(1). doi: 10.1515/hmbci-2017-0031.
- Pérez-Pérez A., Vilariño-García T., Fernández-Riejos P., Mar–tín-González J., Segura-Egea J.J., Sánchez-Margalet V. Role of leptin as a link between metabolism and the immune system. Cytokine Growth Factor Rev. 2017 Jun. 35. 71-84. doi: 10.1016/j.cytogfr.2017.03.001.
- Liberale L., Bonaventura A., Vecchiè A., Casula M., Dallegri F., Montecucco F., Carbone F. The Role of Adipocytokines in Coronary Atherosclerosis. Curr. Atheroscler. Rep. 2017 Feb. 19(2). 10. doi: 10.1007/s11883-017-0644-3.
- Raman P., Khanal S. Leptin in Atherosclerosis: Focus on Macrophages, Endothelial and Smooth Muscle Cells. Int. J. Mol. Sci. 2021 May 21. 22(11). 5446. doi: 10.3390/ijms22115446.
- Tahergorabi Z., Khazaei M. Leptin and its cardiovascular effects: Focus on angiogenesis. Adv. Biomed. Res. 2015 May 6. 4. 79. doi: 10.4103/2277-9175.156526.
- Chrysafi P., Perakakis N., Farr O.M., Stefanakis K., Perad–ze N., Sala-Vila A., Mantzoros C.S. Leptin alters energy intake and fat mass but not energy expenditure in lean subjects. Nat. Commun. 2020 Oct 13. 11(1). 5145. doi: 10.1038/s41467-020-18885-9.
- Katsiki N., Mikhailidis D.P., Banach M. Leptin, cardiovascular diseases and type 2 diabetes mellitus. Acta Pharmacologica Sinica. 2018. 39(7). 1176-1188. doi: 10.1038/aps.2018.40.
- Summary of Revisions: Standards of Medical Care in Diabetes — 2020. Diabetes Care. 2020 Jan. 43 (Suppl. 1). S4-S6. doi: 10.2337/dc20-Srev.
- Cosentino F., Grant P.J., Aboyans V., Bailey C.J., Ceriello A. et al. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force for diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and the European Association for the Study of Diabetes (EASD). European Heart Journal. 2020. 41(2). 255-323. doi: 10.1093/eurheartj/ehz486.
- Zinman B., Wanner C., Lachin J.M. et al., EMPA-REG OUTCOME Investigators. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N. Engl. J. Med. 2015. 373(22). 2117-2128.
- Park S., Farooq M.A., Gaertner S. et al. Empagliflozin improved systolic blood pressure, endothelial dysfunction and heart remodeling in the metabolic syndrome ZSF1 rat. Cardiovasc. Diabetol. 2020. 19. 19. doi: 10.1186/s12933-020-00997-7.
- Schernthaner G., Schernthaner-Reiter M.H., Schernthaner G.H. EMPA-REG and Other Cardiovascular Outcome Trials of Glucose-lowering Agents: Implications for Future Treatment Strategies in Type 2 Diabetes Mellitus. Clin. Ther. 2016 Jun. 38(6). 1288-1298. doi: 10.1016/j.clinthera.2016.04.037.
- Inzucchi S.E., Kosiborod M., Fitchett D., Wanner C., Hehnke U., Kaspers S., George J.T., Zinman B. Improvement in Cardiovascular Outcomes With Empagliflozin Is Independent of Glycemic Control. Circulation. 2018 Oct 23. 138(17). 1904-1907. doi: 10.1161/CIRCULATIONAHA.118.035759.
- Dimitriadis G.K., Nasiri-Ansari N., Agrogiannis G., Kostakis I.D., Randeva M.S., Nikiteas N., Patel V.H. et al. Empagliflozin improves primary haemodynamic parameters and attenuates the development of atherosclerosis in high fat diet fed APOE knockout mice. Mol. Cell. Endocrinol. 2019 Aug 20. 494. 110487. doi: 10.1016/j.mce.2019.110487.
- Lee H.C., Shiou Y.L., Jhuo S.J., Chang C.Y., Liu P.L., Jhuang W.J., Dai Z.K. et al. The sodium-glucose co-transporter 2 inhibitor empagliflozin attenuates cardiac fibrosis and improves ventricular hemodynamics in hypertensive heart failure rats. Cardiovasc. Diabetol. 2019 Apr 1. 18(1). 45. doi: 10.1186/s12933-019-0849-6.
- Connelly K.A., Zhang Y., Desjardins J.F. et al. Load-independent effects of empagliflozin contribute to improved cardiac function in experimental heart failure with reduced ejection fraction. Cardiovasc. Diabetol. 2020. 19. 13. doi: 10.1186/s12933-020-0994-y.
- Connelly K.A., Zhang Y., Visram A., Advani A., Batchu S.N., Desjardins J.F., Thai K., Gilbert R.E. Empagliflozin Improves Diastolic Function in a Nondiabetic Rodent Model of Heart Failure With Preserved Ejection Fraction. JACC Basic Transl. Sci. 2019 Feb 25. 4(1). 27-37. doi: 10.1016/j.jacbts.2018.11.010.
- Park S.H., Farooq M.A., Gaertner S., Bruckert C., Qure–shi A.W., Lee H.H., Benrahla D. et al. Empagliflozin improved systolic blood pressure, endothelial dysfunction and heart remodeling in the metabolic syndrome ZSF1 rat. Cardiovasc. Diabetol. 2020 Feb 18. 19(1). 19. doi: 10.1186/s12933-020-00997-7.
- Papaetis G.S. Empagliflozin therapy and insulin resistance-associated disorders: effects and promises beyond a diabetic state. Arch. Med. Sci. Atheroscler. Dis. 2021 Apr 12. 6. e57-e78. doi: 10.5114/amsad.2021.105314.